
Koloskopi er en diagnostisk teknik, der gør det muligt for læger at foretage en visuel inspektion af tyktarmens indre foring. Koloskopi udføres af en læge, der er specielt uddannet i proceduren, og anvendes almindeligvis som et screeningsredskab for tyktarmskræft. Undersøgelsen udføres med et instrument kaldet et koloskop, som føres ind i endetarmen og gennem tyktarmen. Ved screening for tyktarmskræft leder lægen efter polypper og andre unormale læsioner. 1
I de følgende afsnit beskrives koloskopi mere detaljeret:
- Koloskopiinstrumenter
- Hvad man kan forvente under en koloskopi
- Forberedelse til en koloskopi
- Koloskopiundersøgelsen
- Koloskopieresultater
- Ulemper af koloskopier
- Virtuel koloskopi
- Koloskopi vs. virtuel koloskopi
For mere information om behandling af tyktarmskræft kan du besøge Winship Cancer Institute of Emory University.
Instrumenter til koloskopi
Det instrument, der anvendes under en koloskopi, kaldes et koloskop. Det er et langt, fleksibelt rør, der føres ind gennem endetarmen. Koloskopet har en lyskilde og et lille videokamera, der gør det muligt for lægerne at se det indre af tyktarmen på en videoskærm. Lægen er også i stand til at tage billeder af usædvanlige læsioner eller optage hele processen, hvilket giver en varig registrering af undersøgelsen, som kan gennemgås om nødvendigt.1
Kolonoskoprøret indeholder en kanal, hvorigennem lægen kan pumpe luft ind i tyktarmen for at puste den op, hvilket giver mulighed for en bedre visualisering af den indvendige foring. Lægen kan også indsætte instrumenter i tyktarmen gennem kanalen for at tage vævsprøver, fjerne polypper, injicere opløsninger eller brænde (kauterisere) væv. Hvis der f.eks. identificeres en polyp i tyktarmen, sendes en trådsløjfe, kendt som en “snare”, gennem røret og anvendes til at fjerne polyppen; denne proces kaldes polypektomi. I nogle tilfælde sendes en mild elektrisk strøm gennem røret for at kauterisere vævet for at forhindre blødning.1
Hvad man kan forvente
For undersøgelsen
For undersøgelsen skifter patienten til en kittel og får en indsprøjtning for at minimere ubehaget. Denne medicin kan gøre patienten døsig i flere timer. Inden proceduren begynder, skal patienten højst sandsynligt underskrive en tilladelsesformular, hvori det fremgår, at han/hun forstår, hvad undersøgelsen indebærer. BEMÆRK: Hvis en patient regelmæssigt tager narkotiske smertestillende midler som Percodan®, Percocet® eller kodein, skal han/hun informere anæstesiologen.2
Hvordan det føles
Selv om en koloskopi er relativt smertefri, kan den være ubehagelig. Patienterne kan få milde beroligende midler for at hjælpe dem med at slappe af. Når koloskopet føres ind i tyktarmen, presses der luft ind i patienten gennem røret, så patienten kan føle behov for at aflægge afføring. Denne følelse er normal, men hvis den fortsætter, skal lægen informeres, så der kan gives mere medicin til patienten for at hjælpe ham/hende med at slappe af.1
Efter undersøgelsen
Efter undersøgelsen placeres patienten på venstre side på koloskopibordet, som er behageligt polstret. Der placeres en lille oximetersonde på patientens fingerspids for at overvåge pulsfrekvens og åndedrætsfunktion under undersøgelsen, hvis der blev anvendt anæstesi. Sonden er ikke invasiv og forårsager ikke nogen smerte. I nogle tilfælde kan der anvendes en smal iltslange for at give patienten små mængder ilt.
Forberedelse
For at en koloskopi kan være effektiv og præcis, skal tyktarmen være ekstremt ren, så koloskopet kan navigere igennem uden at blive blokeret af afføring. Der må ikke være nogen faste stoffer eller væsker til stede, som kan skjule kameraets syn. Det, som patienten gør i dagene før undersøgelsen, kan have direkte indflydelse på, hvor godt tyktarmen kan undersøges. For at forberede sig til proceduren vil de fleste patienter blive bedt om at gøre følgende:
- Underlade brugen af jernpiller eller anden medicin, der indeholder jern, fordi jern kan ændre farven på tyktarmens foring.
- Tage afføringsmidler og lavementer, der er ordineret af deres læge. De afføringer, som disse behandlinger forårsager, renser tarmen og gør billeddannelsesprocessen lettere.
- Mens du drikker afføringsmidlet, skal du gå en tur på 5 minutter hvert 10. minut
- Undgå at spise fast føde og uigennemsigtige væsker
- Drik kun klare væsker som sort kaffe, te, vand, klar bouillon og saft uden frugtkød. Spis kun bløde fødevarer som JELL-O®, men ikke noget, der er rødt, da det kan påvirke tarmslimhinden.
På undersøgelsesdagen kan patienten blive bedt om slet ikke at spise eller begrænses til en diæt bestående af kun klare, ikke-alkoholholdige væsker. Patienter, der har diabetes eller tager blodfortyndende medicin, kan have andre retningslinjer, som de skal følge, og bør konsultere deres læge for specifikke instruktioner om forberedelse før undersøgelsen.
I sjældne tilfælde har det fosfatbaserede afføringsmiddel forårsaget nyreskader hos raske ældre voksne, personer, der tager medicin mod forhøjet blodtryk, åreforkalkning eller hjertesygdom, og personer med kronisk nyresygdom. Patienter, der er i en af disse kategorier, kan få en særlig type af renseopløsning.1
Patienter bør bære løst, behageligt, afslappet tøj, der let kan tages af, da der højst sandsynligt vil blive stillet en kittel til rådighed. Patienterne bør også lade deres smykker og værdigenstande blive hjemme.
Undersøgelsen
Procedure
Når patienten er forberedt, smører lægen endetarmsåbningen, indsætter koloskopet og fører det gennem tyktarmens længde. Lægen vil se nøje på tyktarmens vægge for at finde eventuelle abnormiteter. Under proceduren kan der blive pumpet luft gennem koloskopet for at puste tyktarmen op, hvilket gør det lettere for lægen at se alle kroge og hjørner. Luften kan give en følelse af fylde i maven, men bør ikke forårsage smerte. Kramper og tryk i maven er normalt under denne procedure. Efterhånden som koloskopet bevæger sig længere ind i tyktarmen, kan patienten blive bedt om at flytte sin stilling for at hjælpe med at føre røret gennem tyktarmen.34
I nogle tilfælde er det ikke muligt at undersøge hele tyktarmen. Dette kan skyldes følgende:
- utilstrækkelig tarmforberedelse
- patientens ubehag og/eller intolerance
- ekstra tyktarmsvæv, der blokerer vejen
- arring fra tidligere abdominale operationer
- svære divertikelsygdomme
Hvis det ikke lykkes at få vist hele tyktarmen ved en koloskopi, kan det være nødvendigt med en anden procedure. Mulige muligheder omfatter gentagelse af koloskopi, dobbeltkontrast barium enema, computertomografi-kolonografi (CTC) og kolonkapsel. Denne beslutning afhænger af forskellige faktorer, såsom indikationen for den oprindelige koloskopi, patientens karakteristika og tilgængelige teknologier.5
Genoptræning
Proceduren varer normalt mellem 20-60 minutter. Koloskopier er i de fleste tilfælde ambulante procedurer, så patienterne kan gå hjem, når proceduren er afsluttet. Hvis patienten blev bedøvet under undersøgelsen, skal der dog arrangeres et hjemkørsel, hvis patienten blev bedøvet under undersøgelsen. Patienten skal hvile og slappe af resten af dagen, indtil virkningerne af medicinen er væk. Efter en koloskopi er det normalt at føle sig oppustet eller at afgive luft i et par timer, gåture kan hjælpe med at lindre den ubehagelige følelse. Der kan forekomme en lille mængde blod i den første afføring efter undersøgelsen, dette er normalt. Men hvis patienten gentagne gange afleverer blod, har tilbagevendende mavesmerter eller har en feber på 100°F eller højere, bør patienten søge lægehjælp. Det er også vigtigt at advare lægen, hvis der opstår alvorlig hævelse af maven (distension) efter en koloskopi.1
Resultater af koloskopi
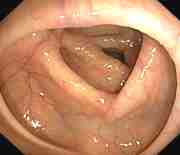
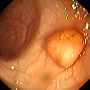
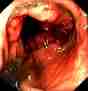
Normal tyktarm Tyktarm med polyp Tyktarmskræft
Billeder fra Gastrolab.
En koloskopi giver lægen mulighed for at undersøge indersiden af hele tyktarmen for abnormiteter, herunder; tarmbetændelse, sårdannelse, blødning, diverticulitis, colitis, tyktarmspolypper og tumorer. Negativ – lægen finder intet usædvanligt. Patienten behøver måske ikke at få en ny koloskopi i flere år. Positiv – lægen finder noget, der giver mistanke om sygdom. Patienten skal underkastes hyppigere screeninger. Hvis der findes nogle få små polypper (1 cm eller mindre), har patienten måske ikke brug for en koloskopi i yderligere 5-10 år, afhængigt af andre risikofaktorer. Hvis der findes mange, store polypper eller polypper med prækancerøse celler, kan patienten blive rådet til at få foretaget en koloskopi hvert 3-5 år. Biopsi efter koloskopi Hvis der ses en abnormitet, kan lægen beslutte at fjerne den eller tage en vævsprøve (biopsi) med henblik på analyse. En specialuddannet læge, en såkaldt patolog, undersøger vævet med et mikroskop og stiller diagnosen. En biopsi kan hjælpe med at bestemme vævets art (godartet eller kræft) og hjælpe lægen med at beslutte, om det er nødvendigt at fjerne abnormiteten. For at opnå en biopsi føres en metalpincet gennem skopet og bruges til at skære en del af tyktarmens væv af. Alternativt kan lægen beslutte at tage en børste af tyktarmsslimhinden for at vurdere et område med formodet abnormitet. I dette tilfælde føres en lille nylonbørste gennem midten af koloskopet og gnides mod tyktarmsslimhinden for at udtage en lille vævsprøve. Uanset hvilken procedure der udføres, vil patienten ikke føle nogen smerte eller fornemmelse. Husk: Bare fordi lægen beslutter sig for at tage en biopsi, betyder det ikke nødvendigvis, at der er mistanke om kræft. Biopsier kan også hjælpe med at diagnosticere andre problemer som f.eks. betændelse og mavesår. Hvis der fjernes væv under en koloskopi, kan der blive planlagt et opfølgningsmøde, hvor patienten og lægen kan drøfte resultaterne.
Mulige ulemper
Koloskopi er en effektiv måde at se tyktarmen på, men der er ulemper ved denne undersøgelse:
Ineffektiv undersøgelse
Sommetider er en koloskopi ikke effektiv til at undersøge hele tyktarmen. Hvis tyktarmen ikke er ren, eller hvis der er en blokering, kan lægen muligvis ikke undersøge hele tyktarmen. Dette kan medføre, at abnormiteter ikke bliver opdaget. I disse tilfælde kan det også være nødvendigt med et barium lavement eller en virtuel koloskopi. En ældre undersøgelse fra 1997 viste, at koloskopi ikke kunne undersøge hele tyktarmen i 10-15 % af tilfældene og overså 10-20 % af læsionerne.6
Mulige bivirkninger
I de fleste tilfælde giver koloskopi ingen bivirkninger, men de kan forekomme.
- For nogle patienter er koloskopi ubehageligt, smertefuldt og kan give anledning til angst. Disse patienter kan få en form for beroligende/bedøvende middel for at mindske disse følelser. Når der anvendes et beroligende middel/bedøvelsesmiddel, er der en risiko for bivirkninger, herunder døsighed, kvalme og/eller smerter på injektionsstedet.
- Skader på tyktarmen kan opstå ved koloskopi eller tyktarmsbiopsi. En undersøgelse fra 1997 viste, at der i et ud af hver 500-1000 tilfælde skete en rift i tyktarmens slimhinde.6
- Koloskopier kan være dyre (fra 500 til 1000 dollars), tre gange dyrere end et bariumlavement. Tjek med dit forsikringsselskab om dækning af denne test.
Virtuel koloskopi
Virtuel koloskopi er en anden screeningsteknik for tyktarmskræft. I modsætning til den konventionelle koloskopi bruger virtuel koloskopi en computertomograf (CT)-scanner og computergrafik til at skabe 3D-billeder af tyktarmen. En radiolog analyserer billederne for at opdage abnormiteter.
Fordele
Virtuel koloskopi er mere behagelig for patienten end konventionel koloskopi, fordi den ikke kræver beroligende behandling og ikke indebærer, at der indsættes et koloskop i endetarmen. Det tager også mindre tid for en virtuel koloskopi (kun mellem 15-20 minutter) og har mulighed for at screene organer omkring tyktarmen for abnormiteter.
Ulemper
Virtuel koloskopi har nogle ulemper i forhold til konventionel koloskopi. Lægen kan ikke fjerne polypper eller tage vævsprøver fra mistænkelige områder, og hvis der påvises en læsion, kan det være nødvendigt med en konventionel koloskopi for at undersøge abnormiteten yderligere. En virtuel koloskopi er heller ikke i stand til at give oplysninger om slimhinde detaljer og farve, som er nyttige i karakteriseringen af læsioner.
Som alle detektionsmetoder er virtuel koloskopi ikke 100 % effektiv til at opdage sygdom.78
Forberedelse til en virtuel koloskopi
Forberedelse
Forberedelsen er magen til den, der gælder for en traditionel koloskopi. Før undersøgelsen skal patienterne fjerne eventuel afføring fra tyktarmen. Der tages også et oralt kontraststof dagen før undersøgelsen for at øge billedkvaliteten.
Virtuel koloskopiprocedure
En lille lavementspids føres ind i patientens endetarm for at indføre luft i tyktarmen; dette er den eneste invasive del af undersøgelsen. Resten af undersøgelsen består af en række røntgenbilleder, der tages, mens patienten ligger behageligt på ryggen og maven.910
Bortset fra den midlertidige følelse af krampe i maven eller gassmerter fra den luft, der indføres i tyktarmen, er undersøgelsen let og smertefri. Undersøgelsen er også hurtig, og da der ikke er behov for bedøvelse, kan patienten genoptage sine normale aktiviteter umiddelbart efter en virtuel koloskopi. Perforation af tyktarmen er ikke en risiko, fordi undersøgelsen er ikke-invasiv.910
Konventionel vs. virtuel koloskopi
En undersøgelse fra 2003 sammenlignede udførelsen af virtuel CT-koloskopi med konventionel optisk koloskopi hos 1233 asymptomatiske voksne (gennemsnitsalder 57,8 år). Resultaterne er opsummeret nedenfor:
Polypediameter 6 mm eller mere:
- Polypediameter 10 mm eller mere:
- Konventionel koloskopi: 87,5 % følsomhed
- Virtuel koloskopi: 87,5 % følsomhed
- Virtuel koloskopi: 93,8 % følsomhed
- Polypdiameter 8 mm eller mere:
- Konventionel koloskopi: 91,5 % følsomhed
- Virtuel koloskopi: 93,9 % følsomhed
- Konventionel koloskopi: 92,3% følsomhed
- Virtuel koloskopi: 92,3% følsomhed
- Virtuel koloskopi: Specificiteten af virtuel koloskopi var 96 % for polypper på mindst 10 mm i diameter, 92,2 % for polypper på mindst 8 mm i diameter og 79,6 % for polypper på mindst 6 mm i diameter. To af de påviste polypper var maligne, som begge blev opdaget ved virtuel koloskopi. En af disse blev dog overset ved optisk koloskopi.11
Se en video om følsomhed og specificitet af medicinske tests
Forskerne konkluderede, at CT virtuel koloskopi er en nyttig og præcis metode til screening for kolorektal cancer hos voksne med gennemsnitlig risiko. Der udføres stadig forskning for at evaluere nytten af denne teknik til screening for tyktarmskræft.1213
Mere information om koloskopier og tyktarmskræft fra Winship Cancer Institute of Emory University.
- 1. a. b. c. d. e. f. JD Waye. “Colonoskopi”. CA: A Cancer Journal for Clinicians. 1992;42(6):350-65.
- 2. Franco, D., Leighton, J., & Gurudu, S. (2017). Tilgang til ufuldstændig koloskopi: Nye teknikker og teknologier. Gastroenterology & Hepatology, 13(8), 476-483.
- 3. Seward, E. (2019). Nylige fremskridt inden for koloskopi. F1000Research, 8. http://doi.org/10.12688/f1000research.18503.1
- 4. Lee, S. -H., Park, Y. -K., Lee, D. -J., & Kim, K. -M. (2014). Koloskopi proceduremæssige færdigheder og træning for nye begyndere. World Journal Of Gastroenterology, 20(45), 16984-95. http://doi.org/10.3748/wjg.v20.i45.16984
- 5. Franco, D., Leighton, J., & Gurudu, S. (2017). Tilgang til ufuldstændig koloskopi: Nye teknikker og teknologier. Gastroenterology & Hepatology, 13(8), 476-483.
- 6. a. b. Fenlon, HM og Ferrucci, JT. “Virtuel koloskopi: What Will the Issues Be?”. American Journal of Roentegenology. 1997 Aug;169(2):453-8.
- 7. Pinkhardt PJ, Kim DH. (2008) Computeriseret tomografi-kolonografi: en grundbog for gastroenterologer. Clin Gastroenterol Hepatol. May;6(5):497-502.
- 8. Kim DH, Pickhardt PJ, Hanson ME, Hinshaw JL. (2010) CT-kolonografi: ydeevne og programresultatmålinger i en ældre screeningspopulation. Radiology. Feb;254(2):493-500.
- 9. a. b. “Virtual Endoscopy.” Radiology Regional Center.
- 10. a. b. “Virtual Colonoscopy.” Center for virtuel koloskopi på Boston Medical Center.
- 11. Pickhardt PJ, et al. “Computed Tomographic Virtual Colonoscopy to Screen for Colorectal Neoplasia in Asymptomatic Adults.” N Engl J Med. 2003 Dec 4;349(23):2191-200. Epub 2003 Dec 1.
- 12. Lin, OS. 2010. Computertomografisk kolonografi: håb eller hype? World J Gastroenterol. Feb 28;16(8):915-20.
- 13. LaBundy J, Prather CM. Valg inden for screening for kolorektal cancer: en gennemgang af nuværende screeningsmodaliteter og anbefalinger. Mo Med. 2009. Sep-Oct;106(5):351-5.
