Original Editor – Sara Halliday & Ashley Walker fra Bellarmine University’s Pathophysiology of Complex Patient Problems-projekt.
Top bidragydere – Ashley Walker, Sara Halliday, Elaine Lonnemann, Leana Louw og Shaimaa Eldib
Definition/beskrivelse:
Nekrotiserende fasciitis er en potentielt livstruende bakteriel infektion, der består af en hurtigt fremadskridende nekrose af fascia og subkutant fedt, der til sidst resulterer i nekrose af den overliggende hud og muskel. Den mest hurtigt fremadskridende type nekrotiserende fasciitis er gruppe A-streptokokinfektion, også kendt som kødædende bakterier. Nekrotiserende fasciitis kan også omfatte mikrobielle infektioner med en enkelt bakterie (monomikrobielle) eller en kombination af bakterier (polymikrobielle). Nekrotiserende fasciitis kan forekomme af flere årsager (traumatiske og ikke-traumatiske) og hos en række forskellige patientpopulationer. Det har vist sig, at visse tilstande prædisponerer patienterne for risikoen for infektion. De fleste af disse tilstande forårsager immunosuppression og omfatter diabetes, malignitet, stofmisbrug og kronisk nyresygdom.
Infektionens progression begynder med introduktion af bakterier på stedet og er typisk et resultat af et traume mod huden, men traume er dog ikke en nødvendig komponent. Når først infektionen er sat lokalt, spreder bakterierne sig gennem dybe fasciale planer og forårsager udbredt vævsskade og infektion. Spredningen af bakterier kan forårsage iskæmi i området som følge af trombose i blodkarrene, hvilket i sidste ende kan resultere i koldbrand.
Epidemiologi og ætiologi:
Epidemiologi:
Tallet af rapporterede tilfælde af nekrotiserende fasciitis hos voksne er 0,40 tilfælde pr. 100.000 personer/år, mens incidensen hos børn er rapporteret højere, nemlig 0,08 tilfælde pr. 100.000 personer/år. Nekrotiserende fasciitis anses for at være en sjælden tilstand, men dødeligheden er dog fortsat høj. Det er blevet anslået, at dødeligheden ligger på 20-40 %, og at den stiger med forsinkelsen af den første diagnose. Ifølge Center for Disease Control skønnes det, at der hvert år forekommer 9 000-11 500 tilfælde af nekrotiserende fasciitis i USA med 1 000-1 800 dødsfald årligt til følge … Selv om nekrotiserende fasciitis ofte er dødelig hos voksne, synes dødeligheden at være lavere hos børn. En meget variabel klinisk præsentation gør diagnosen vanskelig, hvilket ofte resulterer i fejldiagnosticering og forsinkelse af behandlingen.
Etiologi:
Nekrotiserende fasciitis er forårsaget af bakterier. Den mest almindelige bakterie, der er forbundet med nekrotiserende fasciitis efter mindre traumer, er gruppe A-streptokokker. Når nekrotiserende fasciitis udvikler sig efter kirurgi, er det sandsynligvis en blanding af bakterier. Når de kommer ind i kroppen, formerer de sig hurtigt og afgiver toksiner/enzymer, der beskadiger fascier og blødt væv. Bakterierne vil skærme sig mod kroppens immunforsvar, hvilket fremskynder spredningen langs vævsplanerne.
Alle tilstande, der forstyrrer hudens egenskaber, kan resultere i infektion. Nogle af disse tilstande omfatter hudtraumer, inficerede kanyler (dvs. intravenøse stofmisbrugere), psoriasis, liggesår, skoldkopper og insektbid. Typisk opstår nekrotiserende fasciitis typisk efter en eller anden form for traume mod huden, men der er også rapporteret om ikke-traumatiske årsager. Den forårsagende faktor kan være så banal som en rift eller et insektbid. Der er også rapporteret tilfælde af nekrotiserende fasciitis efter akupunkturbehandling og ledaspirationer.
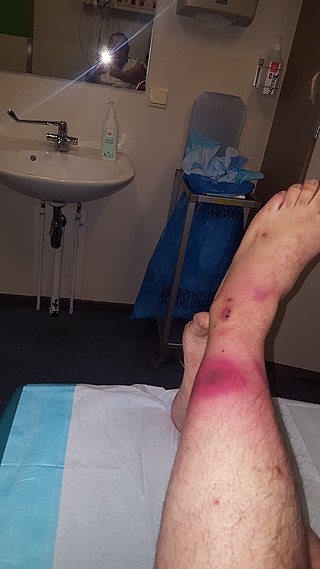
Karakteristika/klinisk præsentation
Signaler og symptomer:
 Erytmi og nekrose i venstre ben
Erytmi og nekrose i venstre ben

Patienten kan indledningsvis præsentere sig med:
- tiltagende smerter,
- ømhed ved palpation til det lokale område og periwound,
- purpura, erytem, hævelse.
- , crepitus, purulent drænage og sædvanligvis en historie om en eller anden form for traume.
- Klager over influenzalignende symptomer (kvalme, opkastninger, feber, utilpashed osv.) er også almindelige.
- Patienterne kan præsentere symptomer på sepsis, der omfatter feber, takykardi, ændret mental tilstand og diabetisk ketoacidose, der typisk ledsager traumer mod huden.
- Progressive symptomer omfatter subkutan blødning, gangræn og nekrose, hvilket kan føre til systemisk inflammatorisk respons syndrom (SIRS), septisk chok og endog død.
Den kliniske præsentation af nekrotiserende fasciitis varierer og kan typisk forveksles med andre patologier som f.eks. cellulitis og overfladiske hudinfektioner. Bevidsthed om den kliniske præsentation af nekrotiserende fasciitis er kritisk på grund af den hurtige progression af sygdommen. Der er dokumentation for, at det er vanskeligt at stille en præcis diagnose, idet kun 15-34 % af patienterne med nekrotiserende fasciitis har den korrekte indlæggelsesdiagnose. Fejldiagnoser opstår ofte på grund af de vage symptomer, der kan være til stede (f.eks. erytem, feber, smerter), eller mangel på samme.
Typer:
Nekrotiserende fasciitis kan inddeles i 2 typer:
- Type 1: defineres som nekrotiserende fasciitis forårsaget af både aerobe og anaerobe bakterier,
- Tpe 2 :er forårsaget af gruppe A betahæmolytiske streptokokker og Staphylococcus aureus.
Systemisk involvering:
Der er flere systemer, der er kompromitteret som følge af nekrotiserende fasciitis. Hvis den ikke behandles, kan nekrotiserende fasciitis føre til organsvigt i flere systemer. Specifikke systemer, der er involveret, omfatter:
- Integumentesystemet: Vævsforrådnelse, der er affødt af infektionen
- Kardiovaskulært system: Det er involveret i den hypotension, der opstår som tegn på nekrotiserende fasciitis. Desuden kan hjertesvigt opstå som følge af fremskyndelse af tilstanden.
- Lungesystemet: Kan blive kompromitteret fra eventuel respirationssvigt, der kan opstå i senere stadier
- Gastrointestinalt system: Almindeligt tegn på kvalme og opkastninger
- Genitourinært system: Kan føre til nyresvigt
- Immunologisk system: Almindeligt tegn på feber
Risikofaktorer:
- Diabetes (aksiated med 70.3% af patienterne i en undersøgelse fra 2003)
- Kronisk sygdom
- Immunosuppresion
- Intravenøs medicinbrug
- Perifer vaskulær sygdom
- Nyresvigt
- Underliggende malignitet
Diagnostiske procedurer:
- CT-scanninger: Dyb fasciel fortykkelse, forstærkning, væske og gas i de bløde vævsplaner i og omkring overfladisk fascia er indikatorer på nekrotiserende faciitis.
 |
 |
 |
- Ultralyd: Tykkelse og forvrængning af den dybe fascie og væskeansamlinger langs den dybe fascie er angivet
- MRI: Dybe fasciale fortykkelser, dybe fasciale væskeansamlinger og hyperintensivt T2W-signal inden for musklerne
- Kontroversielt emne, da nogle forfattere anfører, at fasciel forstærkning er en indikator, mens andre forfattere anfører, at manglende fasciel forstærkning er et positivt fund.
- Laboratorieundersøgelser: (de samme som dem, der anvendes ved alvorlige bløddelsinfektioner)
- Fuldt blodbillede
- Elektrolytter
- Erytrocytsedimentationshastighed
- C-reaktivt protein
- Frysesnitbiopsi: Begrænset på grund af høje omkostninger
Et numerisk scoreblad, kaldet laboratorierisikoindikator for nekrotiserende fasciitis (LRINEC), blev udtænkt ud fra laboratorieparametre som et muligt indikerende værktøj til påvisning af nekrotiserende fasciitis. Score på ≥6 har en positiv prædiktiv værdi på 92 % og en negativ prædiktiv værdi på 96 %.
Score på LRINEC på mindre end 5 er tegn på en lav risiko på <50 %; en score på 6-7 på en intermediær risiko og en score på 8 og derover indikerer en høj risiko på mere end 75 %. Scoringen er baseret på følgende kriterier:
| Parameter | Rækkevidde | Score | |
|---|---|---|---|
| Hb (g/dl) | >13,5
11,0 – 13.5 <11 |
0 | |
| Hvide celler (10^9/L) | <15
15 – 25 >25 |
0 | |
| Natrium (mmlo/L) | <135 | 2 | |
| Kreatinin (μmol/L) | >141 | 2 | |
| Glukose | >10 | 1 | 1 |
| C-reaktivt protein | >150 | 4 |
Dertil kommer, kan blod- og puskulturer undersøges, og kirurgisk udforskning kan være indiceret for at bekræfte diagnosen nekrotiserende faciitis. . LRINEC-scoringsystemet manglede imidlertid diagnostisk følsomhed. Forhøjet serumlaktat blev støttet som både en diagnostisk og prognostisk indikator
Differentialdiagnose :
- Cellulitis
- Overfladiske hudinfektioner
- Akut epidididymitis
- Gasgangræn
- Hernier
- Orkitis
- Testikelvridning
- Toxisk chok syndrom
Medicinsk behandling:

En aggressiv form for behandling af nekrotiserende fasciitis er nødvendig på grund af den hurtige udvikling af infektionen, når den først er blevet smittet. Den typiske behandling omfatter intravenøs bredspektret antibiotika og tidlig kirurgisk debridering med henblik på at fjerne det nekrotiske væv. Indtil der er foretaget kirurgisk debridement, begrænser vævshypoxi virkningen af intravenøse antibiotika. En højdosis antibiotikakur er afgørende i behandlingen af infektionen for at begrænse den vævsskade, der kan opstå. Den betændelse, der er forbundet med infektionen, forårsager intens smerte og ubehag, som ikke lindres af smertestillende medicin. Disse to kliniske fund ved nekrotiserende fasciitis er med til at adskille den fra cellulitis. Tidlig erkendelse er afgørende for en vellykket behandling. Hvis den opdages i de tidlige stadier, kan den kirurgiske debridering være mindre og mere lokaliseret til den inficerede epidermis, det subkutane og fedtvævet.
Sårpleje er af største betydning efter kirurgisk debridering. Afhængigt af patologiens omfang kan det være nødvendigt med omfattende debridering, hvilket resulterer i store operationssår. Dette indebærer en efterfølgende risiko for yderligere sårinfektioner, og optimal sårpleje er derfor af største betydning. Vakuumforbindinger eller sårbehandling med negativt tryk kan anvendes til at lette sårhelingsprocessen ved at forbedre blodgennemstrømningen og fremme granulationsvæv, især i sårets dybde. Herved fjernes eksudat, hvilket mindsker de hæmmende mediatorer og matrixmetalloproteinaser, der forstyrrer helingsprocessen.
I de senere stadier af nekrotiserende fasciitis kan der opstå systemisk chok, hvilket resulterer i svigt af mange organsystemer. Åndedrætssvigt, hjertesvigt, lavt blodtryk og nyresvigt kan forekomme i dette stadium. Amputation af lemmer er nødvendig, når infektionen begynder at sprede sig til andre organsystemer.
Hyperbar oxygenbehandling er blevet foreslået som en supplerende behandling til behandling af nekrotiserende fasciitis. Der er imidlertid fundet modstridende resultater med hensyn til effektiviteten af denne behandling. De vigtigste fordele ved hyperbar oxygenbehandling som supplement til standardbehandlinger er vævsbevaring og nedsat dødelighed. I en anden undersøgelse af Golger et al. blev det konstateret, at tilføjelsen af hyperbairc oxygenbehandling ikke viste nogen forbedring af mortalitetsraten. Der er behov for mere omfattende forskning for at opnå mere entydige resultater.
Fysioterapeutisk behandling:
Fysioterapeutisk behandling vil primært finde sted efter kirurgisk debridering og vil primært fokusere på vedligeholdelse, forebyggelse og behandling af sekundære komplikationer. Fysioterapi spiller ikke en rolle i den kurative behandling af denne patologi. Patienter med nekrotiserende fasciitis har en øget risiko for tab af udholdenhed og styrke.
- Forebyggelse:
- Profylaktisk brystfysioterapi for at forebygge atelektase, da disse patienter ofte tilbringer det meste af deres tid i sengen
- Tab af muskelkraft og bevægelsesomfang: Ved at indarbejde et træningsprogram
- Tab af funktionsevne: Mobilitetsprogram
- Tryksår: Placering og mobilisering
- Vedligeholdelse: Behandling af sekundære komplikationer:
- Pneumoni/brystinfektioner/respiratorisk svigt med inddragelse af brystfysioterapi
- Virkninger af immobilitet – Graderet styrketræningsprogram; forflytningstræning; genoptræning af gangart; forbedring af uafhængighed; afhjælpning af funktionelle begrænsninger
- Tryksår: Tryksår: Positionering og mobilisering
- Amputationsrehabilitering
- Shupak A, Oren S, Goldenberg I, Barzilai A, Moskuna R, Bursztein S. Nekrotiserende fasciitis: en indikation for hyperbar oxygenationsterapi? Surgery 1995;118(5):873-8.
- 2.0 2.1 2.1 2.2 2.3 2.4 2.5 Bechar J, Sepehripour S, Hardwicke J, Filobbos G. Laboratory risk indicator for necrotising fasciitis (LRINEC) score for the assessment of early necrotising fasciitis: a systematic review of the literature. The Annals of The Royal College of Surgeons of England 2017 May 27;99(5);99(5):341-6.
- 3.0 3.1 Schroder̈ A, Gerin A, Firth GB, Firth GB, Hoffmann KS, Grieve A, von Sochaczewski CO. En systematisk gennemgang af nekrotiserende fasciitis hos børn fra den første beskrivelse i 1930 til 2018. BMC infectious diseases. 2019 Dec;19(1):317.
- Hsiao C-T, Weng H-H, Yuan Y-D, Chen C-T, Chen I-C. Prædiktorer for dødelighed hos patienter med nekrotiserende fasciitis. American Journal of Emergency Medicine 2008; 26: 170-75.
- 5.0 5.1 5.1 5.2 5.3 5.3 5.4 5.5 5.5 5.6 Puvanendran R, Huey JC, Pasupathy S. Nekrotiserende fasciitis. Canadian family physician 2009;55(10):981-7.
- File JT, Tan JS, DiPersio JR. Gruppe A-streptokokker nekrotiserende fasciitis. Diagnosticering og behandling af det “kødædende bakteriesyndrom”. Cleveland Clinic journal of medicine 1998;65(5):241-9.
- 7.0 7.1 Jallali N, Withey S, Butler PE. Hyperbar oxygen som adjuvant terapi i behandlingen af nekrotiserende fasciitis. The American Journal of Surgery 2005;189(4):462-6.
- The National Necrotizing Fasciitis Foundation. Hvad er NF? Tilgængelig fra: http://www.nnff.com/what-is-nf.html (besøgt 1. april 2012).
- 9.0 9.1 Fazeli M, Keramati M. Nekrotiserende fascitis: en epidemiologisk undersøgelse af 102 tilfælde. Indian Journal Of Surgery 2007;69;69:136-139.
- Kiat HJ, Natalie YH, Fatimah L. Nekrotiserende fasciitis: Hvor pålidelige er de kutane tegn? Journal of emergencies, trauma, and shock. 2017 Oct;10(4):205.
- Goodman C, Snyder T. Differential Diagnosis for Physical Therapists Screening for Referral (Differentialdiagnoser for fysioterapeuter, der screener med henblik på henvisning). 4th ed. St. Louis: Saunders Elsevier, 2007.
- 12.0 12.1 Wong CH, Chang HC, Pasupathy S, Khin LW, Tan JL, Low CO. Nekrotiserende fasciitis: klinisk præsentation, mikrobiologi og determinanter for dødelighed. J Bone Joint Surgery Am 2003;85-A(8):1454-60.
- Hodgins N, Damkat-Thomas L, Shamsian N, Yew P, Lewis H, Khan K. Analyse af den stigende prævalens af henvisninger af nekrotiserende fasciitis til en regional plastikkirurgisk afdeling: en retrospektiv caseserie. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2015 Mar 1;68(3):304-11.
- 14.0 14.1 Bisno AL, Cockerill FR, Bermudez CT. Det indledende ambulant-læge-møde i forbindelse med gruppe A-streptokok-nekrotiserende fasciitis. Clinical Infectious Diseases 2000 Aug; 31:607-8.
- El-khani U, Nehme J, Darwish A, Jamnadas-Khoda B, Scerri G, Heppell S, Bennett N. Multifocal necrotising fasciitis: an overlooked entity? Journal of Plastic, Reconstructive & Aesthetic Surgery. 2012 Apr 1;65(4):501-12.
- Corona PS, Erimeiku F, Reverté-Vinaixa MM, Soldado F, Amat C, Carrera L. Necrotising fasciitis of the extremities: implementation of new management technologies. Injury. 2016 Sep 1;47:S66-71.
- Baharestani M. Negativ tryksårsterapi i den supplerende behandling af nekrotiserende fascitis: undersøgelse af kliniske resultater. Ostomy Wound Management 2008;54;54:44-50.
- Golger A, Ching S, Goldsmith CH, Pennie RA, Bain JR. Dødelighed hos patienter med nekrotiserende fasciitis. Plast Reconstr Surg 2007; 119(6): 1803-7.
- Duffin M, Farist K, Novak M. The impact of physical therapy on necrotizing fasciitis: En case report. Georgia Regent University. 2014.
- Vaughn A. Fysioterapeutisk intervention for i akutpleje for en teenager med omfattende muskelødelæggelse efter nekrotiserende fasciitis: En case report . Fakultetet på Marieb College of Health and Human Services Florida Gulf Coast University. 2017.
