INDLEDNING
Osteomyelitis (OM) er en inflammatorisk tilstand i knoglen, der involverer marvhulen og den tilstødende cortex. Den forekommer hyppigere i underkæben end i overkæben og er ofte forbundet med suppuration og smerter.1 De osseøse rum er normalt fyldt med eksudater, der kan føre til pusdannelse. Kronisk osteomyelitis kan være resultatet af en ubehandlet akut mild inflammation eller opstå uden en forløber. Når osteomyelitis opstår i underkæben, er den normalt mere diffus og udbredt.1-6 Klinisk undersøgelse alene er ofte nok til at diagnosticere kronisk mandibulær osteomyelitis på grund af sygdommens progression og suppuration.1,2 I tilfælde af kronisk osteomyelitis kan der ses et radioluent omskrevet billede, der indkapsler centrale radiopake sequestra, samt radiopaciiteter i den omgivende knogle på grund af en lokal osteogen reaktion.7 Patienter, der præsenterer aktiv kronisk osteomyelitis, kræver normalt langvarig brug af antibiotikabehandling og kirurgisk indgreb.7 Behandlingen kræver både antibiotikabehandling og kirurgisk debridering, hvilket betyder, at den nekrotiske knogle skal fjernes fuldstændigt, indtil den underliggende knogle begynder at bløde.7 Selv om de fleste tilfælde af OM i kæberne skyldes dental oprindelse, er andre infektionskilder mulige.2 Selv om primær OM efter ekstraktion af parodontalt involverede tænder er sjælden, er den dog bekymrende for både patient og tandlæge. I den følgende case report beskrives præsentationen af OM, og hvordan den blev håndteret.

Figur 1. Røntgenbillede før ekstraktion bekræftede tilstedeværelsen af en dyb parodontallomme distalt for den venstre nedre kindtand.

Figur 2. Røntgenbillede efter ekstraktion, der viser den ikke-helende socket.
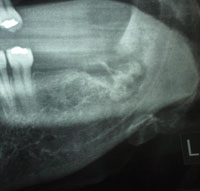
Figur 3. Røntgenbillede, der viser tilstedeværelsen af et sequestrum i socket.
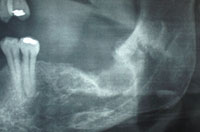
Figur 4. Røntgenbillede, 3 måneder postoperativt, viser knoglekonsolidering i soklen.

Figur 5. Histopatologi af kronisk osteomyelitis (H&E x 400). Bemærk det uregelmæssige fragment af devitaliseret knogle. Dette er omgivet af tæt fibrøst væv, som er stærkt infiltreret af lymfocytter, plasmaceller og nogle få granulocytter.
CASE REPORT
En 62-årig kvinde blev henvist til vores klinik til behandling af kronisk infektion og smerter efter ekstraktion af den venstre mandibulære anden kindtand under lokalbedøvelse af hendes almindelige tandlæge. Hun var ved godt helbred og havde ingen anamnese for stofmisbrug. Hendes røntgenundersøgelse før ekstraktionen bekræftede tilstedeværelsen af en dyb distal parodontallomme (Figur 1). Hun udviklede derefter smerter, kronisk infektion og udflåd efter ekstraktionen (Figur 2). Hun vendte tilbage til sin almindelige tandlæge, som ordinerede amoxicillin 500 mg hver 8. time i 10 dage. Efter flere besøg hos sin tandlæge, og uden at symptomerne var aftaget efter 5 måneder, blev hun henvist til vores klinik.
Intraoral klinisk undersøgelse viste, at der var kronisk infektion og et ildelugtende udflåd i den venstre mandibulære anden kindtand. Der blev udtaget en prøve af denne væske med henblik på dyrkning og antibiotikafølsomhed. Kulturen var positiv for non-A non-D streptokokker, der var følsomme over for cephalexin. En røntgenundersøgelse bekræftede tilstedeværelsen af et sequestrum i soklen (figur 3).
I betragtning af den kliniske og radiografiske præsentation blev der stillet en diagnose om kronisk osteomyelitis, og patienten blev planlagt til operation. Efter generel anæstesi, forberedelse, afdækning og pakning af oropharynx; en klap blev reflekteret, og sequestrum blev fjernet med en curette. Faskinen blev rengjort og skyllet. Ikke-vital nekrotisk knogle blev barberet med en rund boremaskine, indtil vital knogle var synlig (bekræftet klinisk af knogleblødninger). Læsionen blev sendt til det patologiske laboratorium, og deres rapport bekræftede diagnosen kronisk osteomyelitis. Patienten fik cephalexin og metronidazol 500 mg hver 6. time i 2 uger. Et røntgenbillede, der blev taget 3 måneder postoperativt, viste en knoglekonsolidering af soklen (figur 4). Patienten har været symptomfri siden afslutningen af den kirurgiske behandling og antibiotikakuren.
DISKUSSION
Osteomyelitis kan skyldes direkte udvidelse af en pulpal eller parodontal infektion uden dannelse af et granulom eller akut eksacerbation af en periapikal læsion. Den kan også opstå efter penetrerende traumer eller forskellige kirurgiske indgreb. Det er almindeligt, at infektionen breder sig til tilstødende blødt væv og fascielle rum, og de kliniske symptomer er ofte hævelse, smerte og suppuration. Følgerne af den transkortikale udvidelse af den inflammatoriske proces kan omfatte kortikal ødelæggelse, fistulering og periostal reaktion. Disse ændringer kan vurderes ved hjælp af billeddannende teknikker.5
Histopatologi: Knoglepatologien viser forskellige former, afhængigt af virulensen af den inficerende mikroorganisme, værtens evne til effektiv immunrespons og arten af reaktion i det periostale og osseøse væv. Kronisk osteomyelitis histopatologi viser uregelmæssige fragmenter af devitaliseret knogle omgivet af tæt fibrøst væv stærkt infiltreret af plasmaceller, lymfocytter og kun få granulocytter (Figur 5).
Billeddannelse.En passende evaluering af radiografiske typer af osteomyelitis er nødvendig for behandlingsplanlægningen. Kazunori Yoshiura6 klassificerede mandibulær osteomyelitis i fire grundlæggende mønstre, som lytisk, sklerotisk, blandet og sequestrum-mønster. Vores tilfælde viste sig at have sidstnævnte mønster. I nogle tilfælde kan det være nødvendigt med computertomografi eller scintografi.1
Præsentation: Patienter kan have hævelse i ansigtet, ømhed og smerter (lokaliseret), drænende bihulekanaler, suppuration, tandtab, mulig dannelse af nekrotiske knoglefragmenter og lav feber. Ny knogle og oral mucosa vil lejlighedsvis regenerere under sequestra, sandsynligvis på grund af aktivering af periostale osteoblaster. Ifølge Reinert6 kan klinisk undersøgelse alene være nok til at diagnosticere kronisk osteomyelitis mandibularis, især i begyndelsen af sygdommen. De radiografiske karakteristika ved den fremlagte osteomyelitis var et radiotransparent område, der omskrev et centralt knogle-sequestrum, og radiopacitet i den omgivende knogle. På grund af patologiens karakteristika og den kliniske historie var der ikke behov for andre undersøgelser.
Prædisponerende faktorer. Viral feber (f.eks. mæslinger), malaria, anæmi, underernæring og brug af tobak er fundet at bidrage til udvikling af osteomyelitis.
Behandling: Behandlingsmål omfatter omvendelse af eventuelle prædisponerende forhold, langvarig antibiotikabehandling. Antibiotikabehandling alene er ikke nok til behandling af osteomyelitis, da det devitaliserede knoglevæv i kombination med kapslen af det omgivende fibrøse bindevæv beskytter mikroorganismerne mod lægemiddelvirkningen. Kortikotomi kan anvendes som behandling, og hvis det ikke er effektivt, kan knogleresektion foretages som et mere radikalt alternativ. En aggressiv behandling kan dog medføre funktionstab, eksponering af den inferior alveolærnerve og problemer i forbindelse med rekonstruktionen.7 Høje doser antibiotika bør ledsage enhver aggressiv kirurgisk behandling. Nogle forfattere mener, at penicillin G er den foretrukne medicin, efterfulgt af clindamycin.7 Da de fleste osteomyelitisinfektioner er polymikrobielle orale floraer (primært fakultative streptokokker, Bacteroides spp, Peptostreptokokker og Peptokokker), omfatter antibiotikabehandlingen penicillin, metronidazol og clindamycin. Operative indgreb som f.eks. sekstrektomi, dekortikering, fjernelse af ikke-levedygtig knogle (dvs. mandibulektomi eller maxillektomi) og tandekstraktioner er også nødvendige. Der foretages et bredt snit for at fjerne alt det syge væv samt primær lukning af det kirurgiske sår for at sikre en vellykket operation7 .
SUMMARUM
Denne artikel beskriver præsentationen af OM og præsenterede en caserapport, der skitserede patientens behandling og resultat.
-
- Taori KB, Solanke R, Mahajan SM, Rangankar V, Saini T. CT-evaluering af mandibulær osteomyelitis. Indian J Radiol Imaging. 2005;15;15:447-451
- Eyrich G, Baltensperger M, Bruder E, Graetz K. Primær kronisk osteomyelitis i barndom og ungdomsårene. En retrospektiv analyse af 11 tilfælde og gennemgang af litteraturen. J Oral Maxillofac Surg. 2003;61:561-573.
- Schultz C, Holterhus P, Seidel A, Jonas S, Barthel M, Kruse K. Kronisk recidiverende multifokal osteomyelitis hos børn. Pediatr Infect Dis J. 1999;18:1008-1013.
- Job-Deslandre C, Krebs S, Kahan A. Kronisk recidiverende multifokal osteomyelitis: Fem års resultater i 14 patienttilfælde. J Bone Spin. 2001;64:245-251.
- Lavis JF, Gigon S, Gueit I, Michot C, Tardif A, Mallet E. Chronic recurrent multifocal osteomyelitis of the mandible. A case report. Arch Pediatr. 2002;9;1252-1255.
- Reinert S, Widlitzek H, Venderink DJ. Værdien af magnetisk resonansbilleddannelse ved diagnosticering af mandibulær osteomyelitis. Br J Oral Maxillofac Surg. 1999;37:459-463.
- Pozza DH, Neto NR, Sobrinho JB, Santos JN, Weber JB, de Oliveira MG. Kombineret behandling med antibiotikabehandling og kirurgi af kronisk osteomyelitis i underkæben: en caserapport. R Ci méd boil. 2006:5;75-79.
BIOS
Dr. Motamedi er professor, OMS-klinikken og Trauma Research Center, Baghyatoolah Medical Sciences University (BMSU), Teheran, Iran. Han kan kontaktes påDenne e-mailadresse bliver beskyttet mod spambots. Du skal have JavaScript slået til for at se det..
Dr. Shams, DMD er assisterende professor, OMS-klinikken, Baqiyatallah Medical Sciences University, Teheran, Iran.
Dr. Azizi er assisterende professor, patologiafdelingen, Baqiyatallah Medical Center, BMSU, Teheran, Iran.
Dr. Ardakani er på hospitalet for tandpleje, tandklinikken, Baqiyatallah Medical Center, BMSU, Teheran, Iran.
