Alkuperäinen toimittaja – Sara Halliday & Ashley Walker Bellarmine-yliopiston Monimutkaisten potilasongelmien patofysiologia -projektista.
Top Contributors – Ashley Walker, Sara Halliday, Elaine Lonnemann, Leana Louw ja Shaimaa Eldib
Määritelmä/kuvaus:
Nekrotisoiva faskiitti on potentiaalisesti henkeä uhkaava bakteeri-infektio, joka koostuu nopeasti etenevästä faskiakalvojen ja ihonalaisen rasvan nekroosista, joka johtaa lopulta yläpuolella olevan ihon ja lihaksen nekroosiin. Nopeimmin etenevä nekrotisoivan faskiitin tyyppi on A-ryhmän streptokokki-infektio, joka tunnetaan myös lihaa syövinä bakteereina. Nekrotisoivaan faskiittiin voi liittyä myös yksittäisen bakteerin (monomikrobinen) tai bakteeriyhdistelmän (polymikrobinen) aiheuttama mikrobi-infektio. Nekrotisoivaa faskiittia voi esiintyä useista syistä (traumaattisista ja ei-traumaattisista) ja erilaisissa potilasryhmissä. Joidenkin sairauksien on todettu altistavan potilaita infektioriskille. Useimmat näistä tiloista aiheuttavat immunosuppressiota, ja niihin kuuluvat diabetes, pahanlaatuinen sairaus, huumeiden väärinkäyttö ja krooninen munuaissairaus.
Infektion eteneminen alkaa bakteerien kulkeutumisella paikalle, ja se on tyypillisesti seurausta ihoon kohdistuneesta traumasta, mutta trauma ei kuitenkaan ole välttämätön osa. Kun infektio on kylväytynyt paikallisesti, bakteerit leviävät syvien faskiaalisten tasojen kautta aiheuttaen laajaa kudosvauriota ja infektiota. Bakteerien leviäminen voi aiheuttaa alueelle iskemiaa verisuonissa tapahtuvan tromboosin vuoksi, mikä voi lopulta johtaa kuolioon.
Epidemiologia ja etiologia:
Epidemiologia:
Nekrotisoivan faskiitin raportoitujen tapausten määrä aikuisilla on 0,40 tapausta 100 000:aa asukasta kohti vuodessa, kun taas lapsilla ilmaantuvuus on raportoidusti korkeampi, 0,08 tapausta 100 000:aa asukasta kohti vuodessa. Nekrotisoivaa faskiittia pidetään harvinaisena sairautena, mutta kuolleisuus on edelleen korkea. Kuolleisuuden on arvioitu olevan 20-40 prosenttia, ja se kasvaa sitä mukaa, mitä myöhemmin diagnoosi tehdään. Tautienvalvontakeskuksen mukaan Yhdysvalloissa esiintyy vuosittain arviolta 9 000-11 500 nekrotisoivan faskiitin tapausta, joihin kuolee vuosittain 1 000-1 800 ihmistä. Vaikka nekrotisoiva faskiitti on usein kuolemaan johtava aikuisilla, sen kuolleisuusaste näyttää olevan pienempi lapsilla. Erittäin vaihteleva kliininen taudinkuva tekee diagnoosista haastavan, mikä johtaa usein väärään diagnoosiin ja hoidon viivästymiseen.
Etiologia:
Nekrotisoivan faskiitin aiheuttavat bakteerit. Yleisin nekrotisoivaan faskiittiin liittyvä bakteeri pienten traumojen jälkeen on A-ryhmän streptokokki. Kun nekrotisoiva faskiitti kehittyy leikkauksen jälkeen, kyseessä on todennäköisesti bakteerien sekoitus. Kehoon päästyään se lisääntyy nopeasti ja erittää toksiineja/entsyymejä, jotka vahingoittavat faskiaa ja pehmytkudoksia. Bakteeri suojautuu elimistön immuunijärjestelmältä, mikä nopeuttaa lisääntymistä kudostasoja pitkin.
Mikä tahansa tila, joka häiritsee ihon ominaisuuksia, voi johtaa infektioon. Tällaisia tiloja ovat esimerkiksi ihovamma, infektoitunut neula (esim. suonensisäisten huumeiden väärinkäyttäjät), psoriaasi, makuuhaavat, vesirokko ja ötökän puremat. Tyypillisesti nekrotisoivaa faskiittia esiintyy jonkinlaisen ihovamman jälkeen, mutta myös muita kuin traumaattisia syitä on raportoitu. Aiheuttava tekijä voi olla niinkin vähäpätöinen kuin naarmu tai hyönteisen purema. On myös raportoitu tapauksia, joissa nekrotisoivaa faskiittia on esiintynyt akupunktiohoidon ja nivelen imun jälkeen.
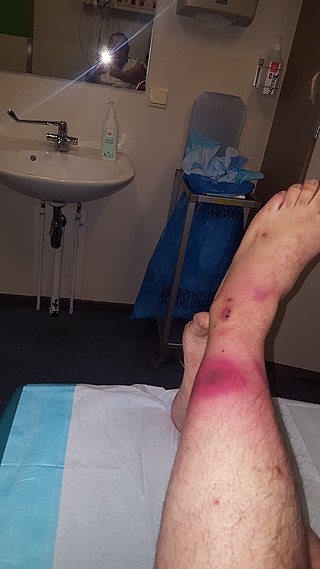
Erityispiirteet/kliininen esiintyminen
Oireet ja oireet:

Potilaalla voi aluksi esiintyä:
- lisääntyvää kipua,
- palpaatioarkuutta paikallisesti ja haavan ympärillä,
- purppuraa, eryteemaa, turvotusta.
- , krepitus, märkivä valuma ja yleensä historia jonkinlaisesta traumasta.
- Valitukset flunssan kaltaisista oireista (pahoinvointi, oksentelu, kuume, huonovointisuus jne.) ovat myös yleisiä.
- Potilailla voi esiintyä sepsiksen oireita, joihin kuuluu kuumetta, takykardiaa, muuttunutta mielentilaa ja diabeettista ketoasidoosia, joka tyypillisesti liittyy ihovammaan.
- Eteneviä oireita ovat ihonalainen verenvuoto, gangreeni ja nekroosi, jotka voivat johtaa systeemiseen tulehdusvasteoireyhtymään (SIRS), septiseen sokkiin ja jopa kuolemaan.
Nekrotisoivan faskiitin kliininen esitys vaihtelee, ja se voidaan tyypillisesti sekoittaa muihin patologioihin, kuten selluliittiin ja pinnallisiin ihoinfektioihin. Nekrotisoivan faskiitin kliinisen esitystavan tiedostaminen on kriittisen tärkeää taudin nopean etenemisen vuoksi. Näyttö on osoittanut, että tarkka diagnoosi on vaikea, sillä vain 15-34 prosentilla nekrotisoivaa faskiittia sairastavista potilaista on asianmukainen diagnoosi. Vääriä diagnooseja tehdään usein epämääräisten oireiden (esim. eryteema, kuume, kipu) tai niiden puuttumisen vuoksi.
Tyypit:
Nekrotisoiva faskiitti voidaan luokitella kahteen tyyppiin:
- Tyyppi 1: määritellään nekrotisoivaksi faskiitiksi, jonka aiheuttavat sekä aerobiset että anaerobiset bakteerit,
- Tpe 2 :n aiheuttavat A-ryhmän beetaemolyyttinen streptokokki ja Staphylococcus aureus.
Systeemien osallistuminen:
Nekrotisoivan faskiitin seurauksena vaarantuu useita järjestelmiä. Hoitamattomana nekrotisoiva faskiitti voi johtaa useiden elinten vajaatoimintaan. Erityisiä järjestelmiä, joihin se vaikuttaa, ovat:
- Integumentaalinen järjestelmä: Infektion synnyttämä kudoksen rappeutuminen
- Sydän- ja verisuonijärjestelmä: Osallisena nekrotisoivan faskiitin merkkinä ilmenevä hypotensio. Lisäksi sydämen vajaatoiminta voi johtua tilan etenemisestä.
- Keuhkojärjestelmä: Voi vaarantua mahdollisesta hengitysvajauksesta, jota voi esiintyä myöhemmissä vaiheissa
- Ruoansulatuselimistö: Yleinen merkki pahoinvointi ja oksentelu
- Virtsa- ja sukupuolielimet: Voi johtaa munuaisten vajaatoimintaan
- Immunologinen järjestelmä:
Riskitekijät:
- Diabetes (liittyy 70.3 %:lla potilaista vuoden 2003 tutkimuksessa)
- Krooninen sairaus
- Immunosuppressio
- Suonensisäinen lääkkeiden käyttö
- Perifeerinen verisuonisairaus
- Munuaisten vajaatoiminta
- Taustalla oleva pahanlaatuinen sairaus
Diagnostiset menetelmät:
- CT-kuvaukset:
- CT-kuvaukset: Syvän faskian paksuuntuminen, vahvistuminen, neste ja kaasu pehmytkudostasoissa pinnallisessa faskiassa ja sen ympärillä ovat nekrotisoivan faskiitin indikaattoreita.



- Ultraääni: Syvän faskian paksuuntuminen ja vääristyminen sekä nestekertymät syvää faskiaa pitkin
- MRI: Syvän faskian paksuuntuminen, syvän faskian nestekertymät ja hyperintensiivinen T2W-signaali lihaksissa
- Kiistanalainen aihe, sillä joidenkin kirjoittajien mukaan faskian paksuuntuminen on indikaattori, kun taas toisten kirjoittajien mukaan faskian paksuuntumisen puuttuminen on positiivinen löydös
- Laboratoriokokeet: (samat kuin vaikeissa pehmytkudosinfektioissa käytetyt)
- Täydellinen verenkuva
- Elektrolyytit
- Erytrosyyttien laskeutumisnopeus
- C-reaktiivinen proteiini
- Jäädytetty poikkileikkausbiopsia: Rajoitettu korkeiden kustannusten vuoksi
Laboratorioparametreista kehitettiin numeerinen pistetaulukko, jota kutsutaan nekrotisoivan faskiitin laboratorioriski-indikaattoriksi (LRINEC), mahdolliseksi osoittavaksi välineeksi nekrotisoivan faskiitin toteamiseksi. Pistemäärän ≥6 positiivinen ennustearvo on 92 % ja negatiivinen ennustearvo 96 %.
LRINEC-pistemäärä, joka on alle 5, viittaa matalaan, <50 %:n riskiin; pistemäärä 6-7 merkitsee keskisuurta riskiä ja pistemäärä 8 ja enemmän viittaa korkeaan, yli 75 %:n riskiin. Pisteytys perustuu seuraaviin kriteereihin:
Parametri Väli Pistemäärä Hb (g/dl) >13.5 11.0 – 13.5
<11
0 Valkosolut (10^9/L) <15 15 – 25
>25
0 Natrium (mmlo/L) <135 2 Kreatiniini (μmol/L) >141 2 Glukoosi >10 1 C-reaktiivinen proteiini >150 4 Lisäksi, veri- ja märkäviljelyt voitaisiin tutkia ja kirurginen tutkimus voi olla aiheellinen nekrotisoivan faskiitin diagnoosin varmistamiseksi. . LRINEC-pisteytysjärjestelmästä puuttui kuitenkin diagnostinen herkkyys. Seerumin kohonnutta laktaattia pidettiin sekä diagnostisena että ennusteellisena indikaattorina
Erotteleva diagnoosi :
- Selluliitti
- Pinnalliset ihoinfektiot
- Akuutti epididymiitti
- Kaasugangreeni
- Tyrä
- Orkkiitti
- Kivesten kiertymä
- Toksinen sokki-oireyhtymä
.
Lääketieteellinen hoito:
Kirurginen debridementNekrotisoivan faskiitin aggressiivinen hoitomuoto on välttämätön infektion nopean etenemisen vuoksi, kun se on kerran saanut tartunnan. Tyypilliseen hoitoon kuuluu suonensisäinen laajakirjoinen antibioottihoito ja varhainen kirurginen debridementti nekroottisen kudoksen poistamiseksi. Kudoksen hypoksia rajoittaa suonensisäisten antibioottien tehoa ennen kirurgista poistoa. Korkea antibioottiannos on ratkaisevan tärkeä infektion hoidossa, jotta voidaan rajoittaa mahdollisen kudosvaurion määrää. Infektioon liittyvä tulehdus aiheuttaa voimakasta kipua ja epämukavuutta, jota kipulääkkeet eivät lievitä. Nämä kaksi nekrotisoivassa faskiitissa esiintyvää kliinistä löydöstä auttavat erottamaan sen selluliitista. Varhainen tunnistaminen on elintärkeää hoidon onnistumisen kannalta. Jos se havaitaan varhaisvaiheessa, kirurginen poisto voi olla vähäistä ja keskittyä enemmän infektoituneeseen epidermikseen, ihonalaiskudokseen ja rasvakudokseen.
Haavanhoito on äärimmäisen tärkeää kirurgisen debridementin jälkeen. Patologian laajuudesta riippuen saatetaan tarvita laajaa debridementtiä, mikä johtaa suuriin leikkaushaavoihin. Tämä sisältää riskin uusien haavainfektioiden syntymiselle, ja optimaalinen haavanhoito on äärimmäisen tärkeää. Tyhjiösidoksia tai alipainehaavahoitoa voidaan käyttää helpottamaan haavan paranemisprosessia parantamalla veren perfuusiota ja edistämällä granulaatiokudoksen muodostumista erityisesti haavan syvyydessä. Tämä poistaa eksudaattia, mikä vähentää paranemisprosessia haittaavia inhiboivia välittäjäaineita ja matriksin metalloproteinaaseja.
Nekrotisoivan faskiitin myöhemmissä vaiheissa voi syntyä systeeminen sokki, joka johtaa monien elinjärjestelmien vajaatoimintaan. Tässä vaiheessa voi esiintyä hengitysvajausta, sydämen vajaatoimintaa, matalaa verenpainetta ja munuaisten vajaatoimintaa. Raajojen amputointi on välttämätöntä, kun infektio alkaa levitä muihin elinjärjestelmiin.
Hyperbaarista happihoitoa on ehdotettu lisähoidoksi nekrotisoivan faskiitin hoitoon. Tämän hoidon tehosta on kuitenkin saatu ristiriitaisia tuloksia. Hyperbaarisen happihoidon tärkeimmät edut tavanomaisten hoitojen lisäksi ovat kudosten säilyminen ja kuolleisuuden väheneminen. Toisessa Golgerin ja muiden tekemässä tutkimuksessa todettiin, että hyperbaarisen happihoidon lisääminen ei parantanut kuolleisuutta. Tarvitaan korkeatasoisempia tutkimuksia vakuuttavampien tulosten saamiseksi.
Fysioterapian hoito:
Fysioterapian hoito tapahtuu ensisijaisesti kirurgisen debridementin jälkeen, ja siinä keskitytään pääasiassa ylläpitoon, ehkäisyyn ja sekundaaristen komplikaatioiden hallintaan. Fysioterapialla ei ole merkitystä tämän patologian parantavassa hoidossa. Nekrotisoivaa faskiittia sairastavilla potilailla on kohonnut riski kestävyyden ja voiman heikkenemiseen.
- Ennaltaehkäisy:
- Profylaktinen rintakehän fysioterapia atelektaasin ehkäisemiseksi, koska nämä potilaat viettävät usein suurimman osan ajastaan vuoteessa
- Lihasvoiman ja liikelaajuuden menetys: Sisällyttämällä harjoitusohjelmaan
- Toimintakyvyn menetys: Liikkuvuusohjelma
- Painehaavat: Asemointi ja mobilisointi
- Ylläpito: Rintakehän, toiminnan ja liikelaajuuden ylläpito
- Sekundaaristen komplikaatioiden hoito:
- Keuhkokuume/rintainfektiot/hengitysvajaus, johon sisällytetään rintakehän fysioterapia
- Liikkumattomuuden vaikutukset – Asteittainen vahvistava harjoitusohjelma; siirtoharjoittelu; kävelyn uudelleenkoulutus; itsenäisyyden parantaminen; toiminnallisten rajoitusten huomioiminen
- Painehaavat: Asettelu ja mobilisaatio
- Amputaatiokuntoutus
- Shupak A, Oren S, Goldenberg I, Barzilai A, Moskuna R, Bursztein S. Nekrotisoiva faskiitti: indikaatio hyperbaariselle happihoidolle? Surgery 1995;118(5):873-8.
- 2.0 2.1 2.2 2.3 2.4 2.5 Bechar J, Sepehripour S, Hardwicke J, Filobbos G. Laboratory risk indicator for necrotising fasciitis (LRINEC) score for the assessment of early necrotising fasciitis: a systematic review of the literature. The Annals of The Royal College of Surgeons of England 2017 May 27;99(5):341-6.
- 3.0 3.1 Schroder̈ A, Gerin A, Firth GB, Hoffmann KS, Grieve A, von Sochaczewski CO. Systemaattinen katsaus lasten nekrotisoivaan faskiittiin sen ensimmäisestä kuvauksesta vuonna 1930 vuoteen 2018. BMC infectious diseases. 2019 Dec;19(1):317.
- Hsiao C-T, Weng H-H, Yuan Y-D, Chen C-T, Chen I-C. Nekrotisoivaa faskiittia sairastavien potilaiden kuolleisuuden ennustetekijät. American Journal of Emergency Medicine 2008; 26: 170-75.
- 5.0 5.1 5.2 5.3 5.4 5.5 5.6 Puvanendran R, Huey JC, Pasupathy S. Necrotizing fasciitis. Canadian family physician 2009;55(10):981-7.
- File JT, Tan JS, DiPersio JR. Ryhmän A streptokokki nekrotisoiva faskiitti. Lihaa syövien bakteerien oireyhtymän diagnosointi ja hoito”. Cleveland Clinic journal of medicine 1998;65(5):241-9.
- 7.0 7.1 Jallali N, Withey S, Butler PE. Ylipainehappi liitännäishoitona nekrotisoivan faskiitin hoidossa. The American Journal of Surgery 2005;189(4):462-6.
- The National Necrotizing Fasciitis Foundation. Mikä on NF? Saatavissa osoitteesta: http://www.nnff.com/what-is-nf.html (viitattu 1.4.2012).
- 9.0 9.1 Fazeli M, Keramati M. Necrotizing fascitis: an epidemiologic study of 102 cases. Indian Journal Of Surgery 2007;69:136-139.
- Kiat HJ, Natalie YH, Fatimah L. Necrotizing fasciitis: How reliable are the cutaneous signs?. Journal of emergencies, trauma, and shock. 2017 Oct;10(4):205.
- Goodman C, Snyder T. Differentiaalidiagnostiikka fysioterapeuttien seulonnassa lähetteitä varten. 4th ed. St. Louis: Saunders Elsevier, 2007.
- 12.0 12.1 Wong CH, Chang HC, Pasupathy S, Khin LW, Tan JL, Low CO. Nekrotisoiva faskiitti: kliininen taudinkuva, mikrobiologia ja kuolleisuutta määrittävät tekijät. J Bone Joint Surgery Am 2003;85-A(8):1454-60.
- Hodgins N, Damkat-Thomas L, Shamsian N, Yew P, Lewis H, Khan K. Analyysi nekrotisoivan faskiitin lisääntyvästä esiintyvyydestä alueelliseen plastiikkakirurgian yksikköön tehdyissä lähetteissä: retrospektiivinen tapaussarja. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2015 Mar 1;68(3):304-11.
- 14.0 14.1 Bisno AL, Cockerill FR, Bermudez CT. The Initial Outpatient-Physician Encounter in Group A Streptococcal Necrotizing Fasciitis. Clinical Infectious Diseases 2000 Aug; 31:607-8.
- El-khani U, Nehme J, Darwish A, Jamnadas-Khoda B, Scerri G, Heppell S, Bennett N. Multifocal necrotising fasciitis: an overlooked entity?. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2012 Apr 1;65(4):501-12.
- Corona PS, Erimeiku F, Reverté-Vinaixa MM, Soldado F, Amat C, Carrera L. Necrotising fasciitis of the extremities: Implementation of new management technologies. Injury. 2016 Sep 1;47:S66-71.
- Baharestani M. Alipainehaavahoito nekrotisoivan faskiitin liitännäishoidossa: kliinisten tulosten tarkastelu. Ostomy Wound Management 2008;54:44-50.
- Golger A, Ching S, Goldsmith CH, Pennie RA, Bain JR. Nekrotisoivaa faskiittia sairastavien potilaiden kuolleisuus. Plast Reconstr Surg 2007; 119(6): 1803-7.
- Duffin M, Farist K, Novak M. Fysioterapian vaikutus nekrotisoivaan faskiittiin: A case report. Georgia Regent University. 2014.
- Vaughn A. Fysioterapiainterventio akuuttihoidossa nuorelle, jolla on laaja lihastuho nekrotisoivan faskiitin seurauksena: A case report . Marieb College of Health and Human Services Florida Gulf Coast Universityn tiedekunta. 2017.

