TOIMENPITEET
Osteomyeliitti (OM) on tulehduksellinen luustotila, joka käsittää medullaarisen ontelon ja viereisen aivokuoren. Sitä esiintyy useammin alaleuassa kuin yläleuassa, ja siihen liittyy usein märkimistä ja kipua.1 Luutilat täyttyvät yleensä eksudaatilla, joka voi johtaa mädän muodostumiseen. Krooninen osteomyeliitti voi olla seurausta hoitamattomasta akuutista lievästä tulehduksesta tai syntyä ilman edeltäjää. Kun osteomyeliitti ilmenee alaleuassa, se on yleensä diffuusimpi ja laajalle levinnyt.1-6 Pelkkä kliininen tutkimus riittää usein diagnosoimaan kroonisen alaleuan osteomyeliitin taudin etenemisen ja märkäisyyden vuoksi.1,2 Tapauksissa, joissa on krooninen osteomyeliitti, voidaan nähdä säteilyn läpikuultava ympäryskuva, joka kapseloi keskeisiä radiopaakkisia sekvenssejä, sekä ympäröivän luun röntgenkuvioita, jotka johtuvat paikallisesta osteogeenisestä reaktiosta.7 Potilaat, joilla on aktiivinen krooninen osteomyeliitti, tarvitsevat yleensä pitkäaikaista antibioottihoitoa ja kirurgisia toimenpiteitä.7 Hoito edellyttää sekä antibioottihoitoa että kirurgista puhdistusta, mikä tarkoittaa, että nekroottinen luu on poistettava kokonaan, kunnes sen alla oleva luu alkaa vuotaa.7 Vaikka useimmat leukojen OM-tapaukset johtuvat hammaslääketieteellisestä alkuperästä, myös muut infektiolähteet ovat mahdollisia.2 Vaikka primaarinen OM, joka on seurausta hampaiden hampaiden poistosta parodontoosin yhteydessä, on harvinaista, se huolestuttaa kuitenkin sekä potilasta että hammaslääkäriä. Seuraavassa tapausselostuksessa kuvataan OM:n esittelyä ja sen hoitoa.

Kuvaus 1. Ennen poistoa otettu röntgenkuva vahvisti syvän parodontaalitaskun esiintymisen vasemman alemman poskihampaan distaalisesti.

Kuva 2. Uuttamisen jälkeinen röntgenkuva, jossa näkyy parantumaton pussi.
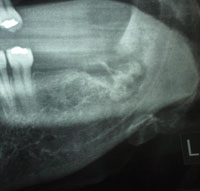
Kuva 3. Röntgenkuva, jossa näkyy sequestrumin esiintyminen socketissa.
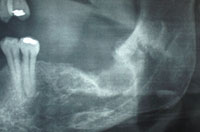
Kuva 4. Röntgenkuva 3 kuukautta postoperatiivisesti, jossa näkyy luinen konsolidaatio istukassa.

Kuva 5. Kroonisen osteomyeliitin histopatologia (H&E x 400). Huomaa epäsäännöllinen devitalisoituneen luun fragmentti. Sitä ympäröi tiheä kuitukudos, joka on voimakkaasti lymfosyyttien, plasmasolujen ja muutamien granulosyyttien infiltroima.
TAPAUSKERTOMUS
62-vuotias nainen ohjattiin klinikallemme hoitamaan kroonista infektiota ja kipua sen jälkeen, kun hänen yleishammaslääkärinsä oli poistanut paikallispuudutuksessa vasemman mandibulaarialueen toisen molaarin. Hän oli hyvässä yleisterveydessä, eikä hänellä ollut aiemmin ollut huumeidenkäyttöä. Ennen hampaan poistoa tehty röntgentutkimus vahvisti syvän distaalisen parodontaalitaskun olemassaolon (kuva 1). Poiston jälkeen hänelle ilmaantui kipua, krooninen infektio ja vuotoa (kuva 2). Hän palasi yleishammaslääkärille, joka määräsi hänelle amoksisilliinia 500 mg 8 tunnin välein 10 päivän ajan. Kun hän oli käynyt useaan otteeseen hammaslääkärillä eikä hänen oireensa lievittyneet viiden kuukauden kuluttua, hänet ohjattiin klinikkaamme.
Kliininen tutkimus osoitti, että vasemman alaleuan toisen poskihampaan hammaskuopassa oli krooninen infektio ja pahanhajuinen vuoto. Tästä nesteestä otettiin näyte viljelyä ja antibioottiherkkyyttä varten. Viljely oli positiivinen non-A non-D-streptokokille, joka on herkkä kefaleksiinille. Röntgentutkimus vahvisti, että hammaskuopassa oli sequestrum (kuva 3).
Kliinisen ja röntgenkuvauksen perusteella diagnoosiksi asetettiin krooninen osteomyeliitti, ja potilas määrättiin leikkaukseen. Yleisanestesian, valmistelun, verhoilun ja suunielun pakkaamisen jälkeen; läppä heijastettiin ja sequestrum poistettiin kyretillä. Suoni puhdistettiin ja huuhdottiin. Ei-elintärkeä nekroottinen luu ajeltiin pyöreällä poranterällä, kunnes elinvoimainen luu oli näkyvissä (mikä vahvistettiin kliinisesti luuverenvuodoilla). Vaurio lähetettiin patologian laboratorioon, jonka raportti vahvisti kroonisen osteomyeliitin diagnoosin. Potilaalle annettiin kefaleksiiniä ja metronidatsolia 500 mg 6 tunnin välein 2 viikon ajan. Kolme kuukautta leikkauksen jälkeen otetussa röntgenkuvassa näkyi pistorasian luinen vahvistuminen (kuva 4). Potilas on ollut oireeton kirurgisen hoidon ja antibioottihoidon päättymisen jälkeen.
KESKUSTELU
Osteomyeliitti voi johtua pulpaliitti- tai parodontiitti-infektion suorasta laajentumisesta ilman granulooman muodostumista tai periapikaalisen leesion akuutista pahenemisesta. Sitä voi esiintyä myös läpäisevän trauman tai erilaisten kirurgisten toimenpiteiden seurauksena. Infektion leviäminen viereisiin pehmytkudoksiin ja faskiaalisiin tiloihin on yleistä, ja usein kliiniset oireet ovat turvotusta, kipua ja märkäisyyttä. Tulehdusprosessin transkortikaalisen laajentumisen seurauksena voi olla kortikaalinen tuhoutuminen, fistelöityminen ja periosteaalinen reaktio. Näitä muutoksia voidaan arvioida kuvantamismenetelmillä.5
Histopatologia.Luun patologia esiintyy eri muodoissa riippuen infektoivan mikro-organismin virulenssista, isännän kyvystä tehokkaaseen immuunivasteeseen ja luukalvon ja luukudoksen reaktion luonteesta. Kroonisen osteomyeliitin histopatologia kuvaa epäsäännöllisiä devitalisoituneen luun fragmentteja, joita ympäröi tiheä kuitukudos, johon on voimakkaasti infiltroitunut plasmasoluja, lymfosyyttejä ja vain muutama granulosyytti (kuva 5).
Kuvantaminen.Röntgenkuvauksen perusteella tehtyjen osteomyeliittityyppisten kuvantamistutkimusten tarkoituksenmukainen arviointi on välttämätöntä hoidon suunnittelua varten. Kazunori Yoshiura6 luokitteli mandibulaarisen osteomyeliitin neljään perusmalliin, joita ovat lytinen, skleroottinen, sekamuotoinen ja sekvestrinen malli. Meidän tapauksessamme esiintyi jälkimmäinen kuvio. Joissakin tapauksissa tietokonetomografia tai skintografia voi olla tarpeen.1
Esittely: Potilailla voi esiintyä kasvojen turvotusta, arkuutta ja kipua (paikallisesti), valuvia sivuonteloita, märkärakkuloita, märkärakkuloita, hampaiden menetystä, mahdollisia nekroottisia luufragmentin muodostumia ja matala-asteista kuumetta. Uutta luuta ja suun limakalvoa syntyy toisinaan sekvenssin alle, mikä johtuu luultavasti luukalvojen osteoblastien aktivoitumisesta. Reinertin6 mukaan pelkkä kliininen tutkimus voi riittää alaleuan kroonisen osteomyeliitin diagnosoimiseksi erityisesti taudin alussa. Esitetyn osteomyeliitin radiologiset piirteet olivat keskeinen luun sekvestrumia ympäröivä läpikuultava alue ja ympäröivän luun läpikuultavuus. Patologian ominaisuuksien ja kliinisen anamneesin perusteella muita tutkimuksia ei tarvittu.
Predispositiiviset tekijät. Viruskuumeiden (esim. tuhkarokko), malarian, anemian, aliravitsemuksen ja tupakan käytön on todettu edistävän osteomyeliitin kehittymistä.
Hoito: Hoidon tavoitteisiin kuuluvat mahdollisten altistavien olosuhteiden kumoaminen, pitkäaikainen antibioottihoito. Pelkkä antibioottihoito ei riitä osteomyeliitin hoitoon, sillä devitalisoitunut luukudos yhdessä ympäröivän kuituisen sidekudoksen kapselin kanssa suojaa mikro-organismeja lääkkeen vaikutukselta. Hoitona voidaan käyttää kortikotomiaa, ja jos se ei tehoa, radikaalimpana vaihtoehtona voidaan tehdä luun resektio. Aggressiivinen hoito voi kuitenkin aiheuttaa toimintakyvyn menetystä, alveolihermon altistumista ja rekonstruktioon liittyviä ongelmia.7 Kaikkiin aggressiivisiin kirurgisiin hoitoihin olisi liitettävä suuria antibioottiannoksia. Joidenkin kirjoittajien mielestä penisilliini G on ensisijainen lääkitys, jota seuraa klindamysiini.7 Koska suurin osa osteomyeliitti-infektioista on polymikrobista suuflooraa (pääasiassa fakultatiivisia streptokokkeja, Bacteroides spp., Peptostreptococcus ja Peptococcus), antibioottihoito sisältää penisilliiniä, metronidatsolia ja klindamysiiniä. Tarvitaan myös operatiivisia toimenpiteitä, kuten sekvestrektomia, dekortikaatio, elinkelvottoman luun poisto (eli mandibulektomia tai maxillektomia) ja hampaiden poisto. Leikkauksen onnistumisen varmistamiseksi tehdään leveä viilto kaiken sairaan kudoksen poistamiseksi sekä leikkaushaavan ensisijainen sulkeminen.7.
YHTEENVETO
Tässä artikkelissa kuvataan OM:n esitystapa ja esitetään tapausraportti, jossa hahmotellaan potilaan hoito ja lopputulos.
-
- Taori KB, Solanke R, Mahajan SM, Rangankar V, Saini T. Mandibulaarisen osteomyeliitin CT-arviointi. Indian J Radiol Imaging. 2005;15:447-451
- Eyrich G, Baltensperger M, Bruder E, Graetz K. Primaarinen krooninen osteomyeliitti lapsuudessa ja nuoruudessa. Retrospektiivinen analyysi 11 tapauksesta ja kirjallisuuskatsaus. J Oral Maxillofac Surg. 2003;61:561-573.
- Schultz C, Holterhus P, Seidel A, Jonas S, Barthel M, Kruse K.Chronic recurrent multifocal osteomyelitis in children. Pediatr Infect Dis J. 1999;18:1008-1013.
- Job-Deslandre C, Krebs S, Kahan A. Chronic recurrent multifocal osteomyelitis: Viiden vuoden tulokset 14 potilaan tapauksissa. J Bone Spin. 2001;64:245-251.
- Lavis JF, Gigon S, Gueit I, Michot C, Tardif A, Mallet E. Chronic recurrent multifocal osteomyelitis of the mandible. A case report. Arch Pediatr. 2002;9;1252-1255.
- Reinert S, Widlitzek H, Venderink DJ. Magneettikuvauksen arvo alaleuan osteomyeliitin diagnostiikassa. Br J Oral Maxillofac Surg. 1999;37:459-463.
- Pozza DH, Neto NR, Sobrinho JB, Santos JN, Weber JB, de Oliveira MG. Kroonisen alaleuan osteomyeliitin yhdistelmähoito antibioottihoidolla ja kirurgialla: tapausselostus. R Ci méd boil. 2006:5;75-79.
BIOS
Tohtori Motamedi on professori, OMS-klinikka ja traumatologian tutkimuskeskus, Baghyatoolahin lääketieteellinen tiedeyliopisto (Baghyatoolah Medical Sciences University, BMSU), Teheran, Iran. Hänet tavoittaa osoitteesta Tämä sähköpostiosoite on suojattu spamboteilta. You need JavaScript enabled to view it..
Dr. Shams, DMD on apulaisprofessori, OMS-klinikka, Baqiyatallah Medical Sciences University, Tehran, Iran.
Dr. Azizi on apulaisprofessori, patologian osasto, Baqiyatallah Medical Center, BMSU, Teheran, Iran.
Tohtori Ardakani on sairaalahammaslääketieteen hammaslääketieteen klinikalla, Baqiyatallah Medical Center, BMSU, Teheran, Iran.
