INTRODUCTION
L’ostéomyélite (OM) est une affection inflammatoire de l’os qui implique la cavité médullaire et la corticale adjacente. Elle survient plus fréquemment à la mandibule qu’au maxillaire et est souvent associée à une suppuration et à des douleurs.1 Les espaces osseux sont généralement remplis d’exsudats qui peuvent conduire à la formation de pus. L’ostéomyélite chronique peut être le résultat d’une inflammation aiguë légère non traitée ou émerger sans précurseur. Lorsque l’ostéomyélite survient à la mandibule, elle est généralement plus diffuse et étendue.1-6 L’examen clinique seul est souvent suffisant pour diagnostiquer une ostéomyélite chronique mandibulaire en raison de la progression de cette maladie et de la suppuration.1,2 En cas d’ostéomyélite chronique, on peut observer une image circonscrite radiotransparente encapsulant des séquestres radio-opaques centraux, ainsi que des radiopacités de l’os environnant dues à une réaction ostéogénique locale.7 Les patients qui présentent une ostéomyélite chronique active nécessitent généralement une antibiothérapie à long terme et une intervention chirurgicale.7 Le traitement nécessite à la fois une antibiothérapie et un débridement chirurgical, ce qui signifie que l’os nécrosé doit être complètement retiré jusqu’à ce que l’os sous-jacent commence à saigner.7 Bien que la plupart des cas d’OM des mâchoires soient d’origine dentaire, d’autres sources d’infection sont possibles.2 Bien que l’OM primaire suivant l’extraction de dents impliquées dans la parodontie soit rare, elle est néanmoins préoccupante à la fois pour le patient et le dentiste. Le rapport de cas suivant décrit la présentation de l’OM et la façon dont elle a été gérée.

Figure 1. La radiographie avant extraction a confirmé la présence d’une poche parodontale profonde distale de la molaire inférieure gauche.

Figure 2. Radiographie post-extraction montrant l’alvéole non cicatrisante.
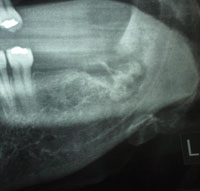
Figure 3. Radiographie montrant la présence d’un séquestre dans l’alvéole.
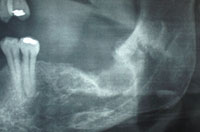
Figure 4. La radiographie, à 3 mois postopératoires, montre une consolidation osseuse dans l’emboîture.

Figure 5. Histopathologie d’une ostéomyélite chronique (H&E x 400). Notez le fragment irrégulier d’os dévitalisé. Celui-ci est entouré d’un tissu fibreux dense fortement infiltré par des lymphocytes, des plasmocytes et quelques granulocytes.
RAPPORT DE CAS
Une femme de 62 ans s’est adressée à notre clinique pour le traitement d’une infection et de douleurs chroniques suite à l’extraction de la deuxième molaire mandibulaire gauche sous anesthésie locale par son dentiste généraliste. Elle était en bonne santé générale et n’avait pas d’antécédents de consommation de drogues. Son examen radiographique avant l’extraction a confirmé la présence d’une poche parodontale distale profonde (Figure 1). Elle a ensuite développé des douleurs, une infection chronique et un écoulement après l’extraction (Figure 2). Elle est retournée chez son dentiste généraliste qui lui a prescrit de l’amoxicilline 500 mg toutes les 8 heures pendant 10 jours. Après de multiples visites chez son dentiste, et aucune diminution de ses symptômes après 5 mois, elle a été adressée à notre clinique.
L’examen clinique intrabuccal a révélé que l’alvéole de la deuxième molaire mandibulaire gauche présentait une infection chronique et un écoulement malodorant. Un échantillon de ce fluide a été prélevé pour culture et sensibilité aux antibiotiques. La culture était positive pour les streptocoques non-A non-D sensibles à la céphalexine. L’examen radiographique a confirmé la présence d’un séquestre dans l’alvéole (figure 3).
Compte tenu de la présentation clinique et radiographique, un diagnostic d’ostéomyélite chronique a été posé et le patient a été programmé pour une intervention chirurgicale. Après une anesthésie générale, une préparation, un drapage et un emballage de l’oropharynx ; un lambeau a été réfléchi et le séquestre a été retiré avec une curette. L’alvéole a été nettoyée et irriguée. L’os nécrotique non vital a été rasé à l’aide d’une fraise ronde jusqu’à ce que l’os vital soit apparent (confirmé cliniquement par des saignements osseux). La lésion a été envoyée au laboratoire de pathologie et leur rapport a confirmé le diagnostic d’ostéomyélite chronique. Le patient a reçu de la céphalexine et du métronidazole 500 mg toutes les 6 heures pendant 2 semaines. Une radiographie prise 3 mois après l’opération a montré une consolidation osseuse de l’alvéole (Figure 4). Le patient ne présente aucun symptôme depuis la fin du traitement chirurgical et du régime antibiotique.
DISCUSSION
L’ostéomyélite peut résulter de l’extension directe d’une infection pulpaire ou parodontale sans formation d’un granulome ou de l’exacerbation aiguë d’une lésion périapicale. Elle peut également survenir à la suite d’un traumatisme pénétrant ou de diverses interventions chirurgicales. L’extension de l’infection aux tissus mous adjacents et aux espaces aponévrotiques est fréquente, et les symptômes cliniques sont souvent un gonflement, une douleur et une suppuration. Les séquelles de l’extension transcorticale du processus inflammatoire peuvent inclure la destruction corticale, la fistulisation et la réaction périostée. Ces changements peuvent être évalués par des techniques d’imagerie.5
Histopathologie.La pathologie osseuse présente différentes formes, en fonction de la virulence du micro-organisme infectant, de la capacité de l’hôte à avoir une réponse immunitaire efficace et du type de réaction des tissus périostés et osseux. L’histopathologie de l’ostéomyélite chronique décrit des fragments irréguliers d’os dévitalisés entourés d’un tissu fibreux dense fortement infiltré par des plasmocytes, des lymphocytes et seulement quelques granulocytes (Figure 5).
Imagerie.Une évaluation appropriée des types radiographiques d’ostéomyélite est nécessaire pour la planification du traitement. Kazunori Yoshiura6 a classé l’ostéomyélite mandibulaire en quatre modèles de base : lytique, scléreux, mixte et séquestre. Notre cas présentait ce dernier modèle. Dans certains cas, une tomographie informatisée ou une scintigraphie peuvent être nécessaires.1
Présentation.Les patients peuvent présenter un gonflement du visage, une sensibilité et une douleur (localisées), des voies sinusiennes drainantes, une suppuration, une perte de dents, une possible formation de fragments osseux nécrotiques et une faible fièvre. De l’os nouveau et de la muqueuse buccale se régénèrent parfois sous les séquestres, probablement en raison de l’activation des ostéoblastes périostés. Selon Reinert6, l’examen clinique seul peut suffire à diagnostiquer une ostéomyélite chronique mandibulaire, en particulier au début de la maladie. Les caractéristiques radiographiques de l’ostéomyélite présentée étaient une zone radiotransparente circonscrivant un séquestre osseux central et une radio-opacité dans l’os environnant. En raison des caractéristiques de la pathologie et de l’histoire clinique, il n’y avait pas besoin d’autres examens.
Facteurs prédisposants . On constate que les fièvres virales (par exemple, la rougeole), le paludisme, l’anémie, la malnutrition et le tabagisme contribuent au développement de l’ostéomyélite.
Management.Les objectifs du traitement comprennent l’inversion de toute condition prédisposante, une antibiothérapie à long terme. L’antibiothérapie seule ne suffit pas pour le traitement de l’ostéomyélite, car le tissu osseux dévitalisé en combinaison avec la capsule du tissu conjonctif fibreux environnant protège les micro-organismes de l’action du médicament. La corticotomie peut être utilisée comme traitement, et si elle n’est pas efficace, une résection osseuse peut être effectuée comme alternative plus radicale. Cependant, un traitement agressif peut entraîner une perte de fonction, une exposition du nerf alvéolaire inférieur et des problèmes concernant la reconstruction.7 De fortes doses d’antibiotiques doivent accompagner tout traitement chirurgical agressif. Certains auteurs estiment que la pénicilline G est le médicament de choix, suivi de la clindamycine.7 Comme la plupart des infections d’ostéomyélite sont dues à une flore orale polymicrobienne (principalement des streptocoques facultatifs, Bacteroides spp, Peptostreptococcus et Peptococcus), le traitement antibiotique comprend la pénicilline, le métronidazole et la clindamycine. Des interventions chirurgicales telles que la séquestrectomie, la décortication, l’ablation de l’os non viable (c’est-à-dire la mandibulectomie ou la maxillectomie) et les extractions dentaires, sont également nécessaires. Une large incision pour retirer tous les tissus malades, ainsi qu’une fermeture primaire de la plaie chirurgicale sont réalisées pour assurer le succès de l’opération7.
SUMMARY
Cet article décrit la présentation de l’OM, et présente un rapport de cas qui décrit le traitement et le résultat du patient.
-
- Taori KB, Solanke R, Mahajan SM, Rangankar V, Saini T. CT evaluation of mandibular osteomyelitis. Indian J Radiol Imaging. 2005;15:447-451
- Eyrich G, Baltensperger M, Bruder E, Graetz K. Primary chronic osteomyelitis in childhood and adolescence. Une analyse rétrospective de 11 cas et une revue de la littérature. J Oral Maxillofac Surg. 2003;61:561-573.
- Schultz C, Holterhus P, Seidel A, Jonas S, Barthel M, Kruse K.Ostéomyélite multifocale chronique récurrente chez les enfants. Pediatr Infect Dis J. 1999;18:1008-1013.
- Job-Deslandre C, Krebs S, Kahan A. Ostéomyélite multifocale chronique récurrente : Résultats à cinq ans chez 14 patients cas. J Bone Spin. 2001;64:245-251.
- Lavis JF, Gigon S, Gueit I, Michot C, Tardif A, Mallet E. Ostéomyélite multifocale chronique récurrente de la mandibule. A case report. Arch Pediatr. 2002;9;1252-1255.
- Reinert S, Widlitzek H, Venderink DJ. La valeur de l’imagerie par résonance magnétique dans le diagnostic de l’ostéomyélite mandibulaire. Br J Oral Maxillofac Surg. 1999;37:459-463.
- Pozza DH, Neto NR, Sobrinho JB, Santos JN, Weber JB, de Oliveira MG. Traitement combiné par antibiothérapie et chirurgie de l’ostéomyélite mandibulaire chronique : un rapport de cas. R Ci méd boil. 2006:5;75-79.
BIOS
Le Dr Motamedi est professeur à la clinique OMS et au centre de recherche sur les traumatismes de l’université des sciences médicales de Baghyatoolah (BMSU), Téhéran, Iran. Il peut être contacté à l’adresse suivanteCette adresse e-mail est protégée contre les robots spammeurs. You need JavaScript enabled to view it.
Le Dr. Shams, DMD est un professeur adjoint, clinique OMS, Université des sciences médicales de Baqiyatallah, Téhéran, Iran.
Le Dr. Azizi est un professeur adjoint, département de pathologie, Baqiyatallah Medical Center, BMSU, Téhéran, Iran.
Le Dr. Ardakani est à l’hôpital dentaire, clinique dentaire, Baqiyatallah Medical Center, BMSU, Téhéran, Iran.
