Les papilles fungiformes pigmentées sont parfois situées sur l’extrémité, la bordure latérale ou la surface dorsale de la langue et entrelacées avec les papilles filiformes. Les papilles fungiformes sont impliquées dans le goût et peuvent être très proéminentes chez certains individus. Elles apparaissent généralement d’une couleur rose plus foncée (figure 1). Bien qu’une pigmentation noire ou brune apparaisse chez certains patients, elle n’est pas fréquente.
Lorsqu’on les trouve chez des personnes à la peau pigmentée plus foncée, les fungiformes pigmentés seraient considérés comme une variante de la pigmentation orale normale. Dans de nombreux cas, les patients peuvent se souvenir de la pigmentation comme étant présente dès l’enfance, et cette pigmentation est généralement évidente au cours des deux premières décennies de la vie. Les individus noirs semblent être plus susceptibles d’avoir des papilles fungiformes pigmentées plus foncées, mais ceci est distinct de la pigmentation raciale puisque certains individus noirs ont une pigmentation raciale dans d’autres zones de la bouche mais pas sur la langue ou la pointe de la langue.
Les zones pigmentées dans la bouche ne sont pas rares, mais il y a toujours une préoccupation concernant la pigmentation buccale en raison de la possibilité de mélanome ou d’une autre pathologie grave qui ne doit pas être manquée. C’est souvent un dilemme pour le clinicien dentaire car il n’est pas toujours facile de déterminer l’étiologie. De plus, les médecins n’incluent généralement pas un examen buccal complet dans l’examen physique des patients. Lambertini et al. soulignent que la littérature dermatologique est souvent assez muette sur les signes de maladies bucco-dentaires et que les examens bucco-dentaires ne font pas partie des examens dermatologiques de routine.1 Certains états pathologiques systémiques sont associés à la pigmentation buccale, comme le syndrome de Peutz-Jeghers, le syndrome de Laugier-Hunziker, le syndrome de McCune-Albright, la maladie d’Addison, la neurofibromatose et d’autres. La pigmentation et la mélanose (macules mélanotiques) peuvent se produire pour diverses raisons et peuvent apparaître à des endroits multiples ou uniques dans la bouche et également sur les lèvres. La prolifération des mélanocytes ou l’augmentation de la production de mélanine peut entraîner des modifications de l’aspect des tissus buccaux.
Dans un autre article, Lambertini et al. discutent si et quand les cliniciens doivent envisager une biopsie.2 Les auteurs classent la pigmentation orale en deux groupes principaux :
- Focale – par exemple, tatouage d’amalgame, nævus mélanocytaires, mélanoacanthome et mélanose
- Diffuse – par exemple, pigmentation raciale/physiologique, mélanose du fumeur, hyperpigmentation induite par les médicaments, hyperpigmentation postinflammatoire et pigmentation associée à des états pathologiques
Les auteurs soulignent toutefois que certaines pigmentations peuvent ne pas être facilement diagnostiquées ou ne pas correspondre aux schémas habituels.2 Dans le cas du mélanome buccal, un diagnostic précoce et rapide est crucial pour la guérison. Le mélanome oral a un pronostic plus défavorable que les formes cutanées. Un examen attentif des médicaments et des antécédents médicaux est nécessaire pour trouver l’étiologie des pigmentations constatées. Les auteurs encouragent leurs collègues à effectuer un examen approfondi de la cavité buccale lors des examens dermatologiques.2
Certains patients présentent ce qu’on appelle une « mélanose papillaire de l’extrémité », et il s’agit simplement de petites taches pigmentées focales brunes, rouges ou rose foncé sur l’extrémité ou le bord latéral de la langue. Ces zones pigmentées se trouvent sur les papilles fungiformes. Les auteurs d’un article intitulé « Papillary tip melanosis (pigmented fungiform lingual papillae) » parlent d’un patient de leur clinique qui présente ces pigmentations fungiformes.3 Adibi et al. suggèrent que le terme PTM pour papillary tip melanosis est plus précis et moins déroutant.3 Les auteurs expliquent que les « bosses », même si elles sont pigmentées, peuvent probablement être reconnues dans l’enfance ou à la naissance, et qu’aucun traitement n’est nécessaire. Les papilles fongiformes pigmentées passent souvent inaperçues, mais toute décoloration doit être identifiée et documentée par les cliniciens. Les lésions pigmentées doivent également être examinées lors des visites ultérieures pour détecter tout changement pertinent. Le bout de la langue n’est pas un site courant de pigmentation, mais son emplacement est très visible pour le clinicien lors d’un examen. Bien que certains patients présentent une pigmentation raciale sur le bout de la langue, les auteurs affirment que les papilles fongiformes ne sont pas typiquement concernées (figures 2 et 3).3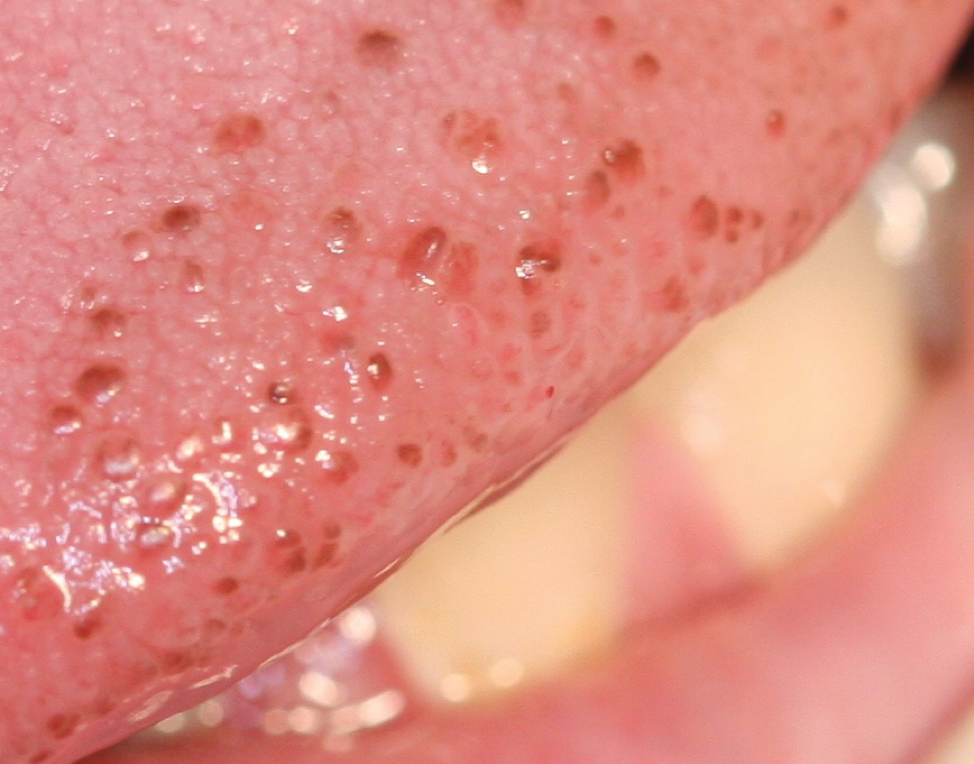 Figure 2 : Papilles fungiformes pigmentées. Photo gracieusement fournie par Jerry E. Bouquot, DDS, MSD.
Figure 2 : Papilles fungiformes pigmentées. Photo gracieusement fournie par Jerry E. Bouquot, DDS, MSD.
Ghigliotti et al. décrivent un cas de mélanose de l’extrémité papillaire chez une femme italienne.4 Les papilles fongiformes sont normalement de couleur rouge ou rose foncé, mais lorsqu’elles sont brun foncé ou noires, on parle de papilles fongiformes pigmentées de la langue. Les auteurs déclarent que ces pigmentations fongiformes peuvent être trouvées dans les populations noires, et d’autres auteurs ont noté des résultats chez les Hispaniques, les Japonais, les Chinois et d’autres populations asiatiques, les Indiens et les Aborigènes australiens4. Le groupe de dermatologie a attribué la pigmentation à une mélanose post-inflammatoire mais a mis en garde les cliniciens de diagnostiquer et de décrire précisément la pigmentation afin d’éviter un diagnostic erroné et des investigations inutiles.4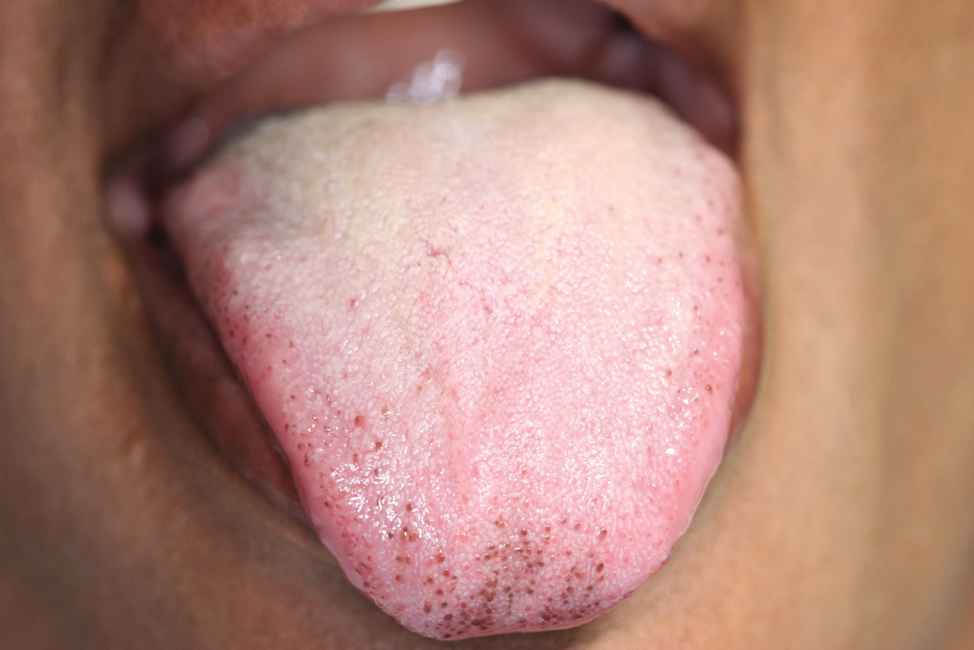 Figure 3 : Papilles fungiformes fortement pigmentées. Avec l’aimable autorisation de Jerry E. Bouquot, DDS, MSD
Figure 3 : Papilles fungiformes fortement pigmentées. Avec l’aimable autorisation de Jerry E. Bouquot, DDS, MSD
La mélanose buccale, en général, peut également être provoquée par des médicaments. Les médicaments connus associés à la mélanose orale comprennent les tranquillisants, les antibiotiques, les antifongiques, les antipaludéens, les médicaments contre l’arthrite et les médicaments d’hormonothérapie. Bien sûr, le tabagisme est associé à la mélanose du fumeur.
Lorsque les zones pigmentées sont douteuses, et que le mélanome ou d’autres maladies physiologiques graves peuvent constituer un diagnostic différentiel, une biopsie et des examens complémentaires peuvent être nécessaires. La dermatoscopie est utilisée pour confirmer la mélanose de la pointe papillaire. Un aspect de pétale de rose avec un motif très distinct peut être observé dans les papilles fungiformes vues au microscope. Cette technique est utilisée pour confirmer la mélanose de la pointe papillaire, ainsi que d’autres tests si nécessaire.4-6 La mélanose de la pointe papillaire est une entité bénigne, mais il existe parfois une confusion sur le plan clinique.
Comme toujours, continuez à poser de bonnes questions et à écouter vos patients !
1.Lambertini M, Patrizi A, Ravaioli GM, Dika E. Pigmentation orale dans les conditions physiologiques, les affections post-inflammatoires et les maladies systémiques. G Ital Dermatol Venereol. 2018;153(5):666-671. doi:10.23736/S0392-0488.17.05619-X.
2.Lambertini M, Patrizi A, Fanti PA, et al. Mélanome oral et autres pigmentations : quand faire une biopsie ? J Eur Acad Dermatol Venereol. 2018;32(2):209-214. doi:10.1111/jdv.14574.
3.Adibi S, Suarez P, Bouquot JE. Mélanose de la pointe papillaire (papilles linguales fongiformes pigmentées). Tex Dent J. 2011;128(6):572-573,576-578.
4.Ghigliotti G, Chinazzo C, Parodi A, Rongioletti F. Papilles fongiformes pigmentées de la langue : Le premier cas chez une femme italienne. Clin Exp Dermatol. 2017;42(2):206-208. doi:10.1111/ced.13006.
5.Docx MKF, Vandenberghe P, Govaert P. Papilles fongiformes pigmentées de la langue (PFPT). Int J Clin Lab Med. 2016;71(2):117-118. doi:10.1179/2295333715Y.0000000067.
6.Pinos-León V. Caractéristiques dermoscopiques des papilles fongiformes pigmentées de la langue. Actas Dermosifiliogr. 2015;106(7):527-602. doi:10.1016/j.adengl.2015.06.018.
NANCY W. BURKHART, EdD, BSDH, AFAAOM, est professeur associé adjoint au département de parodontie-stomatologie du Texas A&M University College of Dentistry. Le Dr Burkhart est fondatrice et co-animatrice de l’International Oral Lichen Planus Support Group (dentistry.tamhsc.edu/olp/) et co-auteur de General and Oral Pathology for the Dental Hygienist, dans sa troisième édition. Elle a obtenu le statut de membre affilié de l’American Academy of Oral Medicine en 2016. Elle a reçu le prix du professionnel dentaire de l’année en 2017 par le biais de la Fondation internationale du pemphigus et de la pemphigoïde et est lauréate du prix de distinction Sunstar/RDH 2017. Elle peut être contactée à l’adresse [email protected].
.
