Ha egy embriót azonosítanak a transzabdominális vizsgálaton, és a szívműködés nem látható, a prognózis általában rossz. Fontos tudatosítani, hogy esetenként egy nagyon kicsi embrió is jelen lehet, amelyben a szívműködés nem igazolható.
A transzabdominális megközelítést alkalmazó egyik vizsgálócsoport tapasztalatai szerint a normális IUP 21%-ában nem volt látható az embrió szívmozgása, ha az embrió koronaszárnyhossza (CRL) 9 mm vagy annál kisebb volt. Tapasztalataik alapján ezek a kutatók azt javasolták, hogy a transzabdominális megközelítés alkalmazása esetén a 9 mm-t tekintsék megkülönböztető embrionális hossznak a szívmozgás kimutatására. Ilyen módon használva a diszkriminatív szint azt a számértéket jelöli, amikor egy bizonyos leletnek mindig jelen kell lennie.
A jobb felbontás miatt nem meglepő, hogy a hüvelyi ultrahangvizsgálat kisebb embrionális CRL mellett is képes a szívműködés kimutatására.
Egy jelentés azt javasolta, hogy transzvaginális megközelítés alkalmazása esetén 4 mm-t tekintsenek diszkriminatív embrionális hossznak a szívmozgás kimutatására. A vizsgálók szerint, akik áttekintették a transzvaginális megközelítés alkalmazását az embrionális ultrahangos képalkotásban, a normális IUP 18%-ában nem volt látható embrionális szívmozgás, ha az embrionális CRL 4 mm vagy annál kisebb volt. Más kutatók 5 mm-t javasoltak a szívmozgás kimutatására szolgáló diszkriminatív embrionális méretként.
(Lásd az alábbi képeket.)
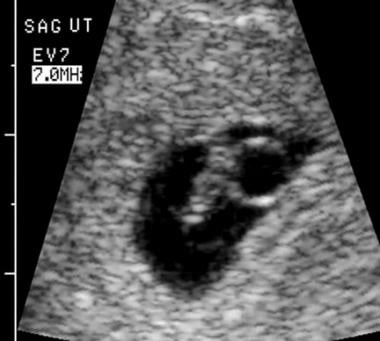 Embrióelhalást. A hüvelyi szkennelés az embrionális korona farhosszát 5,4 mm-ben határozta meg, ami 6,4 hetes terhességi kornak felel meg. A szívműködés 121 ütés/perc értékkel volt jelen.
Embrióelhalást. A hüvelyi szkennelés az embrionális korona farhosszát 5,4 mm-ben határozta meg, ami 6,4 hetes terhességi kornak felel meg. A szívműködés 121 ütés/perc értékkel volt jelen. 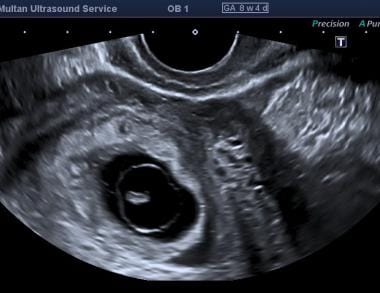 Ez egy 8 hetes terhesség volt a dátumok szerint, a szkennelés egy kis embriót mutatott, hiányzó szívdobogással és szabálytalan magzatburokkal.
Ez egy 8 hetes terhesség volt a dátumok szerint, a szkennelés egy kis embriót mutatott, hiányzó szívdobogással és szabálytalan magzatburokkal. 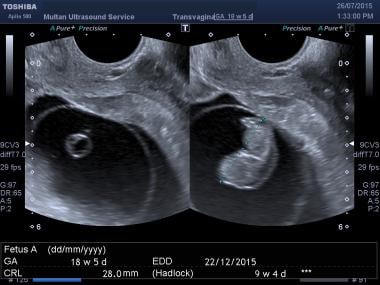 Ez egy 18 hétnél hosszabb terhesség volt a dátumok szerint, az ultrahang egy sokkal kisebb magzatot mutat (9 hét körüli CRL szerint), általános ödémával és hiányzó szívműködéssel.
Ez egy 18 hétnél hosszabb terhesség volt a dátumok szerint, az ultrahang egy sokkal kisebb magzatot mutat (9 hét körüli CRL szerint), általános ödémával és hiányzó szívműködéssel. Ha egy embrió meghaladja a megkülönböztető hosszúságot és a szívműködés hiányzik, nem életképes terhességet kell diagnosztizálni. Mivel ennek a megfigyelésnek olyan fontos klinikai következményei vannak, ezt a megfigyelést két független megfigyelőnek kell elvégeznie, és minden kétséges esetben óvatosan kell értelmezni. A dokumentációnak M-módú képalkotással és/vagy videofelvétel vagy videoklip készítésével kell rendelkezésre állnia.
Ha az embrió hossza kisebb, mint a diszkriminatív érték, a beteget várakozással kell kezelni, és ismételt ultrahangvizsgálatot kell végezni, ha a várható embrionális CRL meghaladja a diszkriminatív értéket. Alternatívaként vagy kiegészítésként a szérum humán koriongonadotropin (hCG) szintje hasznos lehet annak meghatározására, hogy normális IUP van-e jelen.
- Élő embrió vizualizálása
- Bradikardia
- Subchorialis vérzés
- Kóros sárgatest/amnion
- Dopplerleletek
- A “üres” gesztációs zsák vizualizálása
- A rendellenes zsákméret
- A rendellenes zsáknövekedési sebesség
- Choriodecidualis megjelenése a zsáknak
- A központi üregkomplexum láthatóvá tétele
- A megbízhatóság foka
- Téves pozitív/nemleges eredmények
Élő embrió vizualizálása
Bár látszólag paradoxonnak tűnik, jól ismert, hogy a szívműködés kimutatása hüvelyi transzducer használata esetén nem garantál olyan kedvező eredményt, mint a szívműködés kimutatása hasi transzducer használata esetén. Transzvaginális megközelítéssel 20-30%-os halálozási arányról számoltak be azoknál a fenyegető abortuszban szenvedő nőknél, akiknél az embrió szívaktivitását 6 hetes GA-nál dokumentálták.
Ezért a kedvezőtlenebb statisztikáért több tényező is felelős. Először is, a hüvelyi megközelítés korábban észleli a szívaktivitást, amikor a terhesség elvesztésének előfordulása viszonylag magasabb. Ezenkívül számos más fontos megfigyelést is tettek, amelyek élő embrión megfigyelve rossz kimenetelű terhességet jeleznek előre.
Bradikardia
Az 5-6 hetes GA-nál az embrió átlagos szívfrekvenciája 101 ütés/perc (bpm). Ez a pulzusszám 8-9 hetes GA-ra 143 bpm-re emelkedik, majd ezt követően 140 bpm körüli értéken tetőzik. Ezért nem szokatlan, hogy a kezdetben észlelt embrionális szívfrekvencia valamivel lassabb, mint a terhesség későbbi szakaszában mért magzati szívfrekvencia. A szokatlanul lassú szívfrekvencia aggodalomra ad okot. Egy vizsgálatban az 5+ és 8+ hetes GA közötti összes olyan embrió, amelynek szívfrekvenciája 85 bpm-nél kisebb volt, spontán vetéléshez vezetett.
(Lásd az alábbi képet.)
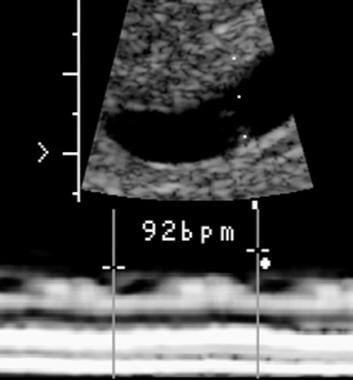 Az 5,5 hetes terhességi korban az embrió szívverése 92 ütés/perc volt. Az utóvizsgálat embrióelhalást mutatott ki.
Az 5,5 hetes terhességi korban az embrió szívverése 92 ütés/perc volt. Az utóvizsgálat embrióelhalást mutatott ki. Subchorialis vérzés
A terhesség első felében hüvelyi vérzéssel járó nők 18%-ánál ultrahangvizsgálattal kimutatható a vérzés etiológiájaként subchorialis vérzés (az alábbi képen látható). Az ilyen típusú vérzés klinikai jelentősége ellentmondásos, egyes kutatók a spontán abortusz megnövekedett előfordulási gyakoriságáról számoltak be, míg mások arra a következtetésre jutottak, hogy ez az állapot nem befolyásolja hátrányosan a terhesség kimenetelét. Több szaktekintély azt javasolta, hogy a vérrög mérete alapján megjósolható a kimenetel ; ezt nem fogadták el általánosan.
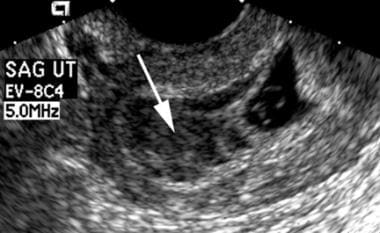 Egy nagy subchorialis vérzés van jelen a terhességi zsák felett (fehér nyíl). Az utóvizsgálat embrióelhalást mutatott ki.
Egy nagy subchorialis vérzés van jelen a terhességi zsák felett (fehér nyíl). Az utóvizsgálat embrióelhalást mutatott ki. Kóros sárgatest/amnion
A sárgatest általában a 28. menstruációs napra alakul ki, és ez az első látható struktúra a terhességi zsákban. Normális esetben akkor látható a transzabdominális vizsgálaton, amikor a sárgatest átlagos átmérője (MSD) 20 mm vagy nagyobb. Ez megfelel a 7 hetes GA-nak. A transzvaginális transzducerekkel a sárgatestet egységesen akkor lehet kimutatni, ha az MSD 8 mm vagy nagyobb. Ez 5,5 hetes GA-nak felel meg. Ha nem látható a sárgatest, amikor a GA elérte ezeket a megkülönböztető értékeket, az azt jelzi, hogy a terhesség nem halad normálisan. Az alábbi képen egy normálisnak tűnő sárgatest látható 5,5 hetes GA-nál.
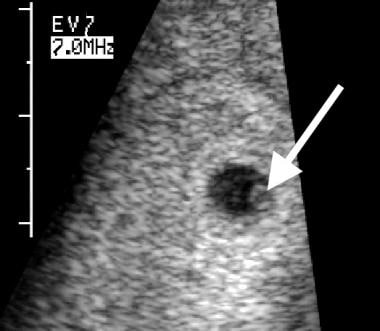 Embrióelhalás. Egy normálisnak tűnő sárgatest (nyíl) látható ezen az 5,5 hetes terhességi korban végzett transzvaginális felvételen. Átmérője 3 mm.
Embrióelhalás. Egy normálisnak tűnő sárgatest (nyíl) látható ezen az 5,5 hetes terhességi korban végzett transzvaginális felvételen. Átmérője 3 mm. A rendellenesen megjelenő sárgatest szintén előre jelezheti a későbbi embrióelhalást. A rendellenes jellemzők közé tartozik a nagy méret (6 mm-nél nagyobb átmérő, mint az alábbi képen látható), meszesedés vagy echogén anyag a sárgatestben, valamint a sárgatest kettős megjelenése.
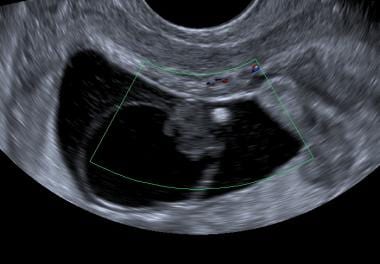 A nagyon nagy, valamint nagyon kicsi echogén sárgatestek kedvezőtlen kimenetelre utalnak, ennél a betegnél az embrió elhal, és sem szürke skálán, sem Dopplerrel nem látható szívpulzáció. A sárgatest sűrű, összeesett és nagyon echogén.
A nagyon nagy, valamint nagyon kicsi echogén sárgatestek kedvezőtlen kimenetelre utalnak, ennél a betegnél az embrió elhal, és sem szürke skálán, sem Dopplerrel nem látható szívpulzáció. A sárgatest sűrű, összeesett és nagyon echogén. 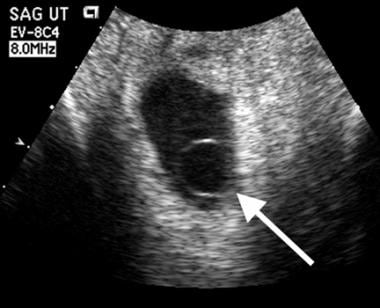 Embrióelhalás. Egy abnormálisan nagy sárgatest van jelen (nyíl) ebben a terhességi zsákban. Átmérője 10 mm. Az utólagos képalkotás megerősítette a sikertelen terhességet.
Embrióelhalás. Egy abnormálisan nagy sárgatest van jelen (nyíl) ebben a terhességi zsákban. Átmérője 10 mm. Az utólagos képalkotás megerősítette a sikertelen terhességet. Az amnion valamivel korábban fejlődik ki, mint a sárgatest, de mivel ez a membrán olyan vékony, nehezebb láthatóvá tenni, mint a sárgatest. Normális esetben az amnion a transzabdominális felvételeken az embrionális időszak végén látható. Ha az amnion könnyen látható, akkor valószínűleg túl vastag és nagy valószínűséggel rendellenes.
A terhesség meghiúsulásának egyéb jellemzői közé tartozik a látható amnion egyidejűleg látható sárgatest, embrió vagy szívműködés nélkül. A megnagyobbodott magzatburok egy másik szonográfiás jel, amely előre jelzi a sikertelen terhességet vagy az embrióhalált.
Dopplerleletek
A mai napig ellentmondásos jelentések állnak rendelkezésre az első trimeszteri Doppler hasznosságát illetően a terhesség kimenetelének előrejelzésében. Egyes jelentések szerint, ha az ellenállási indexet a subchorialis szinten mérik és meghaladja a 0,55-öt, akkor nagy a spontán abortusz valószínűsége. Mások azonban azt állítják, hogy ezeknek az ereknek a Doppler-analízise nem jósolja meg a kimenetelét.
A “üres” gesztációs zsák vizualizálása
Az “üres ” gesztációs zsák egy normális korai IUP vagy egy kóros IUP terméke; egy másik alternatíva szerint a struktúra valójában egy pszeudogesztációs zsák egy méhen kívüli terhességben szenvedő betegnél. Gondos ultrahangvizsgálat alapján talán meg lehet különböztetni, hogy ezen alternatívák közül melyik a helyes. Nem ritkán azonban nehéz vagy lehetetlen ezt a meghatározást megtenni, ilyenkor, ha klinikailag kivitelezhető, utólagos ultrahangvizsgálatot kell fontolóra venni.
A normális zsák először a decidualizált endometriumba ágyazott, nagy amplitúdójú visszhangokkal körülvett kis folyadékgyülemként jelenik meg. Ezt a megjelenést “intradecidualis sac jelnek” (IDSS) nevezik (az alábbi képen látható).
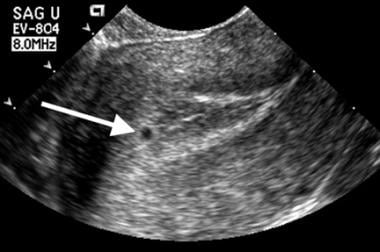 Embrióelhalás. Ez a nagyon kicsi zsák (nyíl) az elülső méhnyálkahártyán belül helyezkedik el. Figyeljük meg a lineáris központi üreg visszhangját, amely közvetlenül a zsák mélyén helyezkedik el. Ez a viszony jellemzi a normálisnak tűnő intradecidualis sac jelet.
Embrióelhalás. Ez a nagyon kicsi zsák (nyíl) az elülső méhnyálkahártyán belül helyezkedik el. Figyeljük meg a lineáris központi üreg visszhangját, amely közvetlenül a zsák mélyén helyezkedik el. Ez a viszony jellemzi a normálisnak tűnő intradecidualis sac jelet. A rendellenes zsákméret
Az 5,5. és 9. hét GA között az átlagos terhességi zsákméret (MSS) általában legalább 5 mm-rel nagyobb, mint a CRL. Ha ez a különbség 5 mm-nél kisebb, a későbbi spontán abortusz aránya meghaladja a 90%-ot. Az első trimeszteri oligohidramnion etiológiája (az alábbi képen látható) nem világos, de ez a megfigyelés arra utal, hogy az első trimeszteri terhességi zsák szuboptimális növekedése esetén nagy a valószínűsége a terhesség elvesztésének.
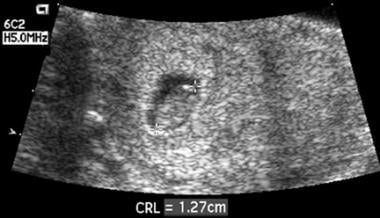 Ez az embrió 8 hetes terhességi korú volt. Az embriót körülvevő folyadék hiánya aránytalanul kis zsákot eredményezett. Az 1 héttel későbbi utóvizsgálat kimutatta az embrió elhalását.
Ez az embrió 8 hetes terhességi korú volt. Az embriót körülvevő folyadék hiánya aránytalanul kis zsákot eredményezett. Az 1 héttel későbbi utóvizsgálat kimutatta az embrió elhalását. A korai normális intrauterin terhességi zsák gyakran a 31. nap GA-ig transzabdominálisan azonosítható, és a 35. nap GA-ig következetesen azonosítható. Az IUP magabiztos diagnosztizálásához a legtöbb szonográfus a dupla decidualis zsák (DDS) leletre támaszkodik, amely nem minden esetben van jelen, amíg az MSD 10 mm-es (40 napos GA).
Specifikus méretkritériumok használhatók a normális és a kóros intrauterin terhességi zsákok megkülönböztetésére. Transzabdominális megközelítéssel a méretkritériumok, amelyek egyértelműen abnormális zsákra utalnak, a következők: a DDS nem mutatható ki, ha az MSD 10 mm vagy annál nagyobb, a sárgatest nem mutatható ki, ha az MSD 20 mm vagy annál nagyobb, vagy az embrió nem mutatható ki, ha az MSD 25 mm vagy annál nagyobb.
A hüvelyi ultrahangvizsgálat segítségével a normál méhen belüli terhességi zsák megbízhatóan kimutatható 4-5 hetes GA-nál, amikor az MSD 5 mm-hez közelít. Hüvelyi transzduktorok alkalmazásával a rendellenes zsákot jelző kritériumok közé tartozik a sárgatest kimutatásának elmulasztása, ha az MSD 8 mm vagy annál nagyobb, és a szívműködés kimutatásának elmulasztása, ha az MSD meghaladja a 16 mm-t.
A rendellenes zsáknövekedési sebesség
A “blighted ovum” (vagy anembryonális terhesség) kifejezést olyan rendellenes IUP leírására használják, amelynek fejlődési leállása az embrió kialakulása előtt vagy olyan stádiumban következik be, amikor az a jelenleg rendelkezésre álló berendezésekkel nem kimutatható. Normális terhesség esetén a méhsejtek átlagos növekedése 1,13 mm/nap; ehhez képest a méhsejtek átlagos növekedése rendellenes intrauterin terhesség esetén 0,70 mm/nap. E megfigyelések alapján a rendellenes méhzsáknövekedés akkor diagnosztizálható biztosan, ha a terhességi zsák nem növekszik legalább 0,6 mm/nap.
(Lásd az alábbi képet.)
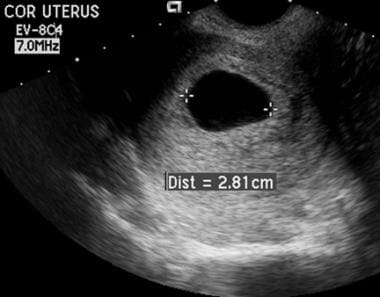 Embrióelhalás. Hüvelyi megközelítést alkalmazva ennek a zsáknak az átlagos átmérője meghaladta a 20 mm-t. Sem sárgatest, sem embrió nem volt látható. Ezek a leletek összhangban vannak egy “elrontott petesejt”-el.
Embrióelhalás. Hüvelyi megközelítést alkalmazva ennek a zsáknak az átlagos átmérője meghaladta a 20 mm-t. Sem sárgatest, sem embrió nem volt látható. Ezek a leletek összhangban vannak egy “elrontott petesejt”-el. Choriodecidualis megjelenése a zsáknak
A zsák choriodecidualis megjelenése a korai méhen belüli terhességi zsákot körülvevő visszhangok ultrahangos megjelenésére utal. A rendellenes megjelenés magában foglalja a torz zsák alakját; a vékony (< 2 mm), gyengén echogén vagy szabálytalan choriodecidualis reakciót; és a kettős decidualis zsák jelének hiányát, ha az MSD 10 mm-nél nagyobb. (A choriodecidualis zsák megjelenésének jellemzői az alábbi képen láthatók.)
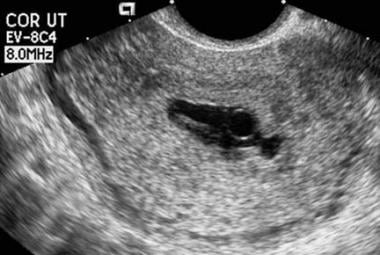 az embrionális elhalás szabálytalan alakját. Figyeljük meg ennek a zsáknak a szabálytalan alakját. Ráadásul a choriodecidualis reakció kissé vékony. Ez a terhesség meghiúsult.
az embrionális elhalás szabálytalan alakját. Figyeljük meg ennek a zsáknak a szabálytalan alakját. Ráadásul a choriodecidualis reakció kissé vékony. Ez a terhesség meghiúsult. A központi üregkomplexum láthatóvá tétele
Ha a méh az ultrahangvizsgálaton normálisnak tűnik, vagy ha a központi visszhangok kiemelkedőek, a kimenetel legtöbbször kedvezőtlen. Ennek az az oka, hogy a legtöbb felismert terhességvesztéses beteg körülbelül 11 hetes terhes (GA), amikor az ultrahangvizsgálat normális esetben kimutatja a méhen belüli fogamzástermékeket.
Ha a központi üregkomplexum kórosan megvastagodott (és gyakran szabálytalanul echogén), a differenciáldiagnózis magában foglalja a méhen belüli vért; a nem teljes spontán abortuszt követő visszamaradt termékeket; a korai, de még nem látható méhen belüli terhességhez kapcsolódó deciduális változásokat; vagy egy méhen kívüli terhesség deciduális reakcióját. Ha a méhnek ez a megjelenése, és a beteg nem kívánja a terhességét, méhürítést kell végezni a méhsejtek jelenlétének vagy hiányának kimutatására. Ha a chorionvillák hiányoznak, a beteg továbbra is ki van téve a méhen kívüli terhesség kockázatának.
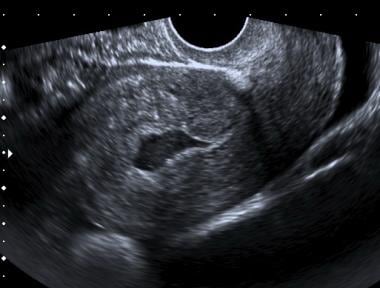 Komplex folyadék a méhcsatornában egy méhen kívüli terhességben szenvedő betegnél. Figyelje meg a folyadék központi elhelyezkedését és az éles, hegyes alsó peremet, amelyek megkülönböztetik ezt a korai terhességi zsáktól
Komplex folyadék a méhcsatornában egy méhen kívüli terhességben szenvedő betegnél. Figyelje meg a folyadék központi elhelyezkedését és az éles, hegyes alsó peremet, amelyek megkülönböztetik ezt a korai terhességi zsáktól Ha a beteg folytatni kívánja terhességét, a klinikai állapotnak kell eldöntenie, hogy soros vizsgálatokat (terhesség és/vagy ultrahangvizsgálat) kell-e végezni, vagy laparoszkópiára vagy laparotómiára van szükség.
(Lásd az alábbi képeket.)
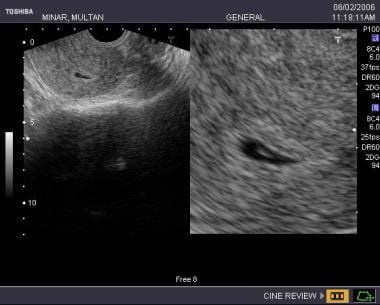 A nagyon korai terhességet, még a folyamatban lévő is lehet néha nehéz magabiztosan diagnosztizálni, ennek a betegnek nemrég maradt ki a menstruációja, az ultrahangos jellemzők egy könnycsepp alakú, központi echogenitással rendelkező cisztás területet tévesztettek össze egy pszeudogesztációs zsákkal, de a beteg ragaszkodott a terhesség folytatásához (következő kép).
A nagyon korai terhességet, még a folyamatban lévő is lehet néha nehéz magabiztosan diagnosztizálni, ennek a betegnek nemrég maradt ki a menstruációja, az ultrahangos jellemzők egy könnycsepp alakú, központi echogenitással rendelkező cisztás területet tévesztettek össze egy pszeudogesztációs zsákkal, de a beteg ragaszkodott a terhesség folytatásához (következő kép). 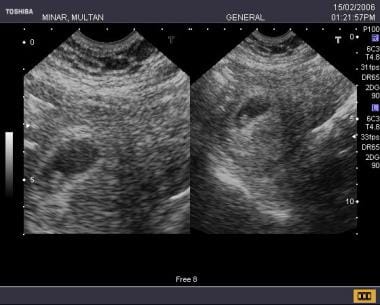 Ugyanez a beteg 9 nap után követve határozott zsákot, jó decidualis reakciót és megfelelő méretű embrionális pólust mutat
Ugyanez a beteg 9 nap után követve határozott zsákot, jó decidualis reakciót és megfelelő méretű embrionális pólust mutat A megbízhatóság foka
A hüvelyi ultrahangvizsgálat tapasztalt vizsgáló által, a legkorszerűbb berendezésekkel végzett vizsgálat során a hüvelyi ultrahangvizsgálat nagy megbízhatósággal képes korai méhen belüli terhességet kimutatni. Ez különösen igaz akkor, ha a sárgatestet azonosították. A rossz kimenetel előrejelzésére fentebb vázolt kritériumok segítségével általában meghatározható, hogy mely terhességek fognak meghiúsulni.
Mindamellett fontos megjegyezni, hogy ezek a megkülönböztető kritériumok iránymutatóak. Ha bizonyos leleteket nem a megfelelő időben figyelnek meg, ha az ultrahangvizsgálati leletek nem egyértelműek, ha a vizsgálat technikailag nehéz, vagy ha a szonográfus tapasztalatlan, akkor óvatosság indokolt. Az embriónak mindig meg kell adni az esélyt, és utólagos ultrahangvizsgálatot kell végezni, hogy elkerüljük a normális méhen belüli terhesség megszakításának kockázatát.
A Dooley és munkatársai által végzett vizsgálat szerint az élő embrió nélküli magzatburok jelenléte a kezdeti vizsgálat során 100%-os specificitással (95% CI, 98,53-100,00%) és 100%-os pozitív prediktív értékkel (95% CI, 97,2-100,0%) rendelkezett a korai terhesség meghiúsulásának diagnózisára. Az első ultrahangvizsgálat során bizonytalan életképességű terhességgel rendelkező 174/1135 (15,3%) nőnél találtak magzatburokot élő embrió hiányában.
Téves pozitív/nemleges eredmények
A sárgatest megjelenítését megelőzően gyakran nem lehet biztosra venni, hogy a kis, zsákszerű méhen belüli struktúra jelenléte egy korai méhen belüli terhesség eredménye (normális vagy rendellenes), vagy a struktúra egy méhen kívüli terhességhez kapcsolódó pszeudohólyag. Ennek oka, hogy előfordulhat, hogy nem lehet egyértelműen azonosítani az IDSS-t. Ilyen körülmények között utóvizsgálatot kell végezni, ha klinikailag kivitelezhető.
Egy subchorialis vérzés esetenként hasonlíthat egy második méhen belüli zsákhoz. Mivel azonban az ilyen nők többsége vérzik, a helyes diagnózis általában gondos átvilágítással felállítható. Ha bizonytalanság áll fenn, 5-7 nap múlva rövid intervallumú utóvizsgálatot kell végezni.
Az első trimeszter későbbi szakaszában számos anatómiai struktúra olyan fejlődési változásokon megy keresztül, amelyeket tévesen kórosnak lehet értelmezni. Az egyik lehetséges buktató a fejlődő rhombencephalon téves értelmezése kóros intrakraniális cisztás struktúraként, például hydrocephalusként vagy Dandy-Walker-cisztaként. Megjegyzendő, hogy mivel ezek az anomáliák a második trimeszterben történő képalkotást igényelnek, ezeket az állapotokat nem szabad az első trimeszterben diagnosztizálni.
A másik lehetséges zavarforrás a bél fiziológiás bélsérvének a köldökzsinórban való téves értelmezése hasfalhibaként, például omphalocele-ként. Normális betegeknél a köldökzsinór alapjának átmérője (amely a herniált belet tartalmazza) 7 mm-nél kisebb kell, hogy legyen; emellett nem szabad észrevehető herniációt észlelni, ha a CRL 45 mm-nél nagyobb. Kérdéses esetekben gondos utólagos ultrahangvizsgálatot kell végezni.
