La paziente era una donna di 59 anni con una storia di diabete mellito di tipo 2, ipertensione e gotta che stava ricevendo un trattamento con metformina, valsartan, enalapril e allopurinolo. Ha consultato un dermatologo 1 mese dopo aver sviluppato macule iperpigmentate. Mentre le lesioni sono apparse inizialmente sui palmi delle mani e sulle piante dei piedi, la paziente ha successivamente sviluppato un coinvolgimento cutaneo diffuso, prevalentemente nelle aree intertriginose (Figg. 1 e 2). Da notare le macule iperpigmentate sulle labbra e la melanonichia longitudinale sulle unghie (Fig. 3). La diagnosi differenziale era lichen planus pigmentosus-inversus o una reazione avversa ai farmaci di tipo liquenoide. Due biopsie cutanee hanno mostrato una dermatite perivascolare superficiale spongiotica e psoriasiforme con eosinofili, coerente con una reazione avversa al farmaco. Al follow-up a 6 mesi, il paziente ha presentato ittero mucocutaneo, astenia e dispnea a riposo. Una serie di test è stata ordinata e i risultati hanno rivelato una grave anemia megaloblastica (Tabella 1). Nello studio eziologico, sono stati trovati titoli elevati di anticorpi contro le cellule parietali e il fattore intrinseco, e l’endoscopia del tratto digestivo superiore ha mostrato un’infiammazione atrofica cronica della mucosa gastrica. I risultati dei seguenti test erano normali: ferro, folato, cortisolo, ormone stimolante la tiroide, tiroxina libera, reagina plasmatica rapida e test sierologici per il virus dell’immunodeficienza umana, virus dell’epatite B e virus dell’epatite C. È stato iniziato un trattamento con vitamina B12 per via endovenosa. I pazienti progredivano in modo soddisfacente, con parziale regressione delle lesioni cutanee e completa remissione delle anomalie ematologiche dopo 5 mesi di follow-up (tabella 1).
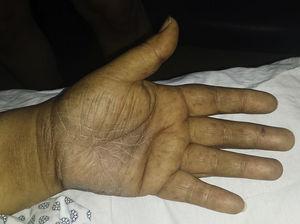
Macule iperpigmentate multiple sul palmo della mano sinistra.
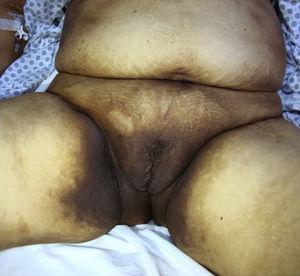
Iperpigmentazione estesa in aree intertriginose con coinvolgimento genitale, perineale e inguinale.
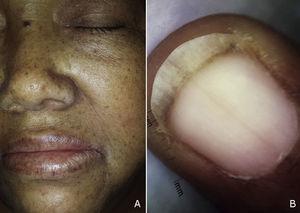
A, macule iperpigmentate sul viso e sul labbro superiore e inferiore. B, immagine dermoscopica di melanonichia che colpisce l’unghia.
Sommario dei risultati dei test di laboratorio alla diagnosi e 5 mesi dopo il trattamento.
| Parametro | Pretrattamento | Dopo il trattamento | Intervallo normale |
|---|---|---|---|
| Conteggio eritrocitario (x106/mm3) | 1.52 | 5.5 | 4.0-5.2 |
| Emoglobina (g/dl) | 6.0 | 13.0 | 12-16 |
| Ematocrito (%) | 17.4 | 41.5 | 36-46 |
| Volume corpuscolare medio (fL) | 114.5 | 75.5 | 80-100 |
| Reticulociti (%) | 3.06 | 1.12 | 0.5-1.5 |
| Livelli sierici di B12 (pg/mL) | 105 | 559 | 200-900 |
| Film ematico | Anisocitosi, policromasia, macrocitosi, dacrociti, neutrofili ipersegmentati | Ipocromia, policromia, microcitosi |
La vitamina B12 svolge un ruolo importante nella sintesi di DNA e RNA, agendo come cofattore enzimatico.1 L’insorgenza della carenza di vitamina B12 è solitamente subacuta, e inizia quando le riserve dell’organismo sono esaurite. La carenza può essere causata da una serie di problemi nutrizionali, tra cui una mancanza di fattore intrinseco, acloridria, malattia ileale, malnutrizione e sindromi da malassorbimento.2 La diagnosi e il trattamento sono di grande importanza clinica, soprattutto a causa del progressivo coinvolgimento ematologico e neurologico.
Sono state descritte le seguenti manifestazioni cutanee: iperpigmentazione generalizzata, glossite, anomalie delle unghie e ingrigimento prematuro. L’iperpigmentazione è spesso più pronunciata sugli arti, principalmente sul dorso delle mani e dei piedi, nelle aree di flessione, e occasionalmente sulle unghie, sulla lingua e sulle mucose orali.3 Poiché l’iperpigmentazione è un sintomo aspecifico, in questi casi si dovrebbe considerare un’ampia gamma di diagnosi differenziali: diabete mellito, malattia di Addison, sindrome di Cushing, lesioni post-infiammatorie, amiloidosi, melanosi della pelle, deposito di metalli pesanti, malattie della tiroide, tumori, reazioni ai farmaci e porfiria cutanea tarda, tra gli altri.4
La fisiopatologia dell’iperpigmentazione è ancora oggetto di dibattito. La prima ipotesi fu proposta da Gilliam e Cox,5 che riportarono che i pazienti con carenza di vitamina B12 avevano livelli diminuiti di glutatione ridotto (GSH). È noto che il GSH inibisce l’attività della tirosinasi e di conseguenza la melanogenesi. Bassi livelli di GSH permettono una maggiore attività della tirosinasi e quindi favoriscono un aumento della melanogenesi. Griepp6 ha proposto un’ipotesi che coinvolge la biopterina, una sostanza essenziale per l’idrossilazione della fenilalanina. Dato il ruolo della fenilalanina nella sintesi della melanina, alti livelli di questo aminoacido potrebbero spiegare l’iperpigmentazione. Marks3 ha ipotizzato che potrebbe essere coinvolto un cambiamento nella localizzazione e distribuzione della melanina, osservando che l’anemia megaloblastica è associata a un difetto nel trasporto della melanina e nella sua incorporazione nei cheratinociti.
Il riconoscimento accurato delle manifestazioni cutanee e dell’eventuale coinvolgimento sistemico è essenziale per stabilire una diagnosi. Gli esami del sangue possono rivelare macrocitosi, nuclei immaturi e granulociti ipersegmentati. Ci può essere un aumento dei livelli di bilirubina e lattato deidrogenasi nel siero, come si è verificato nel presente caso. La sensibilità delle basse concentrazioni sieriche di vitamina B12 (
(g/mL) varia dal 65% al 95%,1 rendendo necessario integrare questo risultato con altri test di maggiore sensibilità. I livelli di acido metilmalonico superiori a 400nmol/L e l’omocisteina superiore a 21μmol/L hanno una sensibilità del 98% e del 96%, rispettivamente.1 Una volta confermata la diagnosi, si deve indagare sulla causa della carenza. Nei casi gravi, va ricordato che la causa più comune di carenza di vitamina B12 è la gastrite autoimmune.7
Nel nostro paziente, ulteriori test ed esplorazioni hanno rivelato titoli elevati di anticorpi contro le cellule parietali e il fattore intrinseco e un’infiammazione atrofica cronica della mucosa gastrica. Questi risultati hanno sostenuto una diagnosi di gastrite autoimmune. Tuttavia, va notato che il paziente era in trattamento con metformina, un farmaco che è stato associato a una diminuzione dei livelli sierici di vitamina B12. Una recente meta-analisi ha trovato che il trattamento con metformina è significativamente associato a un’aumentata incidenza di carenza di vitamina B12 e a una riduzione dei livelli sierici.8 È quindi possibile che l’eziologia in questo caso sia stata duplice.
L’istologia può rivelare assottigliamento epidermico, cambiamenti vacuolari e allungamento nucleare dei cheratinociti, aumento del numero di melanociti negli strati basali e la presenza di numerosi melanofagi nel derma papillare.3,9 La microscopia elettronica mostrerà desmosomi intracitoplasmatici, numerosi fasci aggregati di tonofilamenti nel citoplasma dei cheratinociti e granuli di cheratoialina altamente condensati.10 Nel caso in questione, i risultati dei 2 studi istologici effettuati non erano coerenti con i risultati descritti sopra ed erano, piuttosto, indicativi di una reazione avversa al farmaco. Il possibile ruolo complementare nell’eziologia di 1 dei farmaci di questo paziente potrebbe spiegare questi risultati, e i cambiamenti istologici associati alla reazione al farmaco potrebbero aver mascherato quelli più spesso riscontrati nei casi di carenza di vitamina B12.
Il trattamento consigliato si basa sulla somministrazione di vitamina B12 per via orale, endovenosa o intramuscolare; esistono diversi protocolli di gestione. In uno studio clinico randomizzato che ha confrontato la terapia orale con quella parenterale, entrambi i gruppi hanno mostrato riduzioni simili del volume corpuscolare medio e aumenti dell’ematocrito a 4 mesi.11
Il presente caso evidenzia la relazione causale tra carenza di vitamina B12 e iperpigmentazione cutanea generalizzata, associazione che presenta un’ampia varietà di manifestazioni dermatologiche. Il sospetto clinico gioca un ruolo fondamentale nel processo diagnostico, ed è maggiore nei pazienti a più alto rischio, compresi i vegetariani, i pazienti malnutriti, gli anziani e i pazienti che hanno sindromi da malassorbimento o sono stati sottoposti a gastrectomia o chirurgia bariatrica.
.
