Caro Editore:
La peritonite è la causa principale della perdita del catetere della dialisi peritoneale (PD) e la ragione principale per cui i pazienti passano dalla PD all’emodialisi1. Causa la morte nel 6% dei pazienti, in particolare quando è causata da Staphylococcus aureus, organismi enterici e funghi2.
L’inizio tempestivo degli antibiotici è fondamentale e dovrebbe essere iniziato non appena si vede un effluente torbido, anche senza conferma della conta cellulare dal laboratorio3. Le linee guida raccomandano il trattamento empirico con un’associazione di vancomicina o una cefalosporina con aminoglicoside o cefalosporina di terza generazione3.
La peritonite chimica, descritta come infiammazione peritoneale causata da un agente non infettivo (come antibiotici e soluzioni di dialisi) è una condizione più rara.
La peritonite chimica indotta dalla vancomicina fu descritta per la prima volta nel 19864 e quasi 90 casi simili furono riportati negli anni 80-905,6. Da allora non è stato notato nessun altro caso.
La peritonite indotta da icodestrina è stata descritta per la prima volta nel 19997, ma la sua prevalenza non è chiara. Un’epidemia si è verificata in Europa nel 2002, legata alla contaminazione della soluzione8. Pochi casi sono stati riportati dopo il miglioramento del processo di produzione, tutti legati alla “sensibilizzazione” in quel periodo o ad altre contaminazioni8.
Abbiamo riportato un caso di peritonite chimica in un paziente trattato con icodestrina e vancomicina intraperitoneale, in cui la vancomicina sembra essere l’agente offensivo.
Un uomo di 34 anni, con insufficienza renale secondaria a nefropatia diabetica, era in PD dal 2006. L’icodestrina è stata introdotta un anno dopo l’inizio della PD. Nessun episodio di peritonite è stato rilevato negli anni seguenti.
Nel 2009, è arrivato in ospedale con un lieve dolore addominale con quattro ore di evoluzione. Non aveva altri sintomi, l’exit-site non aveva segni infiammatori e l’effluente era chiaro. L’analisi dell’effluente ha rivelato 26 cellule/µl (tabella 1), la radiografia addominale e l’ecografia erano normali.
Sono stati somministrati vancomicina intraperitoneale (2 g ogni 5 giorni) e ceftazidime (1 g ogni giorno) e il paziente è stato dimesso, mantenendo l’icodestrina.
Il giorno successivo, è tornato con effluente torbido (tabella 1). Lo stesso trattamento fu mantenuto e l’effluente torbido scomparve nei due giorni seguenti.
Al 5° giorno, era asintomatico e venne per la seconda somministrazione di vancomicina. Più tardi in quel giorno, il dolore addominale e l’effluente torbido riapparvero (tabella 1).
La PD fu sospesa e fu iniziata l’emodialisi. La vancomicina e la ceftazidima furono passate alla via endovenosa e fu mantenuta una dose giornaliera extra di ceftazidima intraperitoneale (500 mg). È diventato asintomatico e l’effluente torbido è scomparso nei due giorni seguenti. Tutte le colture, compresi i funghi e il Mycobacterium tuberculosis erano sterili.
Al 9° giorno, ha ripreso la PD (con icodextrin) e al 10° giorno è stata somministrata vancomicina intraperitoneale. L’effluente torbido è ricomparso dopo la somministrazione della vancomicina. Al 12° giorno, era asintomatico e discaricato (tabella 1).
Tre mesi dopo, rimane asintomatico, con ultrafiltrazione conservata ed effluente pulito.
I pazienti con peritonite si presentano di solito con liquido torbido e dolore addominale. I leucociti dell’effluente superiori a 100/ml (con il 50% di cellule polimorfonucleate) indicano la presenza di un’infiammazione, con la peritonite infettiva come causa più probabile3. Tuttavia, in breve tempo di permanenza i leucociti possono non raggiungere 100/ml3 e la peritonite può presentarsi con dolore addominale e nessun effluente torbido3.
Nel nostro paziente, sono state escluse altre cause di dolore addominale come gastroenterite, pancreatite, appendicite o pneumoperitoneo ed è stato iniziato un trattamento empirico per la peritonite infettiva. L’effluente torbido presente il giorno seguente è stato considerato un’espressione tardiva della peritonite in un fluido con un tempo di permanenza più lungo.
Il dolore addominale e l’effluente torbido sono ricomparsi dopo la seconda somministrazione di vancomicina ed è stato ricoverato con il sospetto di una peritonite refrattaria. Se il sospetto veniva confermato, il catetere peritoneale doveva essere rimosso e il paziente doveva passare all’emodialisi9. Tuttavia, non presentava la tipica evoluzione di una peritonite infettiva refrattaria e sono state escluse altre cause di effluente torbido, come emoperitoneo, malignità, effluente eosinofilo e chiloso10. La peritonite chimica legata all’icodestrina o alla vancomicina è rimasta una diagnosi plausibile5,6.
La peritonite indotta da icodestrina sembra essere causata dalla contaminazione della soluzione da peptidoglicani rilasciati da batteri (Alicylobacillus acidocaldarius) durante il processo di produzione8. Il miglioramento del processo ha diminuito la sua frequenza da un picco dello 0,912% nel 2002 allo 0,013% nel 20038.
I pazienti si presentano con lieve dolore addominale ed effluente torbido, senza rimbalzo, febbre o eruzione cutanea11,12. I leucociti effluenti variano da 100 a 6.000/µl11,13, con predominanza mononucleare11. La coltura è sempre sterile11.
Il ritardo tra l’inizio dell’icodestrina e i primi sintomi varia da poche ore a diversi anni7,12. Il decorso clinico è ondulato, con dolore intermittente e torbidità del dialisato dopo ogni sosta di icodestrina, senza risposta agli antibiotici12. La sospensione dell’icodestrina porta al sollievo dei sintomi e alla normalizzazione dei leucociti entro 24-48 ore, ma la ricaduta è invariabilmente indotta dopo rechallenge12.
Nel nostro paziente, né la relazione temporale con la somministrazione di icodestrina è stata rilevata né la ricaduta è stata notata dopo rechallenge.
Un rapporto temporale con la somministrazione di vancomicina ha sostenuto la diagnosi di peritonite chimica indotta da vancomicina.
La presentazione clinica varia dal solo effluente torbido al grave dolore addominale e febbre. Inizia 2-12 ore dopo la somministrazione di vancomicina5 e si risolve entro 3 o 4 giorni dopo la sospensione6. C’è una predominanza di neutrofili, con eosinofili che vanno da 0-10%5,6.
L’incidenza riportata di peritonite indotta da vancomicyn (Vancoled®) era del 23%6. Il meccanismo sottostante è sconosciuto5,14. Alcuni pazienti sperimentano la ricorrenza del dolore addominale e/o l’innalzamento dei leucociti effluenti alla riesposizione alla vancomicina intraperitoneale, senza lamentarsi quando viene somministrata vancomicina endovenosa o intraperitoneale di un’altra marca del produttore5. Questi risultati supportano il sospetto che l’infiammazione non sia completamente dovuta alla vancomicina stessa ma ad un altro costituente della sua preparazione14,15.
La vancomicina include 5,2-16,7% di impurità, a seconda sia della marca che del lotto della preparazione14,15. La quantità variabile di impurità presenti nei singoli lotti può determinare se si verifica la reazione infiammatoria6.
Nessuna fatalità è stata riportata6,7 e nessun trattamento è raccomandato tranne la sospensione dell’agente offensivo7.
Anche se è clinicamente benigna con risoluzione spontanea, le sequele a lungo termine sono ancora sconosciute. Inoltre, potrebbe essere confusa con la peritonite infettiva e portare alla prescrizione di antibiotici non necessari o alla rimozione del catetere e alla sospensione del PD7.
Negli ultimi 15 anni, nessun caso di peritonite indotta da vancomicina è stato riportato, forse a causa del progressivo miglioramento delle purificazioni. In un’epoca in cui i preparati generici sono sempre più utilizzati, il nostro caso può allertare i medici sulla presenza di questo effetto avverso dimenticato.
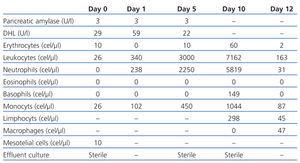
Tabella 1. Evoluzione delle caratteristiche degli effluenti
.
