
大腸内視鏡検査は、医師が視覚的に大腸の内部を検査できる診断技術です。 大腸内視鏡検査は、その手順について特別な訓練を受けた医師によって行われ、一般的に大腸がんのスクリーニング手段として使用されています。 検査は、大腸内視鏡と呼ばれる器具を直腸から大腸に挿入して行われます。 大腸がん検診では、医師はポリープやその他の異常な病変を探します。 1
以下のセクションでは、大腸内視鏡検査についてより詳しく説明します。
- 大腸内視鏡検査機器
- 大腸内視鏡検査で期待すること
- 大腸内視鏡検査の準備
- 大腸内視鏡検査
- 大腸内視鏡検査の結果
- 不利益な状況 大腸内視鏡検査
- Virtual Colonoscopy
- Colonoscopy vs Virtual Colonoscopy
結腸癌治療の詳細については、エモリー大学のウィンシップ癌研究所をご覧ください。
Colonoscopy Instruments
大腸内視鏡検査で使用する器具は、コロノスコープとして知られています。 これは直腸から挿入する長くて柔軟なチューブです。 大腸内視鏡には光源と小さなビデオカメラがあり、医師はビデオ画面上で大腸の内部を見ることができます。 1
大腸内視鏡のチューブには、医師が大腸に空気を送り込んで膨らませるための溝があり、これにより内部の粘膜をより鮮明に見ることができます。 また、大腸内視鏡の管を通して、組織を採取したり、ポリープを切除したり、溶液を注入したり、組織を焼いたりするための器具を挿入することができます。 例えば、大腸にポリープが見つかった場合、「スネア」と呼ばれるワイヤーの輪をチューブから送り込み、ポリープを切除することができます。 1
What to Expect
検査前
検査の前に、患者はガウンに着替え、不快感を軽減するための注射を受けます。 この薬は、数時間眠気を催すことがあります。 検査が始まる前に、患者さんは検査内容を理解していることを示す許可書に署名しなければならないことがほとんどです。 注:患者が定期的にペルコダン®、パーコセット®、コデインなどの麻薬性鎮痛剤を服用している場合は、麻酔科医に知らせる必要があります2
感じ方
結腸鏡検査は比較的無痛ですが、不快である可能性があります。 患者さんがリラックスできるように、軽い鎮静剤が投与されることがあります。 大腸内視鏡が大腸に挿入されると、チューブを通して空気が送り込まれるため、患者は排便したくなることがあります。 この感覚は正常ですが、もしこの感覚が続くようであれば、医師に連絡し、患者がリラックスできるよう、より多くの薬を投与することができます1
検査後
検査後、患者は快適なパッド付きの大腸検査台に左側を向けられます。 麻酔を使用した場合は、検査中に脈拍と呼吸機能をモニターするために、小さなオキシメーターのプローブが患者さんの指先に装着されます。 このプローブは侵襲的なものではなく、痛みも伴いません。
準備
大腸内視鏡検査を効果的かつ正確に行うためには、大腸内視鏡が便に邪魔されずに通過できるように、大腸が非常に清潔である必要があります。 カメラの視界を遮るような固形物や液体があってはなりません。 検査前の患者さんの行動は、大腸の検査に直接影響します。
- 鉄分は大腸の内壁の色を変える可能性があるため、鉄剤や鉄分を含む他の薬の使用を中止すること。 これらの治療による便通は腸をきれいにし、撮影プロセスを容易にします。
- 下剤を飲んでいる間は、10分ごとに5分間の散歩をする。
- 固形食や不透明な液体は食べない。
- ブラックコーヒーやお茶、水、透明なスープ、パルプなしのジュースなど透明な液体だけを飲む。
検査当日は、全く食べない、あるいは透明なノンアルコール飲料のみの食事に制限するよう指示されることがあります。 糖尿病や血液凝固阻止剤を服用している患者には、従うべきガイドラインが異なる場合があり、検査前の準備に関する具体的な指示については医師に相談してください。
まれに、リン酸塩ベースの下剤が、健康な高齢者や高血圧、動脈硬化、心臓病の薬を服用中の人、慢性腎臓病の人の腎障害を引き起こす場合があります。 1
ほとんどの場合、ガウンが用意されるため、患者さんは簡単に脱げる、ゆったりとした快適なカジュアルウェアを着用する必要があります。
検査
手順
患者の準備ができたら、医師は直腸口に潤滑油を塗り、大腸内視鏡を挿入し、大腸の長さに合わせて誘導します。 医師は大腸の壁をよく観察し、異常がないかを調べます。 検査中、大腸内視鏡に空気を送り込み、大腸を膨らませることで、隅々まで見やすくします。 空気を入れることにより、腹部膨満感を感じることがありますが、痛みを感じることはありません。 腹部のけいれんや圧迫感は、この処置の間、普通に起こります。 34
場合によっては、大腸全体を検査することができないことがあります。 これは以下のような原因によるものである。
- 不十分な腸管準備
- 患者の不快感や不耐性
- 腸管を塞ぐ余分な大腸組織
- 過去の腹部手術による傷
- 重度の憩室病
大腸検査が大腸全体の観察に失敗した場合は別の方法を必要とするかもしれません。 選択肢としては、再大腸内視鏡検査、二重造影バリウム注腸、コンピュータ断層撮影法(CTC)、大腸カプセルなどが考えられる。 5
リカバリー
検査は通常20~60分程度で終了する。 大腸内視鏡検査はほとんどの場合外来で行われるため、患者は検査終了後帰宅することができる。 ただし、検査中に鎮静剤を使用した場合は、帰宅のための車を手配する必要があります。 薬の効果がなくなるまで、患者さんは安静にしてリラックスしてください。 大腸内視鏡検査後、数時間は膨満感やガスが出るのが普通ですが、歩くことで不快な気分を和らげることができます。 検査後、最初の排便で少量の血液が出ることがありますが、これは正常です。 しかし、何度も出血したり、腹痛を繰り返したり、100°F以上の発熱がある場合は、医師の診察を受ける必要があります。 また、大腸内視鏡検査後にひどい腹部の腫れ(膨満感)が生じた場合にも、医師に注意を促すことが重要です1。
Colonoscopy Results
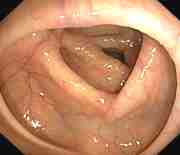
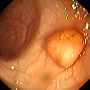
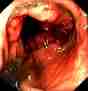
Normal colon with polyp Colon cancer
Images from Gastrolab.
A colonoscopy allows the doctor to examine inside the entire colon for abnormalities; which enterinal inflammation, Uulceration, bleeding, diverticulitis, colitis, colon polyp, and tumors. 陰性-異常なし。 この場合、数年間は大腸内視鏡検査を受ける必要はありません。 陽性 – 病気の疑いがあると医師が判断した場合。 より頻繁に検査を受ける必要があります。 小さなポリープ(1cm以下)が数個見つかった場合、他の危険因子にもよりますが、あと5年から10年は大腸内視鏡検査が必要ない場合があります。 大きなポリープや前がん細胞を含むポリープが多数見つかった場合は、3~5年ごとに大腸内視鏡検査を受けることが推奨される場合があります。 大腸内視鏡検査後の生検 異常が見つかった場合、医師はそれを取り除くか、分析のために組織を採取する(生検)ことを決定する場合があります。 病理医と呼ばれる特別な訓練を受けた医師が、顕微鏡で組織を検査し、診断を下します。 生検は、組織の性質(良性か癌か)を判断し、医師がその異常を取り除く必要があるかどうかを決めるのに役立ちます。 生検を行うには、金属製の鉗子をスコープに通し、大腸組織の一部を切り取るために使用します。 また、医師は、異常が疑われる部位を評価するために、大腸の内壁のブラッシングを行うことを決定することもあります。 この場合、小さなナイロン製のブラシを大腸内視鏡の中心に通し、大腸の内壁にこすりつけて小さな組織サンプルを採取します。 いずれの方法も、患者さんは痛みや不快感を感じることはありません。 医師が生検を行うことを決定したからといって、必ずしも癌が疑われるとは限らないことを忘れないでください。 生検は、炎症や潰瘍など、他の問題の診断にも役立ちます。 大腸内視鏡検査で組織が切除された場合、患者と医師が結果について話し合うためのフォローアップ会議が予定されていることがあります。
Possible Disadvantages
結腸を見るための有効な方法ですが、この検査には欠点もあります:
Ineffective Exam
時には、結腸全体を検査するのに効果がないことがあります。 大腸が清潔でない場合、あるいは閉塞がある場合、医師は大腸全体を検査できないことがあります。 そのため、異常を見逃してしまうことがあります。 このような場合には、バリウム注腸検査や仮想大腸内視鏡検査が必要になることもあります。 1997年の古い研究では、大腸内視鏡検査は10-15%の症例で大腸全体を検査できず、10-20%の病変を見逃すことが示されています6
考えられる副作用
ほとんどの場合、大腸内視鏡検査に副作用はありませんが、起こる可能性もあります
- 一部の患者にとって大腸検査は不快、痛み、不安をもたらすことがあります。 このような患者さんには、これらの感情を軽減するために、ある種の鎮静剤/麻酔剤を投与することができます。 鎮静剤/麻酔薬を使用する場合は常に、眠気、吐き気、注入部位の痛みなどの副作用のリスクがある。
- 結腸鏡検査または結腸生検により、結腸が損傷する可能性がある。 1997年の研究では、500~1000件に1件の割合で大腸の内壁が破れることが報告されています6
- 大腸内視鏡検査は高額(500~1000ドル)で、バリウム注腸の3倍以上の費用がかかる場合があります。
バーチャル大腸内視鏡検査
バーチャル大腸内視鏡検査は、大腸がんのもう一つのスクリーニング方法です。 従来の大腸内視鏡検査とは異なり、仮想大腸内視鏡検査ではコンピュータ断層撮影(CT)スキャナーとコンピュータグラフィックスを使用して、大腸の3D画像を作成します。
利点
仮想大腸内視鏡検査は、鎮静剤を必要とせず、直腸に大腸内視鏡を挿入しないので、従来の大腸内視鏡検査よりも患者にとって快適です。
デメリット
バーチャル大腸内視鏡検査は、従来の大腸内視鏡検査と比較して、いくつかのデメリットがあります。 ポリープの切除や疑わしい部分の組織採取ができないため、病変が発見された場合、さらに詳しく調べるために従来の大腸内視鏡検査が必要となる場合があります。
他の検査方法と同様に、仮想大腸内視鏡検査は100%有効な検査ではありません。 検査の前に、大腸にたまった便を取り除きます。 また、検査前日に造影剤を内服し、画像の質を高めます。
Virtual Colonoscopy Procedure
小さな浣腸チップを患者の直腸に挿入し、大腸に空気を送り込みますが、これがこの検査の唯一の侵襲的な部分です。 910
大腸に挿入された空気により、一時的に腹部のけいれんやガスの痛みを感じる以外は、検査は簡単で痛みもありません。 また、検査時間も短く、麻酔を必要としないため、仮想大腸内視鏡検査後すぐに通常の活動を再開することができます。 910
Conventional vs Virtual Colonoscopy
A 2003 studyでは、無症状の成人1233人(平均年齢57.8歳)に対して、CTによる仮想結腸鏡検査と従来の光学結腸鏡検査が比較検討されました。 結果は以下の通り:
Polyp diameter 6 mm or more:
- Polyp diameter 10 mm or more:
- Conventional Colonoscopy.は、CT仮想大腸内視鏡検査と従来の光学式大腸内視鏡検査の性能を比較した。 87.5%の感度
- バーチャル大腸内視鏡検査。 感度93.8%
- ポリープ径8mm以上:
- 従来の大腸内視鏡検査:
- 従来の大腸内視鏡検査。 91.5%の感度
- バーチャル大腸内視鏡検査。 93.9%の感度
- 従来の大腸内視鏡検査。 92.3%の感度
- バーチャル大腸内視鏡検査。 感度88.7%
仮想大腸内視鏡の特異度は、直径10mm以上のポリープで96%、直径8mm以上のポリープで92.2%、直径6mm以上のポリープで79.6%であった。 検出されたポリープのうち2個は悪性であり、いずれも仮想大腸内視鏡検査で検出されたものであった。 しかし、そのうちの1つは光学式大腸内視鏡では見逃されていた11
研究者らは、CTバーチャル大腸内視鏡は平均リスクの成人における大腸がんのスクリーニングに有用かつ正確な方法であると結論づけた。 大腸がん検診におけるこの技術の有用性を評価する研究は現在も行われています。1213
More information about colonoscopies and colon cancer from Winship Cancer Institute of Emory University.
- 1.a. b. c. d. e. f. JD Waye.大腸がん検診におけるこの技術の有用性を評価する研究は現在も行われています。 “大腸内視鏡検査”. CA: A Cancer Journal for Clinicians. 1992;42(6):350-65.
- 2. Franco, D., Leighton, J., & Gurudu, S. (2017). 不完全な大腸内視鏡検査へのアプローチ: 新しい手技と技術. 消化器病学&肝臓学、13(8)、476-483.
- 3.セワード,E.(2019). 大腸内視鏡検査の最近の進歩 F1000Research, 8. http://doi.org/10.12688/f1000research.18503.1
- 4. Lee, S. -H., Park, Y. -K., Lee, D. -J., & Kim, K. -M. (2014). 大腸内視鏡検査の手技スキルと新人研修. World Journal Of Gastroenterology, 20(45), 16984-95. http://doi.org/10.3748/wjg.v20.i45.16984
- 5. Franco, D., Leighton, J., & Gurudu, S. (2017). 不完全な大腸内視鏡検査へのアプローチ: 新しい手技と技術. 消化器病学&肝臓学、13(8)、476-483.
- 6. a. b. Fenlon, HM and Ferrucci, JT. “バーチャル大腸内視鏡。 何が問題になるのか?”. アメリカン・ジャーナル・オブ・ロエンテジェノロジー。 1997 Aug;169(2):453-8.
- 7.ピンクハルトPJ、キムDH. (2008) コンピュータ断層撮影コロノグラフィ:消化器内科医のための入門書。 Clin Gastroenterol Hepatol. May;6(5):497-502.
- 8. Kim DH, Pickhardt PJ, Hanson ME, Hinshaw JL. (2010) CT colonography: Performance and program outcome measures in an older screening population. Radiology. 2月;254(2):493-500。
- 9. a. b. “バーチャル内視鏡”. 放射線科地域センター.
- 10. a. b. “バーチャル大腸内視鏡検査”. ボストン・メディカル・センターのバーチャル大腸内視鏡センター。
- 11. Pickhardt PJ, et al. “Computed Tomographic Virtual Colonoscopy to Screen for Colorectal Neoplasia in Asymptomatic Adults”(無症候性成人における大腸新生物のスクリーニングのためのコンピュータ断層撮影法)。 N Engl J Med. 2003年12月4日;349(23):2191-200. Epub 2003 Dec 1.
- 12. Lin, OS. 2010. Computed Tomographic Colonography: Hope or hype? 世界J Gastroenterol。 2月28日;16(8):915-20。
- 13. LaBundy J, Prather CM. 大腸がん検診の選択:現在の検診方法と推奨事項のレビュー。 Mo Med. 2009. Sep-Oct;106(5):351-5.
