- Introduction
- 方法
- データソース
- データの抽出と処理
- 包含・除外基準
- Grouping
- 統計解析
- 結果
- ベースラインのデータ
- 異なるスコアリングシステムのROC曲線による28日および90日死亡率の評価とAUCの比較
- Discussion
- SOFA.の相関関係
- Correlations of SOFA, 敗血症患者の予後とSOFAスコア,qSOFAスコア,LODSスコア
- Prognostic values of SOFA score, qSOFA score.LODS score, およびLODSスコアを用いて,敗血症患者の28日および90日死亡率を解析した。 28日群ではSOFAスコアとLODSスコアのAUCはqSOFAスコアのAUCより有意に大きく,SOFAスコアとLODSスコアのAUCは同程度の値であった。 したがって,SOFAスコアおよびLODSスコアの28日予後予測における感度および特異度はqSOFAスコアよりも高い. 90日群では,AUC-LODSはAUC-SOFAより大きく,AUC-SOFAはAUC-qSOFAより大きい. qSOFA は精神状態,呼吸数,血圧の 3 要素のみであり,比較的シンプルである(11). しかし,ICUの敗血症患者に対するqSOFAの有用性は限られており,28日および90日の予後予測においてLODSスコアやSOFAスコアに劣ることが示された. しかしながら,敗血症を迅速に特定するためのツールとして,qSOFAは簡便であるため,救急の現場に適している. 今回の研究では,敗血症患者の90日後予後予測においてLODSスコアのAUC値はSOFAスコアよりも高かったが,LODSスコアはより複雑なツールであり,そのAUC値はSOFAスコアよりもわずかに高いに過ぎなかった. したがって,SEPSIS-3基準ではSOFAスコアが現在推奨されている。 研究の限界
- 結論
- 謝辞
- Footnote
Introduction
感染に対する身体の反応による臓器不全と定義される敗血症は一連の臨床症状として発現している。 敗血症の発症機序は複雑で、多臓器が関与することが多いため(1)、様々な要因が予後に影響する。 敗血症の予後を左右する要因はさまざまである。 例えば、宿主関連。 宿主の炎症反応の異常は、重症化しやすく、死亡率が高いことを示すことがある。 例として、発熱(または低体温)、白血球減少、血小板減少、高クロロ血症の発症、患者の併存疾患、年齢、高血糖、低凝固性、プロカルシトニンが低下しないことはすべて予後不良と関連しています(2~7)。 感染部位。 敗血症患者の感染部位は、転帰の重要な決定要因となる可能性があり、一般に尿路感染による敗血症は最も低い死亡率と関連している(8)。 敗血症患者の予後を予測するために、多くのスコアリングシステムが考案されている(9)。 敗血症の診断には、臓器機能を評価するスコアリングツールであるSOFA(Sequential Organ Failure Assessment)が導入されています(10)。 2016年、敗血症と敗血症性ショックに関する新しいガイドラインでは、ハイリスク患者の敗血症を迅速に特定するための補助ツールとして、SOFAを簡略化したQuick SOFA(qSOFA)が推奨されています(11)。 1996年以降、Le Gallらによって提唱された臓器機能障害スコアリングシステムLODS(Logistic Organ Dysfunction System)も、重症患者の臓器機能評価に用いられている(12)。 SOFAスコアやqSOFAスコアは、sepsis-3が提案した敗血症の診断を補助するスコアリング指標で、敗血症の予後と良い相関があるとされています。 LODSスコアは臓器不全によって異なる。 Raithは、ICUに入院した感染症が疑われる成人において、SOFAスコアが2以上上昇すると、SIRS基準やqSOFAスコアよりも院内死亡率の予後予測精度が高いことを明らかにした(13)。 私たちはLODSスコアリングシステムを使用していますが、LODSスコアリングシステムは少なく、敗血症の28日および90日予後に関連する研究は私たちの研究ではさらに少なくなっています。 そして、28日、90日死亡率の研究は、多くの敗血症の選択の主な評価指標にもなっています。 今回、Medical Information Mart for Intensive Care III(MIMIC-III)データベースのデータを解析し、敗血症患者の予後予測におけるqSOFA、SOFA、LODSの値を比較した。
方法
データソース
今回の解析で用いたデータはすべてMedical Information Mart for Intensive Care III (MIMIC-III) データベース(14)から取得したものである。 MIMIC-IIIはMIT Lab for Computational Physiologyが開発した一般に公開されているデータベースで、Beth Israel Deaconess Medical Centerの入院患者の情報を含んでいる。 現在までに、このデータベースは多くの研究(15-17)の基盤となっている。
データの抽出と処理
ファイルは、Physionetから許可を得て、MIMIC-IIIデータベースからダウンロードされた。 その後、PostGres 12.0ソフトウェアにインストールし、インポートした。 データの検索と抽出は,Navicat Premium 15.08を使用してStructured Query Language(SQL)との接続を確立し,結果をデータシートに取り込んで解析した。 STROBE報告チェックリスト(http://dx.doi.org/10.21037/apm-20-984で入手可能)に従って以下の論文を発表する。
包含・除外基準
この解析に含まれる症例は、MIMIC-III患者のレトロスペクティブコホートからのものであった。 対象症例はすべて敗血症の診断基準を満たし、それ以前に集中治療室(ICU)に入院したことのない患者であった。 対象となった患者は、SEPSIS-3の敗血症性ショックの定義を満たし、臨床的な感染症と臓器不全を有し、SOFAスコアが2点以上であった患者である。 以下の基準のいずれかに該当する患者は解析から除外した。 (I) 年齢1306>18歳または90歳以上、(II) 妊娠中または授乳中の女性、(III) 腫瘍やリンパ腫などの血液疾患患者、(IV) 急性心筋梗塞患者。
Grouping
28日目と90日目の死亡により、28日生存グループ、28日死亡グループ、90日生存グループ、90日死亡グループに分けられた。 人口統計学的情報、SOFAスコア、qSOFAスコア、LODSスコアなどのデータを抽出した。
統計解析
測定の正規性はLeveneの検定で検証した。 正規分布のデータは平均値±標準偏差( x ¯ ±SD)で表され、非正規分布のデータは中央値および分位数で示される。 正規分布のデータを等分散(α=0.10)で解析するにはStudentのt-testを用い、非正規分布や不均質なデータを解析するにはWilcoxon-Mann-Whitney testを使用した。 カウントデータは、Yatesの連続性補正を用いたPearsonのχ2検定、またはFisherの正確検定を用いて解析した。 欠損データの推定にはEMアルゴリズム(期待値最大化法)を適用した。 関連指標と死亡率の関係は,バイナリ・ロジスティック回帰分析で評価した. 異なる指標について受信者動作特性(ROC)曲線を描き,これらのスコアリングシステムのROC曲線下面積(AUC)を比較した. AUCが>0.5であり,0.5と比較して統計的に有意な差がある指標を診断価値があるとみなした. AUC間の比較はDeLongらによって記述された方法を採用し、MedClac 19.1.3ソフトウェアパッケージで完結させた。 その他の統計解析はSPSS 17.0ソフトウェアパッケージで行い、P値<0.05を統計的に有意とした。
結果
ベースラインのデータ
合計10,512例が本研究に含まれた。 28日目および90日目の死亡により,28日生存群,28日死亡群,90日生存群,90日死亡群に分類された。 これらの群におけるベースラインデータを表1にまとめた。 年齢,入院期間,SOFA,qSOFA,LODSスコアは28日生存群と28日死亡群で有意に異なった(すべてP<0.001). さらに,90日生存群と90日死亡群では,年齢,性別,在院日数,SOFA,qSOFA,LODSスコアが有意に異なった(いずれもP<1306>0.05).
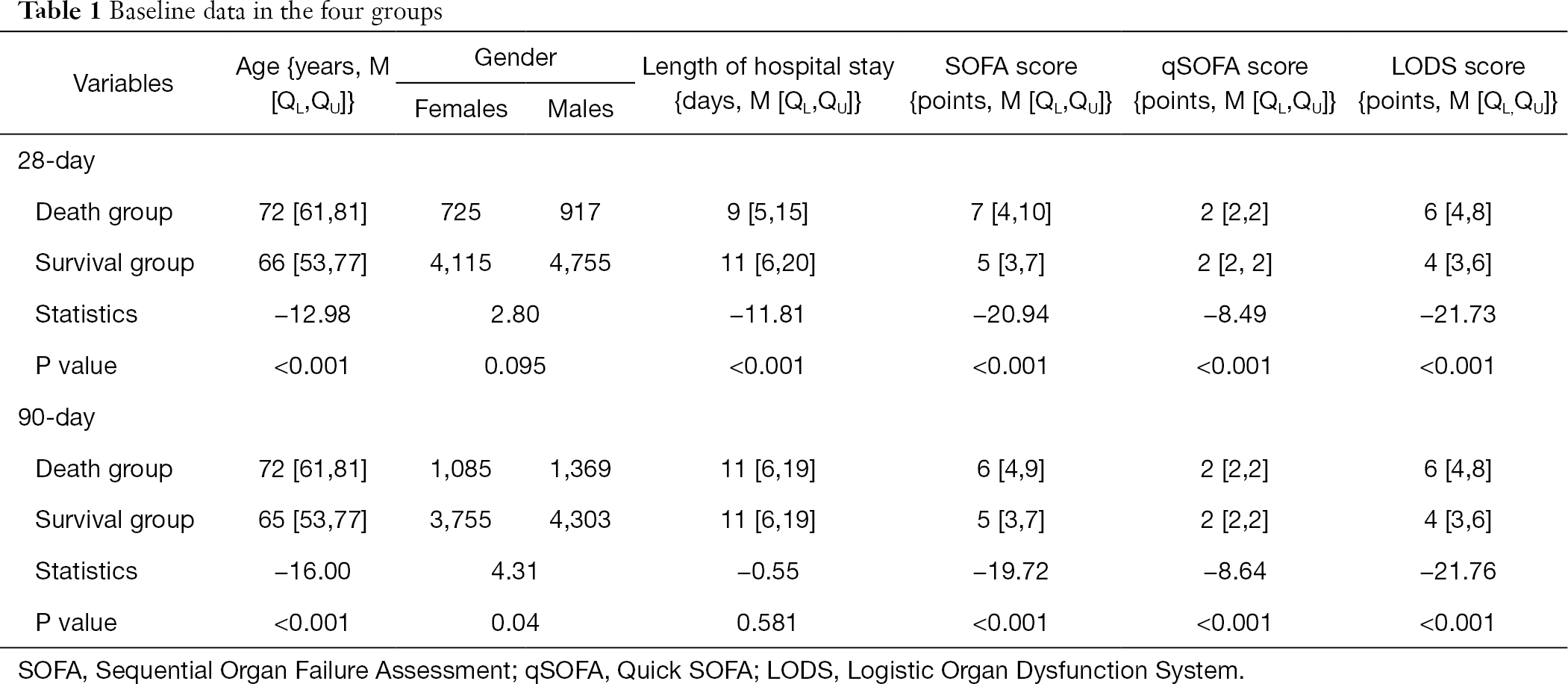
全表
異なるスコアリングシステムのROC曲線による28日および90日死亡率の評価とAUCの比較
28日および90日の予後に基づいている。 SOFAスコア、qSOFAスコア、LODSスコアについてROCカーブを作成し、AUCを比較した。 図1,2および表2に示すように,3つのスコアリングシステムはそれぞれ敗血症患者の28日および90日死亡率を予測する臨床的価値を有していた. 敗血症患者の28日死亡率予測に用いた場合,qSOFAスコアのAUC値はSOFAスコアやLODSスコアと比較して統計的に差があった(P<0.001)(表3). 一方,SOFAスコアとLODSスコアの間では,AUCに有意な差は認められなかった(P=0.306). SOFAスコア,qSOFAスコア,LODSスコアのAUCを比較した結果,これらのスコアリングシステムを用いて敗血症患者の90日死亡率を予測すると有意差が認められた(P<1306>0.001)。図1 敗血症患者の28日死亡率予測における各スコアリングシステムのROC曲線。 図2 敗血症患者の90日死亡率予測における各スコアリングシステムのROC曲線. ROC, Receiver Operating Characteristic.
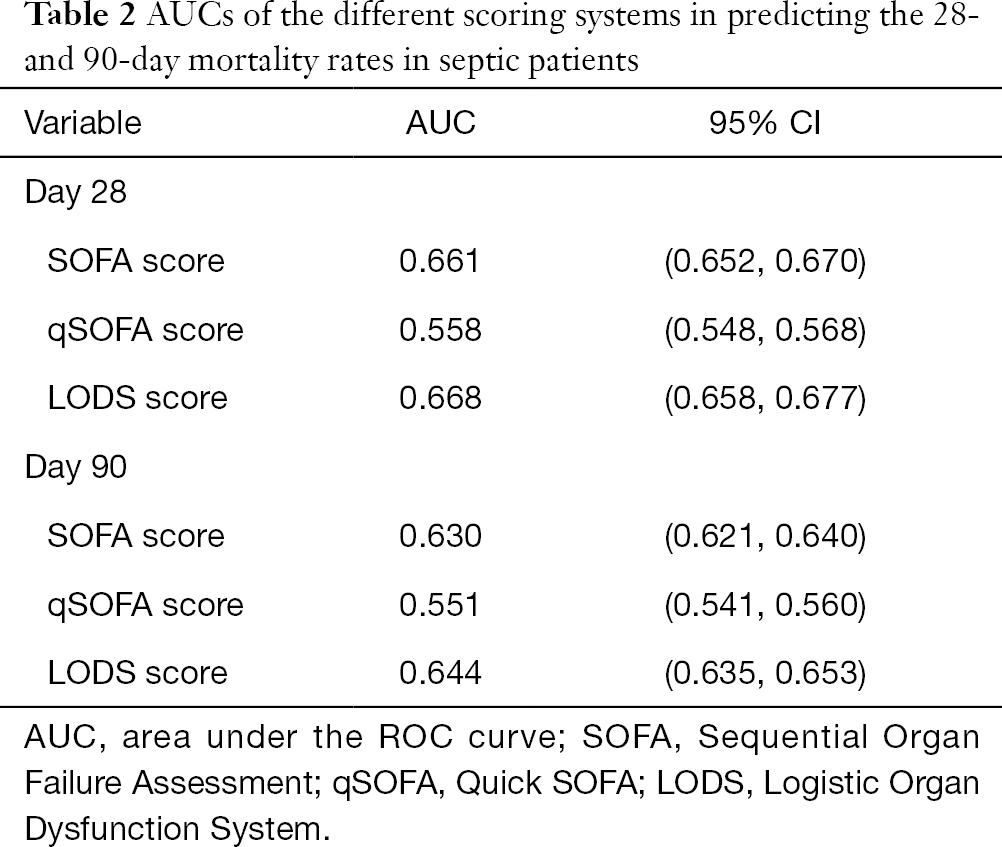
Full table

Full table
Discussion
SOFA.の相関関係
Correlations of SOFA, 敗血症患者の予後とSOFAスコア,qSOFAスコア,LODSスコア
敗血症患者において,生存群と死亡群でSOFAスコア,qSOFAスコア,LODSスコアに有意差があることがわかった. 28日目と90日目のSOFAスコアとLODSスコアの両方の四分位は、生存群の方が死亡群よりも有意に低かった(P<0.001)
当初、SOFAスコア(表4)は重篤な敗血症患者の臓器機能障害の重症度を逐一評価するために考案され、16か国40ICUの1,449人の患者で検証された(18)。 重症患者は一般的に複数の臓器に機能障害があるため、SOFAはアセトアミノフェンによる急性肝不全、慢性肝不全、癌など他の原因による臓器不全を経験した患者の死亡率予測、心臓手術や造血幹細胞移植を受けた患者の死亡率予測にも用いられている(19,20)。 敗血症患者の死亡リスクを特定するための簡便なツールとして、SOFAスコアの使用がSCCM(重症治療医学会)とESICM(欧州集中治療医学会)の双方から推奨されている(10,11,21)。 今回の研究でも,SOFAスコアは敗血症患者の予後を予測するための貴重なツールであることが確認された.
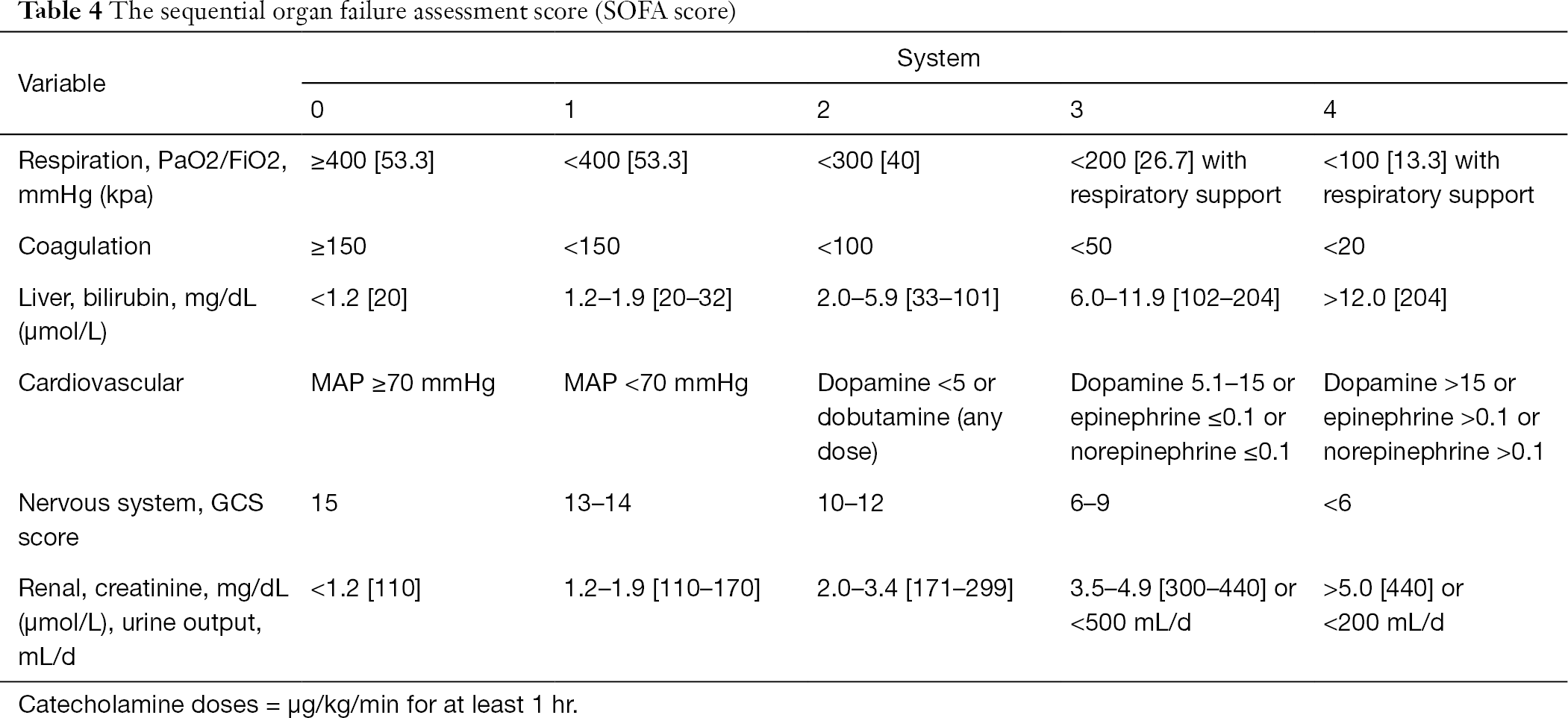
Full table
qSOFAスコア(表5)は当初、ICU以外のハイリスク患者を特定するベッドサイドツールとして2016年のSCCM/ESICMタスクフォースで推奨され、敗血症で死亡するかもしれない患者の識別に役立つとした。 SOFAスコアの簡易版としてqSOFAスコアとがあり、qSOFAスコア≧2が敗血症の予後不良を示すことから、敗血症患者を迅速に特定することができます(11)。 これに伴い、本研究の敗血症患者においても、qSOFAスコアの高さが予後不良となることが観察された。
Full table
LODS score (Table 6) は臓器機能障害の重症度評価に用いられ、神経、心血管、腎機能障害に多く重きを置き、肺、血管機能障害がそれに続く、肝機能障害は最も重みがない (12). SOFAスコアは各臓器で同じ最悪スコアに相当するが、LODSはこの状態を区別している。 例えば、神経系、心臓、腎臓の最高点は5点であるが、肺機能の最悪点は3点であり、肝機能不全のそれは1点に過ぎない。これにより、病気の重症度と異なる臓器不全の相関をよりよく区別することができる。 今回の研究では、LODSは敗血症患者の予後予測に応用でき、LODSスコアが高いほど予後が悪いことを示している。
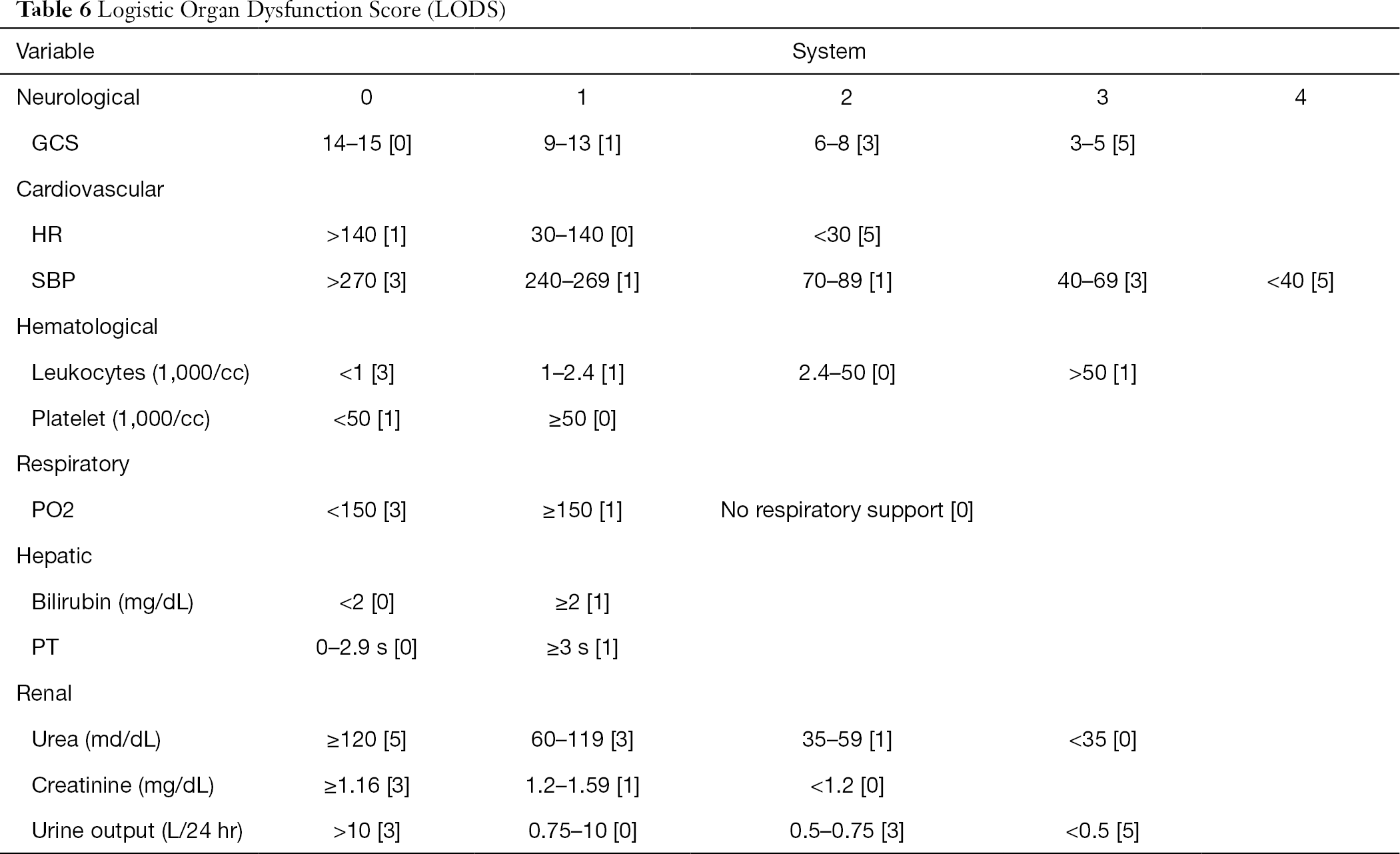
Full table
Prognostic values of SOFA score, qSOFA score.LODS score, およびLODSスコアを用いて,敗血症患者の28日および90日死亡率を解析した。 28日群ではSOFAスコアとLODSスコアのAUCはqSOFAスコアのAUCより有意に大きく,SOFAスコアとLODSスコアのAUCは同程度の値であった。 したがって,SOFAスコアおよびLODSスコアの28日予後予測における感度および特異度はqSOFAスコアよりも高い. 90日群では,AUC-LODSはAUC-SOFAより大きく,AUC-SOFAはAUC-qSOFAより大きい. qSOFA は精神状態,呼吸数,血圧の 3 要素のみであり,比較的シンプルである(11). しかし,ICUの敗血症患者に対するqSOFAの有用性は限られており,28日および90日の予後予測においてLODSスコアやSOFAスコアに劣ることが示された. しかしながら,敗血症を迅速に特定するためのツールとして,qSOFAは簡便であるため,救急の現場に適している. 今回の研究では,敗血症患者の90日後予後予測においてLODSスコアのAUC値はSOFAスコアよりも高かったが,LODSスコアはより複雑なツールであり,そのAUC値はSOFAスコアよりもわずかに高いに過ぎなかった. したがって,SEPSIS-3基準ではSOFAスコアが現在推奨されている。
研究の限界
我々の研究はレトロスペクティブデザインによる限界があった。 例えば、一部の症例でデータが欠落しており、EMアルゴリズムで補う必要があった。 しかし,本研究では各項目のデータの欠損率は25%を超えていない。 さらに、本研究のレトロスペクティブな性質が選択バイアスを生じさせた可能性があり、今後のプロスペクティブ研究によって検証・修正する必要がある。
結論
SOFAスコア、qSOFAスコア、LODSスコアはいずれも敗血症患者の予後予測に使用可能である。 LODSスコアとSOFAスコアはqSOFAスコアよりも予後予測の精度が高いが、qSOFAはよりシンプルなツールであり、救急現場での使用に適している」
謝辞
資金について 広東省中医院中医薬科学技術特定研究基金(番号YN2018ZD03)、広東省中医薬救急研究重点実験室(番号2017B030314176)、広東省中医薬局(番号20182052)
Footnote
Reporting Checklist.を参照。 著者はSTROBE報告チェックリストを完了している。 http://dx.doi.org/10.21037/apm-20-984
Conflicts of Interestで利用可能です。 全著者はICMJE uniform disclosure form(http://dx.doi.org/10.21037/apm-20-984に掲載)に記入した。 著者らは申告すべき利益相反はない。
倫理的声明。 730>
Open Access Statement:著者は、研究のいかなる部分の正確性または完全性に関する疑問が適切に調査され、解決されることを保証する上で、研究のあらゆる側面について責任を負うものとする。 本論文は、Creative Commons Attribution-NonCommercial-NoDerivs 4.0 International License (CC BY-NC-ND 4.0) に基づいて配布されるオープンアクセス論文であり、変更や編集を行わず、原著を適切に引用する(関連DOIによる正式発表とライセンスの両方へのリンクを含む)という厳しい条件下で論文の非営利複製と配布を許可しています。 ご覧ください。 https://creativecommons.org/licenses/by-nc-nd/4.0/.
- Xia WF, Li BY, Lin WS, et al. Progress in Diagnosis and Treatment of Sepsis.「敗血症の診断と治療の進歩。 Medical Recapitulate 2019;25:2169-73.
- Schuetz P, Birkhahn R, Sherwin R, et al. Serial Procalcitonin Predicts Mortality in Severe Sepsis Patients.「重度敗血症患者の死亡率予測。 Multicenter Procalcitonin MOnitoring SEpsis (MOSES) Studyからの結果。 Crit Care Med 2017;45:781-9.
- van Vught LA, Wiewel MA, Klein Klouwenberg PM, et al.Admission Hyperglycemia in Critically Ill Sepsis Patients.重症敗血症患者における入院時高血糖値。 アウトカムおよび宿主反応との関連性。 Crit Care Med 2016;44:1338-46.
- Thiery-Antier N, Binquet C, Vinault S, et al. Thrombocytopenia is an Early Prognostic Marker in Septic Shock? Crit Care Med 2016;44:764-72.
- Neyra JA, Canepa-Escaro F, Li X, et al. Association of Hyperchloremia With Hospital Mortality in Critically Ill Septic Patients.重症敗血症患者における高クロル血症と病院死亡率の関連。 Crit Care Med 2015;43:1938-44.
- Peres Bota D, Lopes Ferreira F, Melot C, et al.Body temperature alterations in the critically ill.(ペレス・ボタ・ディー、ロペス・フェレイラ・エフ、メロット・シー、エターナル)。 Intensive Care Med 2004;30:811-6.
- Shahreyar M, Fahhoum R, Akinseye O, et al. Severe sepsis and cardiac arrhythmias.重症敗血症と心筋梗塞. Ann Transl Med 2018;6:6.
- Krieger JN, Kaiser DL, Wenzel RP. 入院患者における血流感染症の尿路病因。 J Infect Dis 1983;148:57-62.
- Huang SW, Guan XD, Chen J, et al.重症敗血症患者における4つの集中治療スコアモードの比較。 Chinese Journal of Critical Care Medicine 2005;11:802-3.
- Singer M, Deutschman CS, Seymour CW, et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3).「敗血症と敗血症性ショックに関する第3次国際的コンセンサス定義」. JAMA 2016;315:801-10.
- Seymour CW, Liu VX, Iwashyna TJ, et al.Assessment of Clinical Criteria for Sepsis(敗血症の臨床基準の評価). 第3回敗血症と敗血症性ショックに関する国際コンセンサス定義(Sepsis-3)に向けて。 JAMA 2016;315:762-74.
- Le Gall JR, Klar J, Lemeshow S, et al. The Logistic Organ Dysfunction system(ロジスティック臓器機能障害システム)。 集中治療室における臓器機能不全の新しい評価方法。 ICU Scoring Group。 JAMA 1996;276:802-10.
- Raith EP, Udy AA, Bailey M, et al. 集中治療室に入院した感染が疑われる成人の院内死亡率に対するSOFAスコア、SIRS基準、qSOFAスコアの予後精度.JAMA 1996;276:802-10. JAMA 2017;317:290-300.
- Johnson AE, Pollard TJ, Shen L, et al. MIMIC-III, a freely accessible critical care database.日本におけるクリティカルケアデータベース。 Sci Data 2016;3:160035.
- Fan Y, Zhao YZ, Li PY, et al. Medical Information Mart for Intensive Care IIIデータベースにおける疾患分布の分析. 中国クリティカルケア医学2018;30:531-7.
- Zhao HJ, Yang PC, Wang YL. 非侵襲的なパラメータSpO2/FiO2に基づくARDS重症度識別。 Chinese Medical Equipment Journal 2018;39:6-9.
- Li HD, Xing B. Predictive value of lactate dehydrogenase in the prognosis of patients with septic shock.敗血症性ショック患者の予後における乳酸脱水素酵素の予測値。 Chinese Critical Care Medicine 2019;39:211-5.
- Vincent JL, de Mendonca A, Cantraine F, et al. Use of the SOFA score to assess the incidence of organ dysfunction/ failure in intensive care units: Results of a multicenter, prospective study.集中治療室での臓器不全の発生率を評価するためのSOFAスコアの使用。 欧州集中治療医学会「敗血症関連問題」作業部会。 Crit Care Med 1998;26:1793-800。
- ffrench-O’Carroll R, Frohlich S, Murphy N, et al. 減圧性肝疾患における転帰の予測因子:SOFA-Lスコアの検証.N.A., et al. Ir Med J 2015;108:114-6.
- Pan HC, Jenq CC, Tsai MH, et al. Scoring systems for 6-month mortality in critically ill cirrhotic patients: a prospective analysis of chronic liver failure – sequential organ failure assessment score (CLIF-SOFA). Aliment Pharmacol Ther 2014;40:1056-65.
- Shankar-Hari M, Phillips GS, Levy ML, et al. 敗血症性ショックの新しい定義の開発と新しい臨床的基準の評価: 第3回敗血症と敗血症性ショックに関する国際コンセンサス定義(Sepsis-3)に向けて。 JAMA 2016;315:775-87.
.
