Introductie
Diverticulaire aandoeningen van het colon vormen de meest voorkomende aandoening van de dikke darm in de westerse wereld. De prevalentie van diverticulaire aandoeningen is in de afgelopen eeuw wereldwijd toegenomen, waarschijnlijk als gevolg van veranderingen in levensstijl, zoals roken, overgewicht, en over het algemeen lichamelijke inactiviteit en vezelarme voeding. De prevalentie neemt toe met de leeftijd, variërend van ongeveer 5% bij volwassenen jonger dan 40 jaar tot 50-70% bij 80 jaar of ouder; 80% van de patiënten die zich met diverticulitis presenteren zijn 50 jaar of ouder. Diverticula kunnen in aantal voorkomen van solitair tot honderden, ze zijn typisch 5-10mm in diameter, maar kunnen groter zijn dan 2cm in omvang. Diverticulosis komt voornamelijk voor in het sigmoid en descending colon bij meer dan 90% van de patiënten, maar kan in verschillende mate voorkomen in de rest van het colon.1
Er zijn verschillende diverticulaire-gerelateerde termen die in dit overzicht zullen worden gebruikt. De aanwezigheid van diverticula in het colon in afwezigheid van openlijke ontsteking wordt diverticulose of ongecompliceerde diverticulaire ziekte (UDD) genoemd. Het kan symptomatisch of asymptomatisch zijn. De term “acute colon diverticulitis” (ACD) wordt gebruikt om een ontsteking van de diverticula te beschrijven, die al dan niet kan leiden tot complicaties (gecompliceerde ACD). Er bestaat ook chronische diverticulitis, door recidiverende diverticulitis of door de ontwikkeling van een segmentale colitis geassocieerd met de diverticula. Samenvattend, het klinisch spectrum van diverticulaire ziekte is breed.
Studies over de natuurlijke geschiedenis van de ziekte wijzen erop dat een grote meerderheid van de patiënten met diverticula (ongeveer 80%) hun leven lang asymptomatisch zal blijven. Van de 15-20% die symptomen ontwikkelt, zal ongeveer 1/4 uiteindelijk een episode van symptomatische pijnlijke diverticulaire ziekte zonder ontsteking hebben, en tot 10-25% zal een episode van ACD hebben. Ongeveer 1-2% heeft een ziekenhuisopname nodig en 0,5% een operatie. Diverticula zijn verantwoordelijk voor de meerderheid (24-42%) van episodes van lagere gastro-intestinale bloedingen.2-4
Physiopathologie en symptoomontwikkeling
Een colon diverticulum is een herniatie van mucosa en submucosa, overeenkomend met een zwak punt waar de vasa recti de tunica muscularis penetreren. De pathogenetische mechanismen van diverticulaire aandoeningen worden nog steeds slecht begrepen, maar algemeen wordt erkend dat ze waarschijnlijk verband houden met complexe interacties tussen dieet, colonmicrobiota, genetische factoren, colonmotiliteit en structuur die resulteren in de vorming van colon diverticula in de loop van de tijd.5 Zie Fig. 1. In 1971 publiceerden Painter en Burkitt hun beroemde hypothese dat diverticulaire ziekte werd veroorzaakt door overdruk in het colon als gevolg van segmentatie door onvoldoende inname van voedingsvezels. Als reactie op de verhoogde intraluminale druk kunnen outpouchings ontstaan en uitsteken op plaatsen waar zich een potentiële zwakte bevindt.6 Stasis of obstructie in het divertikel met smalle hals kan leiden tot bacteriële overgroei en lokale weefselischemie, wat uiteindelijk leidt tot perforatie.7 Sindsdien hebben talrijke observationele studies getracht het mogelijke effect van vezels op de preventie van diverticulaire ziekten aan te tonen. De meeste van hen concludeerden dat het risico van UDD omgekeerd geassocieerd was met de inname van voedingsvezels.8-10 Gebaseerd op deze bewijzen, wordt een vezelrijk dieet aanbevolen om diverticulaire aandoeningen te voorkomen in de meeste huidige richtlijnen en position papers.11-15 Deze hypothese is echter recentelijk in twijfel getrokken omdat: (1) de omgekeerde associatie van vezelinname en diverticulose in een aantal recente epidemiologische studies in twijfel is getrokken16,17 en (2) nieuwe pathogene hypothesen zoals de neuropathische en myopathische hypothese in opkomst zijn.18-22 Andere factoren die in verband zijn gebracht met een verhoogd risico op diverticulaire aandoeningen zijn lichamelijke inactiviteit, constipatie, obesitas en roken.23-27
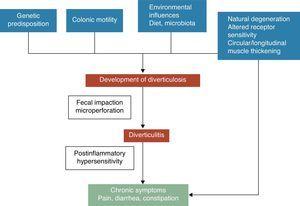
Symptoomontwikkeling bij diverticulaire ziekte is waarschijnlijk gerelateerd aan complexe interacties tussen genetische kenmerken, colonstructuur, intestinale motiliteit laaggradige ontsteking en postinflammatoire overgevoeligheid.
Het verband tussen ongecompliceerde diverticulaire ziekte (UDD) en symptomen is onzeker. Er zijn aanwijzingen dat pijnlijke diverticulaire aandoeningen verband houden met ontsteking en de effecten daarvan op de neuromusculaire functie in het colon.22-28 De aanwezigheid van een chronische, laaggradige darmontsteking zou een sensorisch-motorische disfunctie veroorzaken, die leidt tot het ontstaan en/of aanhouden van symptomen. Veranderingen in de microflora van de darm zou een van de vermoedelijke mechanismen kunnen zijn die verantwoordelijk zijn voor laaggradige ontsteking. Bacteriële overgroei, geholpen door de stasis van de feces in de diverticula, zou kunnen bijdragen tot een chronische laaggradige ontsteking die zowel de intrinsieke primaire efferente als de extrinsieke primaire afferente neuronen sensibiliseert. Deze veranderingen zouden kunnen leiden tot gladde spierhypertrofie, en verhoogde gevoeligheid voor abdominale distensie, en uiteindelijk, tot symptoomontwikkeling.3,22 Zie Fig. 1.
Zoals we hierboven vermeldden, blijven de meeste mensen met colon diverticulose asymptomatisch, maar kunnen uiteindelijk complicaties ontwikkelen zoals ACD of diverticula bloeding. In dit artikel richten we ons op ACD. De klinische manifestatie van deze gebeurtenis zal afhangen van een aantal factoren, waaronder de grootte van de perforatie, de mate van extracolonische besmetting, en het vermogen van het lichaam om deze besmetting in te dammen.29,30
Behandeling van diverticulaire ziekteBehandeling van ongecompliceerde diverticulaire ziekte (UDD)
Bij patiënten met asymptomatische UDD,2 kan een vezelrijk dieet worden aanbevolen vanwege het mogelijke profylactische voordeel bij het voorkomen van symptomatische UDD en complicaties. Er is geen bewijs dat andere geneesmiddelen nuttig zijn bij deze patiënten.
Er is meer bewijs voor het voordeel van behandeling bij symptomatische UDD. Het meest voorkomende symptoom is buikpijn, die kan verergeren door te eten en kan verminderen door te defeceren of door flatus te laten vloeien. Andere symptomen zijn misselijkheid, diarree, constipatie en een opgeblazen gevoel. Meer dan 61% van de patiënten met symptomatische UDD die geen therapeutische maatregelen nemen om herhaling van de symptomen te voorkomen, zal binnen 1 jaar symptomatisch worden, en ongeveer 4% zal complicaties ontwikkelen.31
Vijf middelen zijn voorgesteld voor behandeling (zie Fig. 2):

Behandeling van ongecompliceerde diverticulaire ziekte. Mechanisms of action.
A) Vezelrijk dieet of bulking agents
Er zijn verschillende gerandomiseerde gecontroleerde trials (RCT) en andere interventionele studies die het effect van vezels bij symptomatische UDD evalueren, maar met inconsistente resultaten.32-37 In elk geval worden vezels aanbevolen in de preventie en behandeling van symptomatische UDD, alsook in de preventie van ACD door de meeste van de huidige richtlijnen en position papers.11-15
B) Antibioticatherapie
De reden voor het gebruik van antibiotica bij symptomatische UDD is niet duidelijk vastgesteld. Recente studies suggereren dat veranderingen in de darmmicrobiota (intestinale bacteriële overgroei) zouden kunnen bijdragen aan de ontwikkeling van symptomen als gevolg van overmatige productie van darmgas door koolhydraatfermentatie. Om systematische effecten te vermijden, lijken slecht absorberende antimicrobiële stoffen die werkzaam zijn tegen darmpathogenen maar een minimaal risico van systematische toxiciteit of bijwerkingen hebben, de meest geschikte antibiotica te zijn. Rifaximin is voorgesteld.
Rifaximin
Rifaximin is een niet-systematisch rifamycine-analoog met een breed spectrum van activiteit in vitro. Rifaximin kan de metabolische activiteit van de darmflora verminderen, waardoor de fecale massa toeneemt, en kan ook de bacteriële overgroei uitroeien. Dit antibioticum heeft een hoog veiligheids- en verdraagbaarheidsprofiel.33,38 De plasmaspiegel van rifaximin is minimaal, waardoor niet-enterogene pathogenen niet worden blootgesteld aan selectieve druk en het risico van bacteriële resistentie laag is.39 Drie open en twee dubbelblinde RCT’s40-44 hebben de effectiviteit van cyclische toediening van rifaximin en vezels bij het verminderen van symptomen onderzocht in vergelijking met vezels alleen. Een systematische review en twee meta-analyses hebben deze trials geanalyseerd.44-46 Zij concludeerden dat gecombineerde behandeling effectief is in het verkrijgen van symptoomverlichting na 1 jaar bij patiënten met UDD. 35% van de patiënten die alleen met vezels werden behandeld, was asymptomatisch vergeleken met 64% in groepen met een gecombineerde behandeling. Het aantal dat nodig was om te behandelen was drie voor rifaximin vs placebo om de symptomen te verlichten en negen om complicaties te voorkomen. Samenvattend, de beste resultaten zijn verkregen met een combinatie van oplosbare vezels, zoals glucomannan, en rifaximin 1 week per maand.
C) Probiotica
Probiotica zijn levende micro-organismen die de commensale darmflora kunnen herstellen die mogelijk is veranderd bij diverticulaire aandoeningen als gevolg van stasis en verminderde colontransittijd.47 Helaas zijn er weinig gegevens beschikbaar over het gebruik ervan bij symptomatische UDD en de meeste studies zijn klein en ongecontroleerd. De meeste studies tonen verbetering van de symptomen.48-50
Probiotica zijn ook bestudeerd in combinatie met 5-aminosalicylaat (5-ASA). Tursi en collega’s hebben drie RCT’s uitgevoerd waarin 5-ASA alleen, probiotica alleen of combinatietherapie werden vergeleken.51-53 Zowel 5-ASA als probiotica bleken effectief te zijn voor de preventie van symptomatische UDD, maar de combinatie was beter. Een recente double-bind RCT gepubliceerd door dezelfde wetenschappelijke groep concludeerde dat zowel cyclisch mesalazine als Lactobacillus casei subsp DG, vooral in combinatie, beter lijken te zijn dan placebo voor het behouden van remissie van symptomatische UDD.54 Maar, samenvattend, de slechte studie-opzetten en de kleine omvang ervan laten geen definitieve conclusies toe.
D) 5-ASA: mesalazine
Mesalazine heeft ontstekingsremmende en antioxidant effecten. In 2010 publiceerden Gatta et al.,55 een Cochrane systematische review die de rol van 5-ASA bij patiënten met diverticulaire ziekte evalueerde. De auteurs concludeerden dat 5-ASA effectief kan zijn bij de behandeling van deze ziekte en dat dagelijkse toediening van mesalazine beter was dan cyclische toediening om recidief te voorkomen. Goed opgezette RCT’s van hoge kwaliteit zijn nodig om hun waarnemingen te bevestigen. De eerste placebogecontroleerde dubbelblinde studie vond mesalazine effectief in het verlichten van de pijn bij patiënten met acute UDD.56 Ook zijn er twee interessante RCT’s die een voordeel aantoonden voor mesalazine ten opzichte van rifaximin wat betreft het voorkomen van symptomatisch recidief en een vergelijkbaar succes in het behouden van remissie op lange termijn vergeleken met het probioticum Lactobacillus casei.53,57
E) Anticholinerge/antispasmodische middelen
De hipermotiliteit van het colon bij diverticulose suggereert dat antispasmodische middelen zoals dicyclomine en hyoscyamine de symptomen zouden kunnen verbeteren door de spiersamentrekking te verminderen. Maar er zijn geen RCT’s die dit voordeel bevestigen.
F) Vermijd behandeling met NSAID’s
Verschillende gecontroleerde studies hebben aangetoond dat NSAID’s een risicofactor zijn voor de ontwikkeling van symptomen, ACD, perforatie en bloedingen.7,58-60 NSAID-gebruikers hebben meer risico om symptomatische diverticulaire ziekten te ontwikkelen dan niet-gebruikers (RR: 1,5, CI 95%: 1,1-2,1).58 En bij patiënten met gecompliceerde diverticulaire ziekten was er een groter gebruik van NSAID’s in vergelijking met controles zonder ziekte. Er werd verondersteld dat dit verhoogde risico te wijten was aan slijmvliesbeschadiging resulterend in een verminderde barrièrefunctie van het colonslijmvlies waardoor translocatie van bacteriën, die ontsteking uitlokken, mogelijk werd.
G) Vitamine D-niveaus
Het lijkt erop dat de incidentie van ACD geassocieerd is met geografische en seizoensgebonden variatie. Maguire et al. voerden daarom twee interessante observationele studies uit die aantoonden dat lagere niveaus van vitamine D en lage blootstelling aan UV-licht (UV-blootstelling bepaalt vitamine D-status) geassocieerd zijn met een significant hoger risico op ACD. Meer studies van hoge kwaliteit zijn nodig alvorens een aanbeveling te doen.61,62
Behandeling van acute colon diverticulitis (ACD)
Hoewel de meeste mensen met diverticulose asymptomatisch blijven, wordt geschat dat ongeveer 10-25% van hen een episode van linker ACD zal ontwikkelen.63 Over het algemeen is de klinische diagnose niet voldoende nauwkeurig en zijn radiologische technieken geïndiceerd. Bij patiënten met milde symptomen (de meeste) en zonder tekenen van gecompliceerde ACD, kan de combinatie van pijn in de linker onderbuik, de afwezigheid van braken en een C reactief eiwit >50mg/l, voldoende zijn voor de diagnose.64,65 Indien beeldvorming geïndiceerd is, kan waarschijnlijk een conditionele strategie met echografie als eerstelijnstechniek en gevolgd door computer tomografie (CT), indien echografie geen uitsluitsel geeft of twijfelachtig is, de meest effectieve aanpak zijn. Het aantal CT-onderzoeken kan met 50% worden verminderd. In 1978 stelden Hinchey et al. een classificatie van ACD voor, die later werd gewijzigd.66,67 Er worden vijf stadia van ACD onderscheiden; stadium 0, klinisch milde diverticulitis, stadium I (a: pericolische ontsteking en b: abces
cm in de nabijheid van de primaire ontsteking), stadium II, intraabdominaal, bekken- of retroperitoneaal abces of abces op afstand van de primaire ontsteking, stadium III, gegeneraliseerde purulente peritonitis en stadium IV, fecale peritonitis. Zie fig. 3.

Algoritme voor het beheer van acute colon diverticulitis.
Behandeling van ongecompliceerde ACD (Hinchey stadium 0 of Ia)
De meerderheid van ongecompliceerde ACD kan veilig conservatief worden behandeld met een succespercentage tussen 70% en 100%.14 Poliklinische behandeling kan een belangrijke kostenbesparing voor de gezondheidssystemen mogelijk maken. In gevallen van ongecompliceerde ACD zijn de criteria voor opname in het ziekenhuis: aanzienlijke ontsteking (inclusief de aanwezigheid van koorts of peritonitis), intolerantie voor orale vloeistoffen, leeftijd van meer dan 80-85 jaar, immunosuppressie of ernstige comorbiditeiten. In de meeste gevallen zal een kort verblijf in het ziekenhuis voldoende zijn. Er is geen bewijs dat dieetbeperkingen de behandelingsresultaten beïnvloeden, hoewel de meeste artsen gewoonlijk een helder vloeibaar dieet aanbevelen.
Een van de grootste recente veranderingen in het beheer van ongecompliceerde ACD is het afnemend gebruik van antibiotica. In een recent Cochrane-onderzoek, dat slechts een kwalitatieve benadering (zonder meta-analyse) had, werd geconcludeerd dat de beste beschikbare gegevens het routinematige gebruik ervan niet ondersteunen.68 Antibiotica versnellen het herstel niet en voorkomen evenmin complicaties of een recidief. Daarom is het gebruik van antibiotica in dit geval twijfelachtig. Waarschijnlijk zouden zij geschikt zijn bij patiënten met tekenen van gegeneraliseerde infectie, tekenen van septikemie of bacterikemie en bij immuungecompromitteerde patiënten. Aanbevolen schema’s zijn gebaseerd op klinische consensus. Er kunnen verschillende antibiotica worden gebruikt, variërend van ampiciline tot cefalosporines van de derde generatie, zolang het werkzaam is tegen grampositieve, gramnegatieve en anaerobe bacteriën. De combinatie van ciprofloxacine en metronidazol is waarschijnlijk de meest voorgeschreven orale behandeling. Als deze combinatie slecht wordt verdragen, kan ampiciline-sulfabactam een goede keuze zijn. Anderzijds hebben recente gegevens aangetoond dat er geen voordelen zijn van intraveneuze boven orale antibiotica en van intraveneuze behandeling van 4 dagen boven 7 dagen behandeling.69-71 Gewoonlijk wordt klinische verbetering waargenomen binnen 3-4 dagen na de behandeling. Ten slotte wordt ziekenhuisopname met intraveneus antibioticum aanbevolen wanneer de patiënt niet in staat is om oraal voedsel in te nemen, door ernstige comorbiditeit wordt getroffen of niet verbetert met ambulante behandeling.
Behandeling van gecompliceerde ACD (Hinchey stadium Ib tot IV)ACD Hinchey Ib of II: abces
Bijna 15% van de patiënten met ACD zal een abces ontwikkelen.67 Er is geen bewijs van hoge kwaliteit over de meest optimale behandeling van ACD met abcesvorming. Ziekenhuisopname is geïndiceerd. De grootte is een belangrijke bepalende factor voor een succesvolle behandeling. Bij kleinere abcessen (
cm) is conservatieve behandeling met breedspectrum antibiotica aan te bevelen. Deze zal tot 70% succes hebben.72 Wanneer conservatieve behandeling faalt of bij grotere abcessen, moet percutane drainage worden uitgevoerd. Dit is succesvol tot 80%.73 Chirurgie is een reddingsbehandeling wanneer de eerder genoemde behandelingen falen.ACD Hinchey III of IV: purulente of fecale peritonitis
Peritonitis is de ernstigste complicatie, met een mortaliteit van 14%. Hoewel er geen bewijs is, wordt een vroege operatie beschouwd als standaardtherapie voor deze patiënten. De keuze van de operatie wordt beïnvloed door de toestand van de patiënt, de operatieve bevindingen en de ervaring van de chirurg. Bij ernstig zieke patiënten met hemodynamische instabiliteit wordt de Hartmann-operatie aanbevolen. Bij hemodynamisch stabiele patiënten moet echter de voorkeur worden gegeven aan primaire anastomose met of zonder proximale fecale diversie.14,74
Traditioneel bevelen de internationale richtlijnen endoscopie aan na een episode van ACD om colorectale kanker uit te sluiten. Deze aanbeveling is alleen gebaseerd op meningen van deskundigen. Recente retrospectieve studies en een systematische review75-80 tonen aan dat de kans op kanker bij deze patiënten eerder laag is. Op basis van deze recente gegevens zou de meest doeltreffende strategie erin kunnen bestaan alleen patiënten met aanhoudende symptomen of patiënten met verdachte CT-bevindingen door te verwijzen voor een colonoscopie. Maar er zijn meer studies nodig voor een duidelijke aanbeveling.
Behandeling na een episode van ACDPreventie van recidiverende ACD
Na een episode van ACD zal ongeveer een derde een tweede ACD krijgen, en na een tweede episode zal nog eens een derde een nieuwe aanval krijgen.73,74 Maar het bewijsmateriaal om de optimale behandeling te bepalen na een ACD episode om een nieuwe episode te voorkomen is schaars.
A) Vezelrijk dieet
Nadat de acute episode is verdwenen, wordt een vezelrijk dieet algemeen aanbevolen om recidieven te verminderen. Maar RCT’s over vezelrijke diëten bij patiënten met ACD hebben inconsistente resultaten opgeleverd. Een recent gepubliceerde systematische review van vezelrijke voeding kon geen enkele studie bevatten die de rol van vezels in de preventie van recidiverende ACD onderzocht.26,81 Sommige voedingsmiddelen (zaden, popcorn en noten) worden klassiek vermeden omdat ze theoretisch het divertikel binnendringen, blokkeren of irriteren. Maar Strate et al. vonden in hun grote, prospectieve studie geen associatie met een verhoogd risico op ACD. Daarom moet het uitsluiten van deze voedingsmiddelen uit het dieet niet worden aanbevolen.82 Ook gewichtsvermindering en stoppen met roken kunnen een gunstige invloed hebben op de preventie van ACD.9,83
B) Antibiotica
Er zijn drie recente systematische reviews die de rol van cyclisch rifaximin bij het voorkomen van een recidief van ACD hebben beoordeeld, maar die geen duidelijk voordeel aantoonden.46,84,85 Vanuit pathofysiologisch oogpunt zou een plausibele verklaring voor de ineffectiviteit van rifaximin bij het voorkomen van recidieven kunnen zijn dat een cyclische behandeling de colonale bacteriepopulatie mogelijk niet de hele maand onder controle houdt, omdat de colonale bacteriepopulatie zich binnen 7-14 dagen na het beëindigen van rifaximin herstelt. Een recente Spaanse open RCT heeft echter aangetoond dat cyclisch rifaximin de symptomen kan verbeteren en perioden van remissie na ACD kan handhaven.86 Recidieven traden op bij 10,4% van de patiënten die rifaximin plus vezels kregen versus 19,3% van de patiënten die alleen vezels kregen. Bovendien hadden patiënten bij wie de diagnose voor het eerst werd gesteld sinds ≥1 jaar een hoger risico op exacerbatie (OR 3,34, 95% CI: 0,01-12,18). Maar verdere studies zijn nodig omdat op dit moment geen aanbevelingen kunnen worden gedaan. Er is geen bewijs om het gebruik van andere antibiotica in deze setting te ondersteunen.
C) Probiotica
Enkele open-label studies hebben de rol van probiotica bij het voorkomen van recidief van ACD onderzocht. Giaccari et al., meer dan 20 jaar geleden, evalueerden de rol van Lactobacillus sp. na rifaximin bij 79 patiënten met post diverticulitis colon stenosis. 88% van de patiënten bleef asymptomatisch gedurende een periode van 12 maanden.87 Deze observationele studie was de eerste die een mogelijke rol van probiotica in deze setting suggereerde. Een recenter onderzoek evalueerde een gecombineerde behandeling; balsalazide en VSL#3 (een probioticamengsel van acht soorten). Na 12 maanden was 73% van de deelnemers aan de combinatietherapie asymptomatisch, vergeleken met 53% van de deelnemers aan de probiotica monotherapie (p>0,05).52 Samenvattend lijken probiotica effectief te zijn in het voorkomen van een recidief van ACD, maar goed opgezette studies ontbreken.
D) 5-ASA
Er zijn verschillende dubbelblinde en open RCT’s geweest die de rol van mesalazine bij het voorkomen van een recidief van ACD hebben onderzocht. Helaas hebben de meeste geen voordeel van mesalazine boven placebo gevonden in het voorkomen van recidief.88-90 Raskin et al. hebben onlangs twee interessante en identieke fase 3 dubbelblinde placebo RCT’s gepubliceerd (PREVENT1 en PREVENT2) die ook laten zien dat mesalazine niet superieur is aan placebo in het voorkomen van recidief ACD.91 Ook de gecombineerde behandeling, 5-ASA plus rifaximin, is in verschillende studies geëvalueerd. Trivedi en Das evalueerden de gegevens van vijf RCT’s en één open-label studie, waaraan in totaal meer dan 600 patiënten deelnamen, en concludeerden dat de combinatie superieur lijkt te zijn aan rifaximin alleen voor het voorkomen van recidiverende ACD.92
E) Chirurgie
Tot een paar jaar geleden werd electieve chirurgie aanbevolen na twee aanvallen van ongecompliceerde ACD of één aanval van gecompliceerde ACD om de morbiditeit en mortaliteit door recidief te verminderen. Maar electieve chirurgie brengt ook een verhoogd risico op morbiditeit met zich mee.93 Daarom is het belangrijk om morbiditeit en mortaliteit als gevolg van chirurgie af te wegen tegen het risico van gecompliceerde recidieven en de ernst van de symptomen.
Recente gegevens tonen aan dat de natuurlijke geschiedenis van ACD veel goedaardiger is dan in het verleden werd gedacht.73,94 Het lange termijn risico van recidief is lager dan vroeger werd aangenomen, en de lange termijn risico’s van latere spoedoperaties (3-7%), overlijden (95 toonden aan dat 16% van de gevallen met eerste ACD met spoed werden geopereerd vergeleken met slechts een 6% bij recidief gevallen, en dat de 30-dagen mortaliteit voor de eerste episode ook hoger was vergeleken met recidief gevallen (3% vs. 0%). De meerderheid van de patiënten die zich presenteren met gecompliceerde ACD heeft geen voorgeschiedenis van de ziekte.96 Er wordt ook voorgesteld dat recidiverende ACD kan beschermen tegen perforatie, mogelijk door adhesievorming veroorzaakt door ontsteking.95 Daarom vermindert een beleid van electieve chirurgie na ACD de waarschijnlijkheid van verdere chirurgie niet (tot 3%) en beschermt niet volledig tegen recidief. Aan de andere kant hebben verbeterde diagnostiek en behandelingsmodaliteiten de morbi-mortaliteit van gecompliceerde ACD verminderd. Omwille van deze nieuwe gegevens beveelt de American Society of Colon and Rectum Surgeons in hun meest recente richtlijn aan dat electieve sigmoïd resectie na herstel van ACD van geval tot geval moet worden bekeken14 en dat het aantal eerdere episodes geen goede indicator is voor de selectie van kandidaten voor electieve chirurgie. Artsen moeten rekening houden met de medische toestand en de leeftijd van de patiënt, de frequentie en de ernst van de aanval(en) en de aanwezigheid van persisterende symptomen na de acute episode.14
Het is zeer moeilijk te voorspellen welke gevallen van ACD zullen hervallen. De ernst van de eerste episode van ACD met CT-gradering lijkt een voorspeller te zijn van een ongunstige natuurlijke geschiedenis. Linkszijdige ACD, >5 cm van het colon betrokken en een retroperitoneaal abces waren voorspellers van recidief en moeten in aanmerking worden genomen.97 Er is geen consensus over de vraag of jonge leeftijd (82 Volgens de huidige gegevens mag leeftijd niet worden beschouwd als een indicatie voor electieve chirurgie, aangezien deze niet lijkt samen te hangen met een ernstig beloop van de ziekte na een medisch behandelde ACD. Maar, rekening houdend met het feit dat er een verhoogde incidentie is van ACD bij jongere patiënten, zijn verdere studies nodig om deze specifieke kwestie op te helderen.
Speciale gevallen zijn de immuungecompromitteerde personen. Cohortstudies geven aan dat deze patiënten een hoog risico hadden op gecompliceerde recidiverende ACD (een 5-voudig hoger risico op perforatie), en een hoog risico op spoedoperaties.98 Daarom kan een lagere drempel voor electieve chirurgie in hun voordeel zijn.14 Maar Biondo et al. laten in hun recente studie zien dat immuungecompromitteerde patiënten een significant hoger sterftecijfer hadden, maar alleen bij de eerste episode. Daarom is de controverse aanwezig.99
Behandeling van sequelaeA) Fistel
Een fistel ontstaat wanneer een diverticulair flegma of abces scheurt in een aangrenzend orgaan. Een fistel komt voor bij minder dan 5% van de patiënten met ACD. De meest frequente zijn colovesicale en colovaginale fistels. Vermoedelijk kan bij de meeste patiënten een éénfasige operatieve resectie met sluiting van de fistel en primaire anastomose worden uitgevoerd. Andere fistels zoals coloenterische of coluteriene zijn zeldzaam.100,101
B) Obstructie
Recurrente episodes van ACD, die subklinisch kunnen zijn, kunnen chronische vernauwing van het colon veroorzaken zonder voortdurende ontsteking. Een hooggradige of volledige obstructie kan optreden. Alvorens de obstructie te behandelen, moet een maligne etiologie worden uitgesloten. Wanneer een neoplasma voldoende is uitgesloten en er geen ACD is, kunnen endoscopische dilatatie of tijdelijke decompressie met metalen stent therapeutische opties zijn.102 Later kan een daaropvolgende eenfasige resectie zonder omleiding worden gerealiseerd.
Behandeling van segmentale colitis geassocieerd met diverticulose
Het wordt gedefinieerd als een chronische ontsteking van interdiverticulaire mucosa van een colonsegment betrekken. Het rectum en het rechter colon worden gespaard. Het is een duidelijke klinische en pathologische aandoening geworden en gaat vaak gepaard met bloederige ontlasting. De pathogenese is onbekend. Het spectrum van histologische veranderingen varieert van milde niet-specifieke ontsteking tot inflammatoire darmziekte-achtige veranderingen. Daardoor is de differentiële diagnose vaak moeilijk. De meeste patiënten herstellen volledig in een paar weken of maanden. Sommigen worden aanvankelijk behandeld met oraal 5-ASA, maar waarschijnlijk zijn deze middelen niet nodig omdat de meeste gevallen spontaan oplosten.103
Conclusies
Bij symptomatische UDD is het doel van de behandeling complicaties te voorkomen en de symptomen te verminderen. Volgens de huidige gegevens lijken vezels plus cyclisch rifaximin of mesalazine plus probiotica de meest effectieve therapieën te zijn. Bij ACD lijken antibiotica de steunpilaar van de behandeling te blijven en wordt ambulante behandeling beschouwd als de optimale aanpak bij de overgrote meerderheid van de patiënten met ongecompliceerde ACD. Bij gecompliceerde ACD zijn intramurale behandeling en intraveneuze antibiotica echter noodzakelijk. Momenteel is de rol van spoedoperaties aan het veranderen. De meeste diverticulitis-geassocieerde abcessen kunnen worden behandeld met intraveneuze antibiotica en/of percutane drainage en een spoedoperatie zal alleen nog als standaardbehandeling worden beschouwd bij patiënten met peritonitis. Ten slotte moet electieve chirurgie na herstel van ACD van geval tot geval worden bekeken.
Bijdragen van de auteurs
Gargallo CJ, Sopeña F en Lanas A hebben in gelijke mate bijgedragen aan het ontwerp, de redactie en het reviewen van dit artikel.
Belangenconflict
Dr. Carla J. Gargallo en Dr. Federico Sopeña melden geen belangenconflict. Dr. Angel Lanas is adviseur geweest van AlfaWasserman.
