Om medicijnmoleculen in de hersenen te krijgen moet de verdedigingslinie tussen bloed en hersenen worden doorbroken. Anthony King onderzoekt hoe chemici infiltreren in het fort van de hersenen
Ordinaire activiteiten zoals sporten of eten kunnen onze bloedsamenstelling vrij drastisch veranderen. Het kaliumgehalte in het bloed kan bijvoorbeeld toenemen, en er kunnen belangrijke verschuivingen optreden in het gehalte aan vetten en aminozuren. Metabolieten die giftig zijn voor zenuwcellen kunnen zelfs in de bloedbaan terechtkomen.
De bloed-hersenbarrière verhindert, gelukkig, dat flotsam of jetsam in ons bloed in onze hersenen terechtkomt. Dit is van cruciaal belang omdat de neuronsignalering in de hersenen berust op elektrische signalen en fijne chemische signalen, die een nauwkeurig gereguleerde micro-omgeving vereisen, en deze kan gemakkelijk worden verstoord door moleculen die vanuit het bloed binnenkomen.
‘Je wilt niet dat je communicatiecentrum wordt verstoord door dingen die in de maag, darmen of andere delen van het lichaam gebeuren. Je wilt dat het stabiel is en perfect werkt, of je nu slaapt of wordt achtervolgd door een tijger,’ legt Lester Drewes van de Universiteit van Minnesota in Duluth, VS, uit. De bloed-hersenbarrière, of BBB, bestaat uit de endotheelcellen die de bloedvaten in de hersenen bekleden. Deze vestingcellen zijn zeer dicht op elkaar geplakt en, in tegenstelling tot andere organen en weefsels, zijn er geen kieren tussen hen voor door bloed overgedragen materialen om in hersenweefsel te lekken.

Bron: © HAMISH KIDD
De bloed-hersen-barrière beschermt meer dan 400 mijl van haarvaten en bloedvaten in de hersenen
Deze verdediging is een echte hoofdpijn voor de behandeling van hersentumoren en andere neurologische aandoeningen. Geneesmiddelen, die door de BBB als vreemde moleculen worden behandeld, kunnen niet passeren. In feite vertoont meer dan 95 procent van de geneesmiddelen geen nuttige activiteit in de hersenen en veel geneesmiddelen dringen slecht door de BBB heen. Een groot deel van de grote moleculegeneesmiddelen passeert niet, waaronder alle producten van de biotechnologie: recombinante proteïnen, monoklonale antilichamen en geneesmiddelen met RNA-interferentie.
William Pardridge, directeur van het Blood-Brain Barrier Research Laboratory van de University of California Los Angeles, VS, is van mening dat de geneesmiddelenontwikkeling voor de ziekte van Alzheimer en andere hersenaandoeningen te lijden heeft gehad onder het feit dat de nadruk lag op de ontdekking van geneesmiddelen voor het centrale zenuwstelsel, terwijl de ogen werden gesloten voor de toediening van geneesmiddelen. Hij zegt dat geen enkel groot farmaceutisch bedrijf ter wereld momenteel een BBB-geneesmiddelenprogramma heeft.
Gladde klanten
Een vroege strategie om de barrière te passeren bestond erin geneesmiddelen beter oplosbaar te maken in lipiden; hierdoor konden zij doordringen in de lipidenminnende endotheelcellen in de hersenen. De meeste drugs, zoals alcohol, cocaïne en heroïne, zijn lipofiel. Maar er is een keerzijde: “Als je iets lipofiel maakt, dringt het door in elk orgaan en elke cel van het lichaam en moet je dus grote hoeveelheden gebruiken. Als het een slechte bijwerking kan hebben op een ander orgaan of weefsel, zal dat gebeuren,’ zegt Drewes.
Sommige kleine geneesmiddelen – zoals L-DOPA dat wordt gebruikt voor de behandeling van Parkinson – kunnen worden vervoerd via natuurlijke ‘nutriëntentransportsystemen’, maar deze aanpak heeft complicaties bij het vinden van het juiste doseringsregime, omdat de transporters van patiënten verschillende efficiënties hebben. Ook kunnen in vet oplosbare geneesmiddelen weliswaar in het membraan van de hersenendotheelcellen terechtkomen, maar er net zo snel weer worden uitgegooid door efflux-transporters.
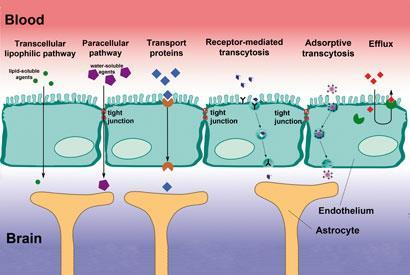
Bron: © ADAPTED FROM ARMIN K?BELBECK
Er bestaan verschillende mechanismen voor vitale moleculen om de barrière te passeren, sommige kunnen worden benut door geneesmiddelen
‘De biologie is echt tegen het afleveren van geneesmiddelen aan de hersenen, dus zijn er slimme strategieën nodig,’ zegt Joan Abbott, een neurowetenschapper aan het King’s College in Londen, Verenigd Koninkrijk. In het verleden hebben grote medicijnfabrikanten de zaken vereenvoudigd door zich te beperken tot kleine moleculen met de juiste chemie en door de efflux transporters te vermijden. Een belangrijk recent inzicht is dat een grotere lipide-oplosbaarheid niet noodzakelijkerwijs beter is; voor de meeste geneesmiddelen is de ‘vrije ongebonden’ concentratie in de hersenen van belang, terwijl lipofiele geneesmiddelen de neiging hebben zich vast te hechten aan andere structuren in de hersenen, waaronder lipidemembranen. ‘Chemici van geneesmiddelenbedrijven nemen dit nu mee’, voegt Abbott toe.
Maar tegenwoordig beseffen bedrijven dat ze veel intelligentere geneesmiddelen nodig hebben om ze specifieker te maken met minder bijwerkingen. Daarom proberen ze nieuwe chemische stoffen, nieuwe afleveringsmiddelen en zelfs technieken om de BBB kortstondig te openen en weer te sluiten nadat een geneesmiddel is binnengedrongen, te onderzoeken’, zegt Abbott.
Tijdelijke portalen
Tumoren die in de hersenen beginnen behoren tot de meest agressieve en dodelijke kankers, maar de behandelingsmogelijkheden worden beperkt door de BBB. Afgelopen zomer meldden onderzoekers in Taiwan dat ze erin geslaagd waren de barrière te verstoren met behulp van gericht ultrageluid (zie Chemistry World, september 2010, blz. 24). Onder leiding van Kuo-Chen Wei van de Chang Gung University injecteerde de groep magnetische nanodeeltjes, gecoat met een chemotherapeutisch geneesmiddel, in ratten. Ze gebruikten ultrageluid om een klein gebied van de BBB te openen en een magnetisch veld om de deeltjes naar een precieze plaats in de hersenen te leiden.1
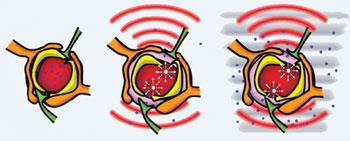
Bron: © PROCEEDINGS OF THE NATIONAL ACADEMY OF SCIENCES, USA
Ultrasound kan de barrière verstoren, waardoor magnetische deeltjes kunnen worden doorgeleid
Ultrasound zou ook kunnen helpen bij aandoeningen als Alzheimer en Parkinson, zegt Kullervo Hynynen van de University of Toronto Medical School, Canada, die vergelijkbaar werk heeft gedaan met ultrasound en microbubbels. Het exacte fysische en biologische mechanisme van ultrageluid is niet bekend, wijst hij erop. We weten dat de bellen uitzetten en samentrekken met de ultrageluidsgolf, en enkele snelle microscopie-experimenten hebben aangetoond dat de kleine bloedvaten – althans in vitro – uitzetten en samentrekken met de bel. De endotheelcellen worden dus uitgerekt.
Elektronenmicroscopie heeft dit idee van fysieke uitrekking van de barrièrecellen ondersteund, hoewel er ook enig actief vacuole-transport door de endotheelcellen wordt geïnduceerd, merkt Hynynen op. Het potentiële risico van alle methoden om de BBB te verstoren is dat je niet op je hoede bent. Moleculen zullen de hersenen binnendringen tijdens de verstoring, maar dit risico is klein omdat slechts een afgebakend deel van de hersenen wordt blootgesteld. De moeilijkheden met ultrageluid hebben te maken met het gebrek aan kennis over het mechanisme waardoor het werkt, samen met factoren in verband met veiligheid, werkzaamheid en tijdschaal (zoals hoe lang de barrière open is).
Bron: © BEN BRAHIM MOHAMMED
Endotheelcellen wikkelen zich strak om bloedvaten om
Een andere verstorende aanpak is het injecteren van een hyperosmotische oplossing (een oplossing met een hogere oplosmiddelconcentratie dan de omringende cellen) in de halsslagaders om de BBB voor een tijd te openen. Deze methode wordt al enkele jaren bepleit door Edward Neuwelt van de Oregon Health and Science University in Portland (VS). De vloeistof die door de bloedvaten stroomt is hyperosmotisch en onttrekt zo water uit de endotheelcellen, waardoor deze krimpen”, legt Drewes uit. Hierdoor worden de tight junctions uit elkaar getrokken, waardoor kloven en ruimtes ontstaan. Als je een antitumormedicijn toedient aan de bloedstroom, kan het zich verspreiden in de hersenen en in de tumor. De cellen zwellen geleidelijk weer op tot hun gebruikelijke grootte, dus het effect is van voorbijgaande aard.
Kankers die in de hersenen ontstaan zijn relatief zeldzaam; 10 keer zoveel mensen krijgen hersentumoren van kankers die elders in het lichaam beginnen. De BBB belemmert moderne kankertherapieën die elders in het lichaam werken. Amerikaanse onderzoekers hebben onlangs het veld echter een duwtje in de rug gegeven door erectiestoornissen veroorzakende geneesmiddelen te gebruiken. Julia Ljubimova van het Cedars-Sinai Medical Centre in Los Angeles en haar collega’s ontdekten dat Viagra (sildenafil) en
Levitra (vardenafil), die een enzym genaamd fosfodiësterase 5 (PDE5) remmen, de doorlaatbaarheid van de bloed-hersenbarrière verhogen. Met behulp van een muismodel toonden zij aan dat deze geneesmiddelen de hoeveelheid Herceptin, een groot monoklonaal antilichaam dat wordt gebruikt voor de behandeling van long- en borstkanker, kunnen verhogen door de BBB te passeren en het anti-tumoreffect in de hersenen te vergroten.2
Piggy-backing op de BBB
Beverly Davidson, een neuroloog aan de Universiteit van Iowa, VS, heeft gezocht naar een therapie voor kinderen die lijden aan lysosomale opslagziekte, veroorzaakt door de afwezigheid van een bepaald hersenenzym . We weten dat we het enzym niet eenvoudigweg in het bloed kunnen brengen en het zo in de hersenen kunnen krijgen, dus proberen we methoden te bedenken om dit probleem op te lossen”, legt zij uit. Haar groep nam barrière-endotheelcellen en bouwde ze om het ontbrekende enzym te produceren en het in de hersenen zelf af te scheiden.3 ‘In wezen veranderen we de BBB in onze vriend in plaats van onze vijand.’
Het recombinant-DNA dat het enzym produceert, werd in de endotheelcellen gebracht met behulp van een virale vector die de onderzoekers hadden aangepast om zich te nestelen in de zieke hersenendotheelcellen. Davidson hoopt dat het nieuwe genetische materiaal vele jaren in de endotheelcellen zal blijven. We hebben geen bewijs dat deze cellen zich delen, tenminste niet bij knaagdieren”, legt ze uit, zodat een enkele gentherapieronde tientallen jaren zou kunnen duren. De behandeling reconstitueerde enzymactiviteit in de hele hersenen van een muismodel; de volgende stap is om naar een groot diermodel van de ziekte te gaan.
Het Canadese bedrijf AngioChem heeft een andere manier ontwikkeld om therapieën over de barrière te smokkelen – door gebruik te maken van de eigen transportreceptoren. Deze receptoren, zoals het lipoproteïne receptor gerelateerd eiwit (LRP-1), laten normaal gesproken essentiële stoffen zoals glucose, insuline en groeihormonen de hersenen binnenkomen. Drewes: “Ze zien wat het eerste succes lijkt te zijn bij het afleveren van iets dat een tumor aanvalt. ‘Daar is enige opwinding over en ze proberen het te ontwikkelen tot een meer algemeen medicijnafgiftesysteem.’
Delivery vehicles and Trojan horses
Een ander gebied van echte groei is dat van kunstmatige constructen, of gemanipuleerde delivery vehicles, zegt Abbott: “In de komende tien jaar verwacht ik daar veel van. Nanodeeltjes en verschillende polymeren kunnen zo worden geconstrueerd dat ze de juiste eigenschappen hebben om medicijnen te binden, maar ook om receptoren op de hersenendotheelcellen te herkennen, zodat ze door de barrière worden opgenomen. Een voordeel van polymeren is dat je ze chemisch kunt tunen, merkt Martin Garnett van het Children’s Brain Tumour Research Centre aan de Universiteit van Nottingham in het VK op, die is begonnen met een aantal werkzaamheden aan polymeer nanodeeltjes.
Ljubimova gelooft dat nanogeneeskunde een grote sprong voorwaarts zal betekenen voor de behandeling van kanker en de kwaliteit van leven voor patiënten zal verbeteren door de toxiciteit van behandelingen te verminderen. ‘Er zijn veel dingen in klinische proeven, die grote winst voorspellen “over vijf tot tien jaar”‘, zegt ze. Abbott is echter voorzichtig met dergelijke geneesmiddelen. De moeilijkheid is dezelfde als met transporters in de BBB. Berekenen hoeveel van een geneesmiddel in de hersenen terechtkomt via afleveringsmiddelen is vrij moeilijk. Het meeste bewijs suggereert dat de hoeveelheid die het juiste doelwit bereikt vrij klein is, dus je moet voor echt actieve middelen gaan.

Bron: © HAMISH KIDD
Een moleculair Trojaans paard kan geneesmiddelen zoals GDNF over de barrière smokkelen
De methode van het Trojaanse paard, waarbij therapeutische middelen worden gekoppeld aan moleculen die normaal gesproken de barrière passeren, wordt door Pardridge bepleit. Hij heeft glial-derived neurotrophic factor (GDNF) opnieuw ontworpen als een moleculair Trojaans paard. GDNF is een krachtig neurotrofine dat beschadigde zenuwen kan doen herleven in diermodellen van de ziekte van Parkinson; het is ook een potentiële therapie voor beroerte en drugsverslaving, maar het passeert de BBB niet.
Met behulp van geïmplanteerde medicijnreservoirs en ventriculaire katheters – beide invasieve procedures – ontdekten onderzoekers dat het GDNF dat zij toedienden biologisch actief was, maar geen klinische werkzaamheid had. Het probleem was de verdeling; de katheters moesten zeer precies worden geplaatst, en dit werd niet in alle klinische proeven bereikt. Pardridge’s Trojan is een monoklonaal antilichaam tegen de menselijke insulinereceptor, dat GDNF kan afgeven via de BBB.4 In proeven met resusapen heeft hij geen bijwerkingen gezien in verband met de toediening van grote doses van het antilichaam-GDNF fusie-eiwit.
Het lab verlaten
Abbott suggereert dat een van de redenen waarom de vooruitgang op het gebied van BBB-geneesmiddeltoediening traag verloopt, een gebrek aan financiering en interesse vanuit de industrie is. Ze legt uit dat de grote farmaceutische bedrijven zich grotendeels hebben teruggetrokken uit aspecten van de hersenchemie en de toediening van medicijnen, omdat ze veel geld hebben gestoken in programma’s die niet productief bleken te zijn. Ze zijn nu voorzichtiger, pessimistischer, of richten zich op gebieden met meer kans op succes. Sommige bedrijven vinden misschien zelfs dat ze niet bevoegd zijn om hersendoelen na te streven waar de BBB een uitdaging vormt. De complexe chemie ervan maakt voorspelbaarheid moeilijker.
Bron: © JULIA LJUBINOV
Tumoren in de hersenen vormen een bijzonder probleem, omdat de meeste reguliere kankermedicijnen de barrière niet kunnen passeren
Er zijn echter positieve tekenen. In vitro celkweekmodellen van de barrière – nodig voor tests van de permeabiliteit van geneesmiddelen – zijn de laatste jaren verbeterd. Beeldvormingstechnieken zoals positronemissietomografie (PET) en magnetische resonantiebeeldvorming (MRI) helpen te laten zien wat de BBB doet en welke geneesmiddelen in voldoende concentratie bij de juiste doelen terechtkomen.
Dit is van cruciaal belang, omdat onderzoekers zich zijn gaan realiseren dat de barrière geen statische verdedigingsstructuur is. Het is een actieve, gereguleerde en regulerende interface; het is veranderd op en rond de plaats van verwonding na een beroerte, bijvoorbeeld. Volgens Neuwelt worden hersentumoren, epilepsie, de ziekte van Alzheimer en de ziekte van Parkinson alle geassocieerd met “verstoringen in de normale BBB die bijdragen tot hun pathologie. “5
Informatie over de status van de barrière bij een bepaalde patiënt kan nodig zijn om geschikte therapieën te bedenken en te verfijnen. In toenemende mate wordt erkend dat je, bijvoorbeeld bij posttraumatische stressletsels, moet weten wat de barrière doet om je behandeling aan te passen, zegt Abbott. Het kan zijn dat je de behandeling over een periode van maanden of weken moet bijstellen.
Garnett zegt dat farmaceutische bedrijven zich tot nu toe hebben geconcentreerd op kleine medicijnmoleculen in plaats van op afgiftesystemen, maar hij gelooft dat dit nu aan het veranderen is. Bovendien is er een actieve onderzoeksgemeenschap binnen universiteiten en onderzoeksinstituten die ultrasound, Trojaanse fusie-eiwitten, polymeerconstructies en andere middelen onderzoekt om de barrière te overwinnen en de therapie daar te krijgen waar zij nodig is.
Abbott sluit af met een optimistisch oordeel over de BBB en de inspanningen om therapieën eroverheen te krijgen: Er is de laatste vijf jaar veel vooruitgang geboekt. We zien allerlei dingen die nu mogelijk zijn – dus in termen van basiskennis denk ik dat het er heel goed uitziet. Maar het is waarschijnlijk waar dat veel van de innovatie van kleine bedrijven komt; sommige van deze bedrijven werken samen met of zijn overgenomen door grotere bedrijven. De traditionele grote farmaceutische bedrijven zijn nog steeds nogal voorzichtig met het uitproberen van nieuwe manieren om dingen in de hersenen te krijgen, hoewel dit aan het veranderen is.
Anthony King is een freelance wetenschapsschrijver gevestigd in Dublin, Ierland
