Als een embryo op een transabdominale scan wordt geïdentificeerd en er geen hartactiviteit zichtbaar is, is de prognose meestal slecht. Het is belangrijk om te beseffen dat er af en toe een heel klein embryo aanwezig kan zijn waarbij hartactiviteit niet kan worden bevestigd.
Volgens de ervaring van één groep onderzoekers die een transabdominale benadering gebruikten, ontbrak in 21% van de gevallen zichtbare embryonale hartbeweging bij een normale IUP wanneer de embryonale kruinromplengte (CRL) 9 mm of minder was. Op basis van hun ervaring bevalen deze onderzoekers aan dat bij gebruik van een transabdominale benadering 9 mm als de discriminerende embryonale lengte voor het detecteren van cardiale beweging moet worden beschouwd. Op deze manier gebruikt, geeft het discriminatieniveau de numerieke waarde aan wanneer een bepaalde bevinding altijd aanwezig zou moeten zijn.
Gezien de superieure resolutie, is het niet verrassend dat vaginale ultrasonografische scans cardiale activiteit kunnen detecteren met een kleinere embryonale CRL.
Eén rapport beveelt aan dat, wanneer een transvaginale benadering wordt gebruikt, 4 mm moet worden beschouwd als de discriminerende embryonale lengte voor het detecteren van cardiale beweging. Volgens de onderzoekers, die het gebruik van de transvaginale benadering bij embryonale ultrasonografische beeldvorming hebben geëvalueerd, ontbrak in 18% van de gevallen zichtbare embryonale hartbeweging bij een normale IUP wanneer de embryonale CRL 4 mm of minder was. Andere onderzoekers stelden 5 mm voor als de discriminerende embryonale grootte voor het detecteren van hartbeweging.
(Zie de afbeeldingen hieronder.)
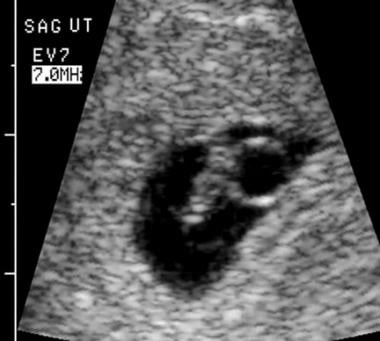 Embryonale ondergang. Vaginale scanning stelde de embryonale kruinromplengte vast op 5,4 mm, wat overeenkomt met een zwangerschapsduur van 6,4 weken. Hartactiviteit was aanwezig met 121 slagen per minuut.
Embryonale ondergang. Vaginale scanning stelde de embryonale kruinromplengte vast op 5,4 mm, wat overeenkomt met een zwangerschapsduur van 6,4 weken. Hartactiviteit was aanwezig met 121 slagen per minuut. 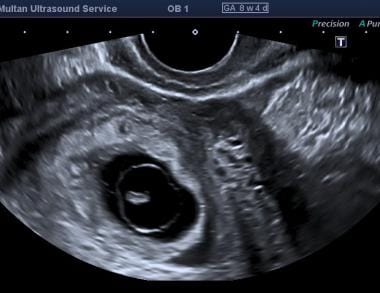 Dit was een zwangerschap van 8 weken volgens data, scan toonde een klein embryo met afwezige hartflikkering en een onregelmatig amnionmembraan.
Dit was een zwangerschap van 8 weken volgens data, scan toonde een klein embryo met afwezige hartflikkering en een onregelmatig amnionmembraan. 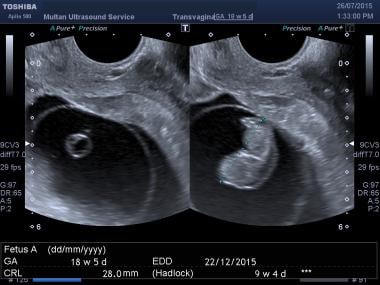 Dit was een zwangerschap van meer dan 18 weken volgens data, echografie toont een veel kleinere foetus (ongeveer 9 weken volgens CRL) met gegeneraliseerd oedeem en afwezige hartactiviteit.
Dit was een zwangerschap van meer dan 18 weken volgens data, echografie toont een veel kleinere foetus (ongeveer 9 weken volgens CRL) met gegeneraliseerd oedeem en afwezige hartactiviteit. Als een embryo de discriminerende lengte overschrijdt en de hartactiviteit afwezig is, moet een niet-levensvatbare zwangerschap worden gediagnosticeerd. Omdat deze waarneming zulke belangrijke klinische vertakkingen heeft, moet deze waarneming door twee onafhankelijke waarnemers worden gedaan, en moet in elk twijfelachtig geval voorzichtigheid worden betracht bij de interpretatie. Documentatie moet beschikbaar zijn door M-mode beeldvorming en/of door het verkrijgen van een videoband of videoclip.
Als de lengte van het embryo kleiner is dan de discriminerende waarde, moet de patiënt verwachtingsvol worden behandeld, en een herhaling van het echografisch onderzoek moet worden uitgevoerd wanneer de verwachte embryonale CRL de discriminerende waarde overschrijdt. Als alternatief of aanvullend kan het niveau van serum humaan choriongonadotrofine (hCG) nuttig zijn om te bepalen of een normale IUP aanwezig is.
- Visualiseren van een levend embryo
- Bradycardie
- Subchorionale bloeding
- Aangeboren dooierzak/amnion
- Doppler-bevindingen
- Visualiseren van een “lege” zwangerschapszak
- Aangeboren zakgrootte
- Aan abnormale groei van de zak
- Choriodeciduele verschijning van zak
- Visualiseren van een centraal holtecomplex
- Graad van betrouwbaarheid
- Foute positieven/negatieven
Visualiseren van een levend embryo
Hoewel het een paradox lijkt, is het bekend dat het detecteren van hartactiviteit bij gebruik van een vaginale transducer niet zo’n gunstig resultaat garandeert als het detecteren van hartactiviteit bij gebruik van een abdominale transducer. Met een transvaginale benadering zijn sterftecijfers van 20-30% gemeld bij vrouwen met een dreigende abortus bij wie embryonale hartactiviteit is gedocumenteerd bij 6 weken GA.
Verschillende factoren verklaren deze minder gunstige statistieken. Ten eerste wordt hartactiviteit bij de vaginale benadering eerder gedetecteerd, wanneer de incidentie van zwangerschapsverlies relatief hoger is. Bovendien zijn een aantal andere belangrijke waarnemingen gedaan, die, wanneer ze met een levend embryo worden waargenomen, voorspellend zijn voor een slechte uitkomst.
Bradycardie
Bij 5-6 weken GA bedraagt de gemiddelde embryonale hartslag 101 slagen per minuut (bpm). Deze snelheid neemt toe tot 143 spm met 8-9 weken GA en bereikt vervolgens een plateau bij ongeveer 140 spm. Het is dus niet ongebruikelijk dat een aanvankelijk vastgestelde embryonale hartslag iets trager is dan de later in de zwangerschap gemeten foetale hartslag. Een ongewoon trage hartslag is reden tot bezorgdheid. In één studie resulteerden alle embryo’s van 5+ tot 8+ weken GA waarbij de hartslag lager was dan 85 bpm in een spontane miskraam.
(Zie de afbeelding hieronder.)
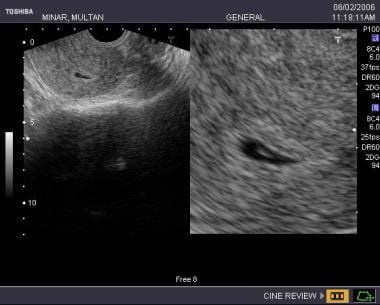
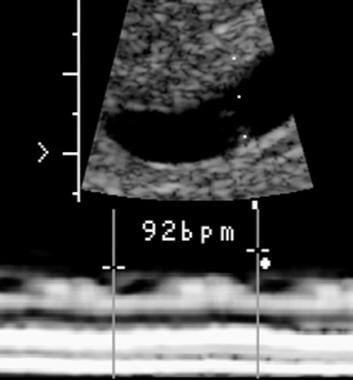 Bij een zwangerschapsduur van 5,5 weken was de embryonale hartslag 92 slagen per minuut. Follow-up scan toonde embryonale sterfte.
Bij een zwangerschapsduur van 5,5 weken was de embryonale hartslag 92 slagen per minuut. Follow-up scan toonde embryonale sterfte. Subchorionale bloeding
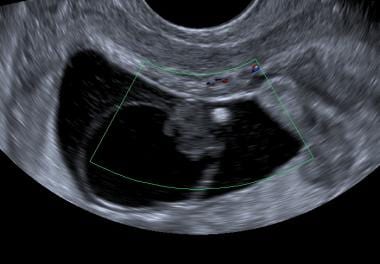
Zo veel als 18% van de vrouwen met vaginale bloedingen tijdens de eerste helft van de zwangerschap hebben echografisch bewijs van een subchorionale bloeding (weergegeven in de afbeelding hieronder) als de etiologie voor hun bloeding. De klinische betekenis van dit type bloeding is omstreden: sommige onderzoekers melden een verhoogde incidentie van spontane abortus, terwijl anderen concluderen dat deze aandoening geen nadelige invloed heeft op de uitkomst van de zwangerschap. Verscheidene autoriteiten hebben gesuggereerd dat de grootte van de bloedklonter kan worden gebruikt om het resultaat te voorspellen; dit is niet universeel aanvaard.
 Een grote subchorionale bloeding is aanwezig superio van de zwangerschapszak (witte pijl). Follow-up scan toonde embryonaal overlijden.
Een grote subchorionale bloeding is aanwezig superio van de zwangerschapszak (witte pijl). Follow-up scan toonde embryonaal overlijden. Aangeboren dooierzak/amnion
De dooierzak vormt zich normaal tegen 28 menstruatiedagen en is de eerste structuur die zichtbaar is in de zwangerschapszak. Normaal moet deze op een transabdominale scan worden gezien wanneer de gemiddelde zakdiameter (MSD) 20 mm of groter is. Dit komt overeen met een zwangerschapsduur van 7 weken. Transvaginale transducers kunnen de dooierzak op uniforme wijze detecteren wanneer de MSD 8 mm of groter is. Dit komt overeen met een GA van 5,5 weken. Als de dooierzak niet zichtbaar is wanneer de GA deze discriminerende waarden heeft bereikt, betekent dit dat de zwangerschap niet normaal verloopt. Een normaal uitziende dooierzak bij een GA van 5,5 weken is te zien in de onderstaande afbeelding.
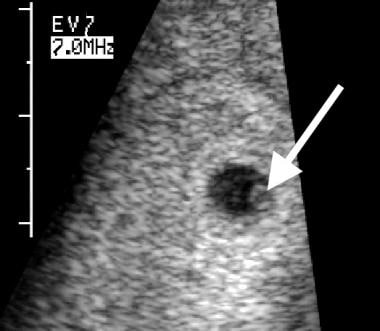 Embryonale uitval. Een normaal uitziende dooierzak (pijl) is te zien op deze transvaginale scan, uitgevoerd bij 5,5 weken zwangerschapsduur. De diameter is 3 mm.
Embryonale uitval. Een normaal uitziende dooierzak (pijl) is te zien op deze transvaginale scan, uitgevoerd bij 5,5 weken zwangerschapsduur. De diameter is 3 mm. Een abnormaal uitziende dooierzak kan ook het latere embryonale overlijden voorspellen. Abnormale kenmerken zijn onder meer grote afmetingen (diameter groter dan 6 mm, zoals te zien op de onderstaande afbeelding), verkalking of echogeen materiaal in de dooierzak, en een dubbel uiterlijk van de dooierzak.
 Zeer grote, zowel als zeer kleine echogene dooierzakken suggereren een ongunstige uitkomst, deze patiënt had embryonale sterfte zonder cardiale pulsatie gezien op grijsschaal of Doppler. De dooierzak is dicht, ingezakt en zeer echogeen.
Zeer grote, zowel als zeer kleine echogene dooierzakken suggereren een ongunstige uitkomst, deze patiënt had embryonale sterfte zonder cardiale pulsatie gezien op grijsschaal of Doppler. De dooierzak is dicht, ingezakt en zeer echogeen. 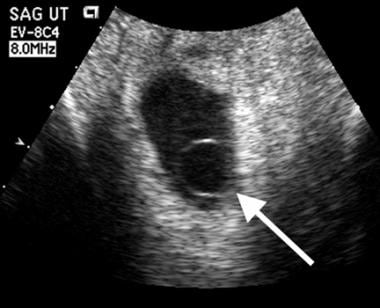 Embryonale uitval. Een abnormaal grote dooierzak is aanwezig (pijl) binnen deze zwangerschapszak. Diameter gemeten 10 mm. Follow-up beeldvorming bevestigde een mislukte zwangerschap.
Embryonale uitval. Een abnormaal grote dooierzak is aanwezig (pijl) binnen deze zwangerschapszak. Diameter gemeten 10 mm. Follow-up beeldvorming bevestigde een mislukte zwangerschap. Het amnion ontwikkelt zich iets eerder dan de dooierzak, maar omdat dit membraan zo dun is, is het moeilijker te visualiseren dan de dooierzak. Normaal gesproken is het amnion laat in de embryonale periode zichtbaar op transabdominale scans. Als het amnion gemakkelijk te zien is, is het waarschijnlijk te dik en hoogstwaarschijnlijk abnormaal.
Andere kenmerken die consistent zijn met een mislukte zwangerschap zijn een zichtbaar amnion zonder een tegelijkertijd zichtbare dooierzak, embryo, of hartactiviteit. Een vergrote vruchtzak is een ander sonografisch teken dat een mislukte zwangerschap of embryonale dood voorspelt.
Doppler-bevindingen
Tot op heden bestaan er tegenstrijdige rapporten met betrekking tot het nut van Doppler in het eerste trimester voor het voorspellen van de uitkomst van de zwangerschap. Sommige rapporten suggereren dat als de resistieve index wordt gemeten op subchorionaal niveau en hoger is dan 0,55, er een hoge waarschijnlijkheid van spontane abortus bestaat. Anderen beweren echter dat Doppler-analyse van deze vaten niet voorspellend is voor het resultaat.
Visualiseren van een “lege” zwangerschapszak
Een “lege” zwangerschapszak is het product van een normale vroege IUP of een abnormale IUP; een ander alternatief is dat de structuur eigenlijk een pseudogestationele zak is bij een patiënt met een ectopische zwangerschap. Aan de hand van een zorgvuldige echografisch analyse van de zak kan wellicht worden vastgesteld welke van deze alternatieven de juiste is. Niet zelden is het echter moeilijk of onmogelijk om dit te bepalen, in welk geval een vervolg echografisch onderzoek moet worden overwogen indien klinisch haalbaar.
Een normale zak verschijnt eerst als een kleine vloeistof verzameling omgeven door hoge amplitude echo’s ingebed in het gedecidualiseerde endometrium. Deze verschijning wordt het “intradecidual sac sign” (IDSS) genoemd (te zien in de afbeelding hieronder).
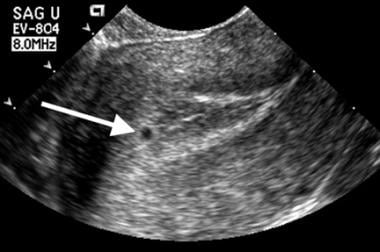 Embryonale uitval. Dit zeer kleine zakje (pijl) is gepositioneerd binnen het voorste endometrium. Let op de lineaire centrale holte-echo die zich juist diep in de zak bevindt. Deze relatie kenmerkt een normaal uitziend intradeciduaal zakje.
Embryonale uitval. Dit zeer kleine zakje (pijl) is gepositioneerd binnen het voorste endometrium. Let op de lineaire centrale holte-echo die zich juist diep in de zak bevindt. Deze relatie kenmerkt een normaal uitziend intradeciduaal zakje. Aangeboren zakgrootte
Van 5,5 tot 9 weken GA is de gemiddelde grootte van de zwangerschapszak (MSS) normaal gesproken ten minste 5 mm groter dan de CRL. Wanneer dit verschil minder dan 5 mm bedraagt, bedraagt het daaropvolgende spontane abortuspercentage meer dan 90%. De etiologie voor oligohydramnios in het eerste trimester (te zien op de afbeelding hieronder) is onduidelijk, maar deze observatie suggereert dat bij suboptimale groei van de zwangerschapszak in het eerste trimester, de kans op zwangerschapsverlies groot is.
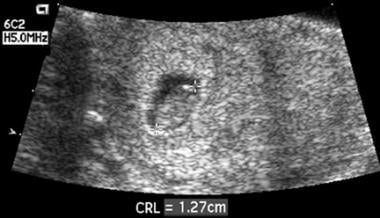 Dit embryo was 8 weken drachtig. Gebrek aan vocht rond het embryo resulteerde in een onevenredig kleine zak. Een follow-up scan 1 week later toonde de dood aan.
Dit embryo was 8 weken drachtig. Gebrek aan vocht rond het embryo resulteerde in een onevenredig kleine zak. Een follow-up scan 1 week later toonde de dood aan. Een vroeg normaal intra-uterien zwangerschapszakje kan vaak transabdominaal worden geïdentificeerd na 31 dagen GA en kan consequent worden geïdentificeerd na 35 dagen GA. Om met vertrouwen een IUP te diagnosticeren, vertrouwen de meeste sonografen op de bevinding van de dubbele decidual sac (DDS), die niet universeel aanwezig is totdat de MSD 10 mm is (40 dagen GA).
Specifieke groottecriteria kunnen worden gebruikt om normale van abnormale intra-uteriene zwangerschapszakken te onderscheiden. Met behulp van een transabdominale benadering zijn groottecriteria die ondubbelzinnig wijzen op een abnormale zak onder meer het niet detecteren van een DDS wanneer de MSD 10 mm of meer is, het niet detecteren van een dooierzak wanneer de MSD 20 mm of meer is, of het niet detecteren van een embryo wanneer de MSD 25 mm of meer is.
Met vaginale echografie kan een normale intra-uteriene zwangerschapszak betrouwbaar worden gedetecteerd bij een zwangerschapsduur van 4-5 weken, waarbij de MSD bijna 5 mm bedraagt. Met vaginale transducers zijn de criteria die wijzen op een abnormale zak onder meer het niet detecteren van een dooierzak wanneer de MSD 8 mm of groter is en het niet detecteren van hartactiviteit wanneer de MSD groter is dan 16 mm.
Aan abnormale groei van de zak
De term “verwoeste eicel” (of anembryonale zwangerschap) wordt gebruikt om een abnormale IUP te beschrijven met ontwikkelingsstilstand die optreedt vóór de vorming van het embryo of in een stadium waarin deze niet kan worden gedetecteerd met de huidige beschikbare apparatuur. Bij een normale zwangerschap bedraagt de gemiddelde groei van de zak 1,13 mm/dag; ter vergelijking: bij een abnormale intra-uteriene zwangerschap bedraagt de gemiddelde groei van de zak 0,70 mm/dag. Op basis van deze waarnemingen kan een abnormale groei van de zak met zekerheid worden gediagnosticeerd als de zwangerschapszak niet met ten minste 0,6 mm/dag groeit.
(Zie de afbeelding hieronder.)
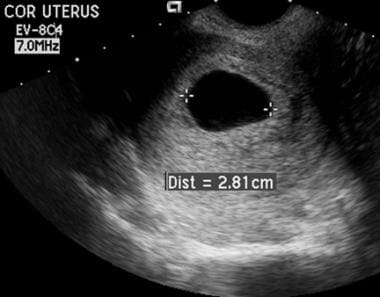 Embryonale sterfte. Bij een vaginale benadering was de gemiddelde diameter van deze zak meer dan 20 mm. Noch een dooierzak, noch een embryo was zichtbaar. Deze bevindingen komen overeen met een “verwoeste eicel.”
Embryonale sterfte. Bij een vaginale benadering was de gemiddelde diameter van deze zak meer dan 20 mm. Noch een dooierzak, noch een embryo was zichtbaar. Deze bevindingen komen overeen met een “verwoeste eicel.” Choriodeciduele verschijning van zak
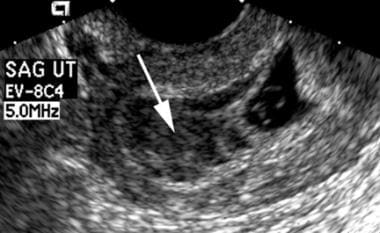
Choriodeciduele verschijning van zak verwijst naar het ultrasonografische uiterlijk van de echo’s die een vroege intra-uteriene zwangerschapszak omringen. Een abnormaal uiterlijk omvat een vervormde vorm van de zak; een dunne (< 2 mm), zwak echogene of onregelmatige choriodecidale reactie; en afwezigheid van het dubbele deciduele zak-teken wanneer de MSD groter is dan 10 mm. (Kenmerken van de verschijning van de choriodecidale zak zijn te zien in de afbeelding hieronder.)
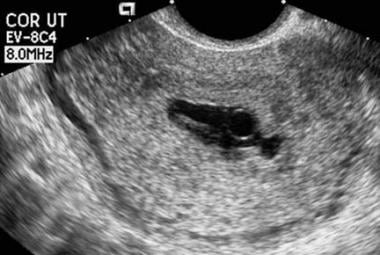 Embryonale uitdoving. Let op de onregelmatige vorm van deze zak. Bovendien is de choriodecidual reactie enigszins dun. Deze zwangerschap is mislukt.
Embryonale uitdoving. Let op de onregelmatige vorm van deze zak. Bovendien is de choriodecidual reactie enigszins dun. Deze zwangerschap is mislukt. Visualiseren van een centraal holtecomplex
Als de uterus er op de echografie normaal uitziet of als de centrale echo’s prominent aanwezig zijn, zal de uitkomst meestal ongunstig zijn. Dit komt omdat de meeste patiënten met erkend zwangerschapsverlies ongeveer 11 weken zwanger (GA) zijn wanneer het echografisch onderzoek normaal gesproken intra-uteriene bevruchtingsproducten aantoont.
Wanneer het centrale holtecomplex abnormaal verdikt (en vaak onregelmatig echogeen) is, omvat de differentiële diagnose intra-uterien bloed; achtergebleven producten na een onvolledige spontane abortus; deciduale veranderingen secundair aan een vroege, maar nog niet zichtbare intra-uteriene zwangerschap; of een deciduale reactie van een ectopische zwangerschap. Als de baarmoeder er zo uitziet en de patiënte haar zwangerschap niet wenst, moet de baarmoeder worden geëvacueerd om de aan- of afwezigheid van chorionvlokken vast te stellen. Indien chorion villi afwezig zijn, blijft de patiënt risico lopen op een buitenbaarmoederlijke zwangerschap.
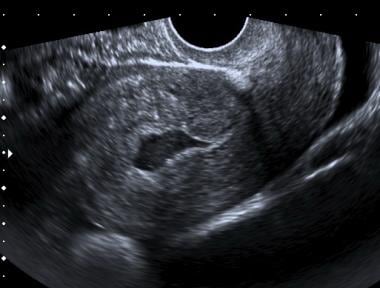 een buitenbaarmoederlijke zwangerschap. Let op de centrale ligging van de vloeistof en de scherpe puntige inferieure rand die dit onderscheidt van een vroege zwangerschapszak
een buitenbaarmoederlijke zwangerschap. Let op de centrale ligging van de vloeistof en de scherpe puntige inferieure rand die dit onderscheidt van een vroege zwangerschapszak Als de patiënte haar zwangerschap wenst voort te zetten, moet de klinische status bepalen of seriële tests (zwangerschap en/of echografie) moeten worden uitgevoerd of dat laparoscopie of laparotomie nodig is.
(Zie de onderstaande afbeeldingen.)
 Zeer vroege zwangerschap, zelfs een doorgaande kan soms moeilijk met zekerheid te diagnosticeren zijn, deze patiënte had onlangs haar menstruatie gemist, de echografische kenmerken van een traanvormige cyste met een centrale echogeniciteit was verwarrend voor een pseudogestationele zak, maar de patiënte drong aan op voortzetting van de zwangerschap (volgende afbeelding).
Zeer vroege zwangerschap, zelfs een doorgaande kan soms moeilijk met zekerheid te diagnosticeren zijn, deze patiënte had onlangs haar menstruatie gemist, de echografische kenmerken van een traanvormige cyste met een centrale echogeniciteit was verwarrend voor een pseudogestationele zak, maar de patiënte drong aan op voortzetting van de zwangerschap (volgende afbeelding). Graad van betrouwbaarheid
Wanneer uitgevoerd door een ervaren onderzoeker met de modernste apparatuur, kan vaginale ultrasonografie een vroege intra-uteriene zwangerschap met een hoge graad van betrouwbaarheid opsporen. Dit is met name het geval wanneer een dooierzak wordt geïdentificeerd. Met behulp van de hierboven geschetste criteria voor het voorspellen van een slechte afloop, is het meestal mogelijk te bepalen welke zwangerschappen zullen mislukken.
Het is echter belangrijk op te merken dat deze discriminerende criteria richtlijnen zijn. Als bepaalde bevindingen niet op het juiste moment worden waargenomen, als de ultrasonografische bevindingen dubbelzinnig zijn, als het onderzoek technisch moeilijk is, of als de sonograaf onervaren is, is voorzichtigheid geboden. Het embryo moet altijd het voordeel van de twijfel krijgen, en een follow-up echografisch onderzoek moet worden uitgevoerd om elk risico van beëindiging van een normale intra-uteriene zwangerschap te voorkomen.
Volgens een studie van Dooley et al had de aanwezigheid van een vruchtzak zonder een levend embryo bij het eerste bezoek een specificiteit van 100% (95% CI, 98,53-100,00%) en een positief voorspellende waarde van 100% (95% CI, 97,2-100,0%) voor de diagnose van vroegtijdig zwangerschapsfalen. Een vruchtzak in afwezigheid van een levend embryo werd gevonden bij 174/1135 (15,3%) vrouwen met een zwangerschap van onzekere levensvatbaarheid bij het eerste echoscopisch onderzoek.
Foute positieven/negatieven
Voordat de dooierzak zichtbaar wordt gemaakt, is het vaak niet mogelijk om zeker te weten of de aanwezigheid van een kleine, zakachtige intra-uteriene structuur het gevolg is van een vroege intra-uteriene zwangerschap (normaal of abnormaal) of dat de structuur een pseudosac is die geassocieerd wordt met een buitenbaarmoederlijke zwangerschap. Het is namelijk mogelijk dat de IDSS niet duidelijk kan worden geïdentificeerd. In deze omstandigheden moet een vervolgonderzoek worden uitgevoerd als dit klinisch haalbaar is.
Occasioneel kan een subchorionale bloeding lijken op een tweede intra-uteriene zak. Aangezien de meeste van deze vrouwen echter bloedingen hebben, kan de juiste diagnose meestal worden gesteld met zorgvuldige scanning. Wanneer er onzekerheid bestaat, voer dan een kort tussentijds vervolgonderzoek uit na 5-7 dagen.
Later in het eerste trimester ondergaan verschillende anatomische structuren ontwikkelingsveranderingen die verkeerd geïnterpreteerd kunnen worden als abnormaal. Een mogelijke valkuil is het verkeerd interpreteren van het zich ontwikkelende rhombencephalon als een abnormale intracraniële cystische structuur, zoals hydrocephalus of een Dandy-Walker cyste. Merk op dat omdat deze afwijkingen beeldvorming in het tweede trimester vereisen, deze aandoeningen niet tijdens het eerste trimester moeten worden gediagnosticeerd.
Een andere mogelijke bron van verwarring is het verkeerd interpreteren van fysiologische herniatie van de darm binnen de navelstreng als een abdominaal wanddefect, zoals een omphalocele. Bij normale patiënten moet de diameter van de basis van de navelstreng (met daarin de darmherniatie) minder dan 7 mm bedragen; bovendien mag geen merkbare herniatie worden gezien zodra de CRL groter is dan 45 mm. In twijfelgevallen, zorgvuldige follow-up ultrasonografische beeldvorming.
