Si se identifica un embrión en una exploración transabdominal y no se aprecia actividad cardíaca, el pronóstico suele ser malo. Es importante tener en cuenta que, ocasionalmente, puede haber un embrión muy pequeño en el que no se pueda confirmar la actividad cardíaca.
Según la experiencia de un grupo de investigadores que utilizó un enfoque transabdominal, el 21% de las veces un PUI normal carecía de movimiento cardíaco embrionario visible cuando la longitud de la grupa de la corona embrionaria (CRL) era de 9 mm o menos. Basándose en su experiencia, estos investigadores recomendaron que, cuando se utilice un abordaje transabdominal, se considere que 9 mm es la longitud embrionaria discriminatoria para detectar el movimiento cardíaco. Utilizado de esta manera, el nivel discriminatorio denota el valor numérico cuando un determinado hallazgo debería estar siempre presente.
Dada su resolución superior, no es sorprendente que las exploraciones ultrasonográficas vaginales puedan detectar la actividad cardíaca con un LCR embrionario más pequeño.
Un informe recomendó que, cuando se utiliza un abordaje transvaginal, se debería considerar 4 mm como la longitud embrionaria discriminatoria para detectar el movimiento cardíaco. Según los investigadores, que revisaron el uso del abordaje transvaginal en las imágenes ultrasonográficas embrionarias, el 18% de las veces un IUP normal carecía de movimiento cardíaco embrionario visible cuando el LCR embrionario era de 4 mm o menos. Otros investigadores sugirieron 5 mm como el tamaño embrionario discriminatorio para detectar el movimiento cardíaco.
(Véanse las imágenes de abajo.)
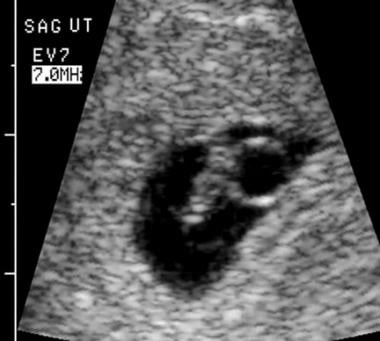 Muerte embrionaria. La exploración vaginal determinó que la longitud de la grupa de la corona embrionaria era de 5,4 mm, lo que corresponde a una edad gestacional de 6,4 semanas. La actividad cardíaca era de 121 latidos por minuto.
Muerte embrionaria. La exploración vaginal determinó que la longitud de la grupa de la corona embrionaria era de 5,4 mm, lo que corresponde a una edad gestacional de 6,4 semanas. La actividad cardíaca era de 121 latidos por minuto.  Este era un embarazo de más de 18 semanas por fechas, la ecografía muestra un feto mucho más pequeño (alrededor de 9 semanas por CRL) con edema generalizado y actividad cardiaca ausente.
Este era un embarazo de más de 18 semanas por fechas, la ecografía muestra un feto mucho más pequeño (alrededor de 9 semanas por CRL) con edema generalizado y actividad cardiaca ausente. Si un embrión supera la longitud discriminatoria y la actividad cardíaca está ausente, debe diagnosticarse una gestación no viable. Debido a que esta observación tiene ramificaciones clínicas tan importantes, esta observación debe ser realizada por 2 observadores independientes, y se debe tener precaución interpretativa en cualquier caso dudoso. La documentación debe estar disponible mediante imágenes en modo M y/o mediante la obtención de una cinta de vídeo o un clip de vídeo.
Si la longitud del embrión es inferior al valor discriminatorio, la paciente debe ser tratada de forma expectante, y debe realizarse un nuevo examen ultrasonográfico cuando la LCR embrionaria esperada supere el valor discriminatorio. Alternativa o adicionalmente, el nivel de gonadotropina coriónica humana (hCG) en suero puede ser útil para determinar si existe un PUI normal.
- Visualización de un embrión vivo
- Bradicardia
- Hemorragia subcoriónica
- Saco vitelino/amnios anormales
- Hallazgos del Doppler
- Visualización de un saco gestacional «vacío»
- Tamaño anormal del saco
- Tasa de crecimiento anormal del saco
- Aspecto coriodecidual del saco
- Visualización de un complejo de cavidad central
- Grado de confianza
- Falsos positivos/negativos
Visualización de un embrión vivo
Aunque parezca una paradoja, es bien sabido que la detección de actividad cardíaca cuando se utiliza un transductor vaginal no garantiza un resultado tan favorable como la detección de actividad cardíaca cuando se utiliza un transductor abdominal. Con un enfoque transvaginal, se han notificado tasas de mortalidad del 20-30% en mujeres con amenaza de aborto en las que se documenta actividad cardíaca embrionaria a las 6 semanas de EG.
Varios factores explican estas estadísticas menos favorables. En primer lugar, el abordaje vaginal detecta la actividad cardíaca antes, cuando la incidencia de pérdida del embarazo es relativamente mayor. Además, se han realizado otras observaciones importantes que, cuando se observan con un embrión vivo, son predictivas de un mal resultado.
Bradicardia
A las 5-6 semanas de EG, la frecuencia cardíaca embrionaria media es de 101 latidos por minuto (lpm). Esta frecuencia aumenta a 143 lpm a las 8-9 semanas de EG y posteriormente se estabiliza en aproximadamente 140 lpm. Por lo tanto, no es raro que la frecuencia cardíaca embrionaria detectada inicialmente sea algo más lenta que la frecuencia cardíaca fetal registrada más adelante en el embarazo. Una frecuencia cardíaca inusualmente lenta es motivo de preocupación. En un estudio, todos los embriones de 5+ a 8+ semanas de EG en los que la frecuencia cardíaca era inferior a 85 lpm dieron lugar a un aborto espontáneo.
(Véase la imagen siguiente.)
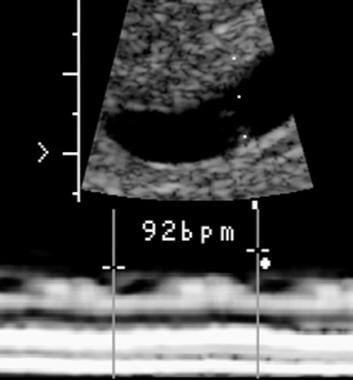 A las 5,5 semanas de edad gestacional, la frecuencia cardíaca embrionaria era de 92 latidos por minuto. La exploración de seguimiento reveló la muerte embrionaria.
A las 5,5 semanas de edad gestacional, la frecuencia cardíaca embrionaria era de 92 latidos por minuto. La exploración de seguimiento reveló la muerte embrionaria. Hemorragia subcoriónica
Hasta un 18% de las mujeres que presentan una hemorragia vaginal durante la primera mitad del embarazo tienen evidencia ultrasonográfica de una hemorragia subcoriónica (mostrada en la imagen inferior) como etiología de su sangrado. La importancia clínica de este tipo de hemorragia es controvertida, ya que algunos investigadores informan de un aumento de la incidencia de abortos espontáneos y otros concluyen que esta condición no afecta negativamente al resultado del embarazo. Varias autoridades han sugerido que el tamaño del coágulo de sangre puede utilizarse para predecir el resultado; esto no ha sido aceptado universalmente.
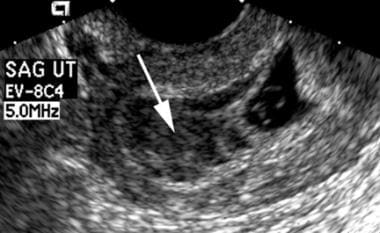 Una gran hemorragia subcoriónica está presente superior al saco gestacional (flecha blanca). La exploración de seguimiento reveló la muerte embrionaria.
Una gran hemorragia subcoriónica está presente superior al saco gestacional (flecha blanca). La exploración de seguimiento reveló la muerte embrionaria. Saco vitelino/amnios anormales
El saco vitelino se forma normalmente a los 28 días menstruales y es la primera estructura visible en el saco gestacional. Normalmente, debería verse en una exploración transabdominal cuando el diámetro medio del saco (DMS) es de 20 mm o más. Esto corresponde a una EG de 7 semanas. Los transductores transvaginales pueden detectar uniformemente el saco vitelino cuando el DMS es de 8 mm o más. Esto corresponde a una EG de 5,5 semanas. Si no se visualiza el saco vitelino cuando la EG ha alcanzado estos valores discriminatorios, esto indica que el embarazo no progresa normalmente. En la imagen siguiente se muestra un saco vitelino de aspecto normal a las 5,5 semanas de EG.
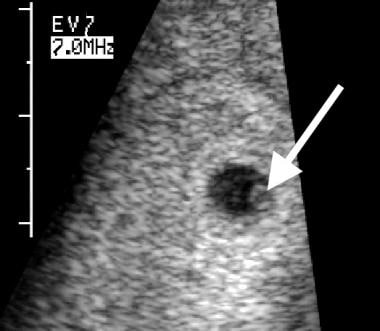 Desaparición embrionaria. En esta exploración transvaginal, realizada a las 5,5 semanas de edad gestacional, se observa un saco vitelino de aspecto normal (flecha). El diámetro es de 3 mm.
Desaparición embrionaria. En esta exploración transvaginal, realizada a las 5,5 semanas de edad gestacional, se observa un saco vitelino de aspecto normal (flecha). El diámetro es de 3 mm. Un saco vitelino de aspecto anormal también puede predecir la posterior desaparición del embrión. Las características anormales incluyen un tamaño grande (diámetro mayor de 6 mm, como se ve en la imagen de abajo), calcificación o material ecogénico dentro del saco vitelino, y una apariencia doble del saco vitelino.
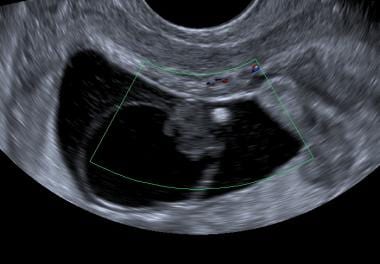 Los sacos vitelinos ecogénicos muy grandes y muy pequeños sugieren un resultado adverso, esta paciente tuvo una muerte embrionaria sin pulsaciones cardíacas en escala de grises o Doppler. El saco vitelino es denso, colapsado y muy ecogénico.
Los sacos vitelinos ecogénicos muy grandes y muy pequeños sugieren un resultado adverso, esta paciente tuvo una muerte embrionaria sin pulsaciones cardíacas en escala de grises o Doppler. El saco vitelino es denso, colapsado y muy ecogénico. 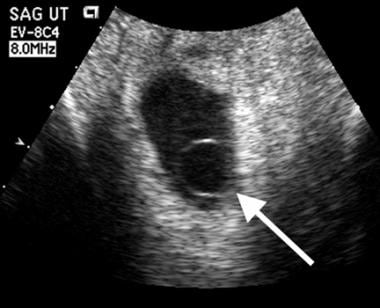 Muerte embrionaria. Un saco vitelino anormalmente grande está presente (flecha) dentro de este saco gestacional. El diámetro medido es de 10 mm. Las imágenes de seguimiento confirmaron un embarazo fallido.
Muerte embrionaria. Un saco vitelino anormalmente grande está presente (flecha) dentro de este saco gestacional. El diámetro medido es de 10 mm. Las imágenes de seguimiento confirmaron un embarazo fallido. El amnios se desarrolla algo antes que el saco vitelino, pero como esta membrana es tan fina, es más difícil de visualizar que el saco vitelino. Normalmente, el amnios es visible en las exploraciones transabdominales al final del periodo embrionario. Si el amnios se ve con facilidad, es probable que sea demasiado grueso y probablemente sea anormal.
Otras características consistentes con el fracaso del embarazo incluyen un amnios visible sin un saco vitelino visible simultáneamente, embrión o actividad cardíaca. Un saco amniótico agrandado es otro signo ecográfico que predice un embarazo fallido o la muerte embrionaria.
Hallazgos del Doppler
Hasta la fecha, existen informes contradictorios con respecto a la utilidad del Doppler del primer trimestre para predecir el resultado del embarazo. Algunos informes sugieren que si el índice de resistencia se mide a nivel subcoriónico y supera 0,55, existe una alta probabilidad de aborto espontáneo. Otros afirman, sin embargo, que el análisis Doppler de estos vasos no es predictivo del resultado.
Visualización de un saco gestacional «vacío»
Un saco gestacional «vacío» es el producto de un PUI normal temprano o de un PUI anormal; otra alternativa es que la estructura sea en realidad un saco pseudogestacional en una paciente con un embarazo ectópico. Basándose en un cuidadoso análisis ultrasonográfico del saco, puede ser posible distinguir cuál de estas alternativas es la correcta. Sin embargo, no es infrecuente que sea difícil o imposible hacer esta determinación, en cuyo caso debe considerarse un examen ultrasonográfico de seguimiento si es clínicamente factible.
Un saco normal aparece primero como una pequeña colección de líquido rodeada de ecos de alta amplitud incrustados en el endometrio decidualizado. Este aspecto se ha denominado «signo del saco intradecidual» (IDSS) (visto en la imagen inferior).
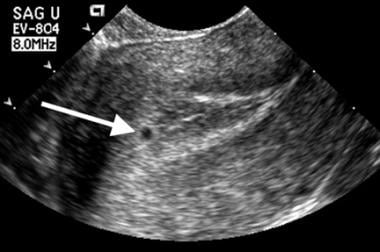 Desaparición embrionaria. Este saco muy pequeño (flecha) está posicionado dentro del endometrio anterior. Obsérvese el eco lineal de la cavidad central situado justo en la profundidad del saco. Esta relación caracteriza un signo de saco intradecidual de apariencia normal.
Desaparición embrionaria. Este saco muy pequeño (flecha) está posicionado dentro del endometrio anterior. Obsérvese el eco lineal de la cavidad central situado justo en la profundidad del saco. Esta relación caracteriza un signo de saco intradecidual de apariencia normal. Tamaño anormal del saco
Desde las 5,5 hasta las 9 semanas de EG, el tamaño medio del saco gestacional (TMG) es normalmente al menos 5 mm mayor que el LCR. Cuando esta diferencia es inferior a 5 mm, la tasa de aborto espontáneo posterior supera el 90%. La etiología del oligohidramnios del primer trimestre (que se ve en la imagen de abajo) no está clara, pero esta observación sugiere que con un crecimiento subóptimo del saco gestacional en el primer trimestre, existe una alta probabilidad de pérdida del embarazo.
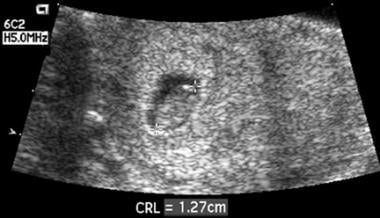 Este embrión tenía 8 semanas de edad gestacional. La falta de líquido que rodea al embrión dio lugar a un saco desproporcionadamente pequeño. Una exploración de seguimiento 1 semana después reveló la desaparición.
Este embrión tenía 8 semanas de edad gestacional. La falta de líquido que rodea al embrión dio lugar a un saco desproporcionadamente pequeño. Una exploración de seguimiento 1 semana después reveló la desaparición. Un saco gestacional intrauterino normal temprano puede identificarse a menudo por vía transabdominal a los 31 días de EG y puede identificarse sistemáticamente a los 35 días de EG. Para diagnosticar con seguridad un IUP, la mayoría de los ecografistas se basan en el hallazgo del doble saco decidual (DDS), que no está universalmente presente hasta que el DMS tiene 10 mm (40 días de EG).
Se pueden utilizar criterios de tamaño específicos para distinguir los sacos gestacionales intrauterinos normales de los anormales. Utilizando un enfoque transabdominal, los criterios de tamaño que sugieren inequívocamente un saco anormal incluyen la no detección de un DDS cuando el DMS es de 10 mm o más, la no detección de un saco vitelino cuando el DMS es de 20 mm o más, o la no detección de un embrión cuando el DMS es de 25 mm o más.
Utilizando la ecografía vaginal, se puede detectar de forma fiable un saco gestacional intrauterino normal a las 4-5 semanas de EG, momento en el que el MSD se aproxima a los 5 mm. Utilizando transductores vaginales, los criterios que sugieren un saco anormal incluyen la no detección de un saco vitelino cuando el MSD es de 8 mm o mayor y la no detección de actividad cardíaca cuando el MSD supera los 16 mm.
Tasa de crecimiento anormal del saco
El término «óvulo arruinado» (o embarazo anembrionario) se utiliza para describir un PUI anormal con detención del desarrollo que se produce antes de la formación del embrión o en una fase en la que no es detectable con los equipos actualmente disponibles. En una gestación normal, el crecimiento medio del saco es de 1,13 mm/día; en comparación, el crecimiento medio del saco en una gestación intrauterina anormal es de 0,70 mm/día. Sobre la base de estas observaciones, el crecimiento anormal del saco puede diagnosticarse con seguridad si el saco gestacional no crece al menos 0,6 mm/día.
(Véase la imagen siguiente.)
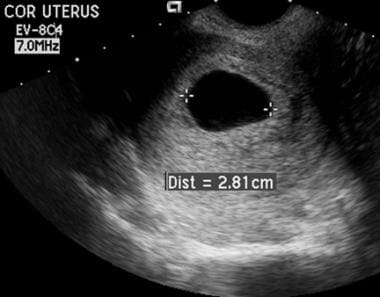 Desaparición embrionaria. Utilizando un abordaje vaginal, el diámetro medio de este saco superaba los 20 mm. No se observó ni saco vitelino ni embrión. Estos hallazgos son consistentes con un «óvulo arruinado».
Desaparición embrionaria. Utilizando un abordaje vaginal, el diámetro medio de este saco superaba los 20 mm. No se observó ni saco vitelino ni embrión. Estos hallazgos son consistentes con un «óvulo arruinado». Aspecto coriodecidual del saco
El aspecto coriodecidual del saco se refiere al aspecto ecográfico de los ecos que rodean un saco gestacional intrauterino temprano. Un aspecto anormal incluye una forma distorsionada del saco; una reacción coriodecidual delgada (< 2 mm), débilmente ecogénica o irregular; y la ausencia del signo del doble saco decidual cuando el MSD supera los 10 mm. (Las características de la apariencia del saco coriodecidual se ven en la imagen de abajo.)
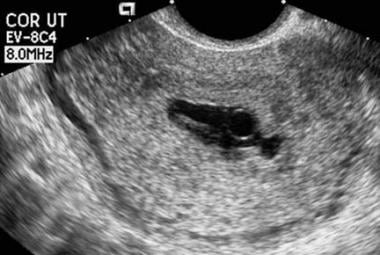 Desmayo embrionario. Obsérvese la forma irregular de este saco. Además, la reacción coriodecidual es algo delgada. Este embarazo ha fracasado.
Desmayo embrionario. Obsérvese la forma irregular de este saco. Además, la reacción coriodecidual es algo delgada. Este embarazo ha fracasado. Visualización de un complejo de cavidad central
Si el útero parece normal en la ecografía o si los ecos centrales son prominentes, el resultado será la mayoría de las veces desfavorable. Esto se debe a que la mayoría de las pacientes con pérdida de embarazo reconocida tienen aproximadamente 11 semanas de embarazo (AG) cuando el examen ultrasonográfico normalmente revela productos intrauterinos de la concepción.
Cuando el complejo de la cavidad central está anormalmente engrosado (y a menudo irregularmente ecogénico), el diagnóstico diferencial incluye sangre intrauterina; productos retenidos tras un aborto espontáneo incompleto; cambios deciduales secundarios a un embarazo intrauterino temprano, pero aún no visible; o una reacción decidual de un embarazo ectópico. Si el útero tiene este aspecto y la paciente no desea su embarazo, debe realizarse una evacuación uterina para detectar la presencia o ausencia de vellosidades coriónicas. Si las vellosidades coriónicas están ausentes, la paciente sigue corriendo el riesgo de un embarazo ectópico.
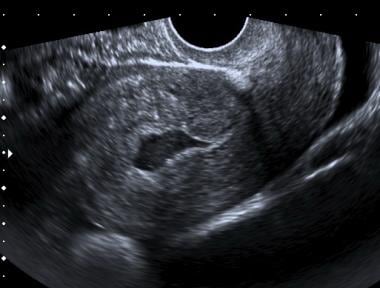 Líquido complejo en el canal uterino en una paciente con un embarazo ectópico. Obsérvese la ubicación central del líquido y el borde inferior puntiagudo que lo diferencian de un saco gestacional temprano
Líquido complejo en el canal uterino en una paciente con un embarazo ectópico. Obsérvese la ubicación central del líquido y el borde inferior puntiagudo que lo diferencian de un saco gestacional temprano Si la paciente desea continuar con su embarazo, el estado clínico debe determinar si se deben realizar pruebas seriadas (de embarazo y/o ultrasonográficas) o si se requiere laparoscopia o laparotomía.
(Ver las imágenes de abajo.)
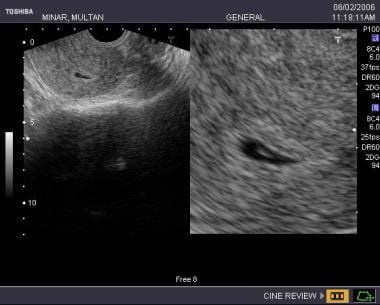 Embarazo muy precoz, incluso uno en curso puede a veces ser difícil de diagnosticar con seguridad, esta paciente había perdido recientemente la menstruación, las características ecográficas de un área quística en forma de lágrima con una ecogenicidad central confundían con un saco pseudogestacional pero la paciente insistió en continuar con el embarazo (siguiente imagen).
Embarazo muy precoz, incluso uno en curso puede a veces ser difícil de diagnosticar con seguridad, esta paciente había perdido recientemente la menstruación, las características ecográficas de un área quística en forma de lágrima con una ecogenicidad central confundían con un saco pseudogestacional pero la paciente insistió en continuar con el embarazo (siguiente imagen). 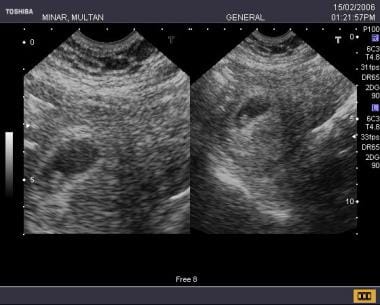 La misma paciente cuando se le hace un seguimiento a los 9 días muestra un saco definido, una buena reacción decidual y un polo embrionario de tamaño adecuado
La misma paciente cuando se le hace un seguimiento a los 9 días muestra un saco definido, una buena reacción decidual y un polo embrionario de tamaño adecuado Grado de confianza
Cuando la realiza un examinador experimentado con un equipo de última generación, la ecografía vaginal puede detectar un embarazo intrauterino temprano con un alto grado de confianza. Esto es especialmente cierto cuando se identifica un saco vitelino. Utilizando los criterios descritos anteriormente para predecir un mal resultado, suele ser posible determinar qué embarazos fracasarán.
Sin embargo, es importante señalar que estos criterios discriminatorios son directrices. Si no se observan ciertos hallazgos en el momento adecuado, si los hallazgos ultrasonográficos son equívocos, si el examen es técnicamente difícil o si el ecografista no tiene experiencia, se debe tener precaución. El embrión siempre debe recibir el beneficio de la duda, y debe realizarse un examen ultrasonográfico de seguimiento para evitar cualquier riesgo de interrupción de un embarazo intrauterino normal.
Según un estudio de Dooley et al, la presencia de un saco amniótico sin un embrión vivo en la visita inicial tenía una especificidad del 100% (IC del 95%, 98,53-100,00%) y un valor predictivo positivo del 100% (IC del 95%, 97,2-100,0%) para el diagnóstico de fracaso del embarazo temprano. Se encontró una bolsa amniótica en ausencia de un embrión vivo en 174/1135 (15,3%) mujeres con un embarazo de viabilidad incierta en la ecografía inicial.
Falsos positivos/negativos
Antes de visualizar el saco vitelino, a menudo no es posible saber con certeza si la presencia de una pequeña estructura intrauterina en forma de saco es el resultado de un embarazo intrauterino temprano (normal o anormal) o si la estructura es un pseudosaco asociado a un embarazo ectópico. Esto se debe a que tal vez no sea posible identificar claramente el IDSS. En estas circunstancias, debe realizarse un examen de seguimiento si es clínicamente factible.
Ocasionalmente, una hemorragia subcoriónica puede parecerse a un segundo saco intrauterino. Sin embargo, dado que la mayoría de estas mujeres están sangrando, el diagnóstico correcto suele poder hacerse con una exploración cuidadosa. Siempre que existan dudas, realice un examen de seguimiento de intervalo corto a los 5-7 días.
Más adelante en el primer trimestre, varias estructuras anatómicas experimentan cambios de desarrollo que pueden interpretarse erróneamente como anormales. Un posible escollo es interpretar erróneamente el rombencéfalo en desarrollo como una estructura quística intracraneal anormal, como una hidrocefalia o un quiste de Dandy-Walker. Tenga en cuenta que debido a que estas anomalías requieren imágenes en el segundo trimestre, estas condiciones no deben ser diagnosticadas durante el primer trimestre.
Otra fuente potencial de confusión es interpretar erróneamente la hernia fisiológica del intestino dentro del cordón umbilical como un defecto de la pared abdominal, como un onfalocele. En pacientes normales, el diámetro de la base del cordón (que contiene el intestino herniado) debe ser inferior a 7 mm; además, no debe observarse una herniación apreciable una vez que el LCR sea superior a 45 mm. En los casos dudosos, hay que realizar un seguimiento ecográfico cuidadoso.
