
Kolonoskopia jest techniką diagnostyczną, która pozwala lekarzom na wizualną inspekcję wewnętrznej wyściółki jelita grubego. Kolonoskopia jest wykonywana przez lekarza specjalnie przeszkolonego w tej procedurze i jest powszechnie stosowana jako narzędzie do badań przesiewowych w kierunku raka jelita grubego. Badanie jest wykonywane za pomocą instrumentu zwanego kolonoskopem, który jest wprowadzany do odbytnicy i przez okrężnicę. Podczas badania przesiewowego w kierunku raka jelita grubego lekarz szuka polipów i innych nieprawidłowych zmian. 1
W kolejnych rozdziałach opisano kolonoskopię w sposób bardziej szczegółowy:
- Przyrządy do kolonoskopii
- Czego należy oczekiwać podczas kolonoskopii
- Przygotowanie do kolonoskopii
- Badanie kolonoskopowe
- Wyniki kolonoskopii
- Wady. kolonoskopii
- Wirtualna kolonoskopia
- Kolonoskopia a wirtualna kolonoskopia
Aby uzyskać więcej informacji na temat leczenia raka jelita grubego, odwiedź Winship Cancer Institute of Emory University.
Przyrządy do kolonoskopii
Przyrząd używany podczas kolonoskopii jest znany jako kolonoskop. Jest to długa, elastyczna rurka, którą wprowadza się przez odbytnicę. Kolonoskop posiada źródło światła i maleńką kamerę wideo, która umożliwia lekarzom oglądanie wnętrza jelita grubego na ekranie wideo. Lekarz jest również w stanie zrobić zdjęcia nietypowych zmian lub nagrać cały proces, zapewniając trwały zapis badania, które mogą być przeglądane w razie potrzeby.1
Tuba kolonoskopu zawiera kanał, przez który lekarz jest w stanie pompować powietrze do okrężnicy, aby nadmuchać go, co pozwala na lepszą wizualizację wewnętrznej wyściółki. Lekarz może również wprowadzić instrumenty do okrężnicy przez kanał do pobierania próbek tkanek, usuwania polipów, wstrzykiwania roztworów lub spalania (kauteryzacji) tkanki. Na przykład, jeśli polip zostanie zidentyfikowany w okrężnicy, pętla z drutu znana jako „snare” zostanie przesłana przez rurkę i użyta do usunięcia polipa, proces ten nazywany jest polipektomią. W niektórych przypadkach przez rurkę zostanie wysłany łagodny prąd elektryczny w celu kauteryzacji tkanki, aby zapobiec krwawieniu.1
Czego się spodziewać
Przed badaniem
Przed badaniem pacjent przebierze się w fartuch i otrzyma zastrzyk w celu zminimalizowania dyskomfortu. Lek ten może wywołać u pacjenta senność na kilka godzin. Przed rozpoczęciem procedury pacjent najprawdopodobniej będzie musiał podpisać formularz zgody, w którym oświadczy, że rozumie, na czym polega badanie. UWAGA: Jeśli pacjent regularnie przyjmuje narkotyczne leki przeciwbólowe, takie jak Percodan®, Percocet®, lub kodeinę, powinien poinformować o tym anestezjologa.2
Jakie to uczucie
Ale kolonoskopia jest stosunkowo bezbolesna, może być niekomfortowa. Pacjentom można podać łagodne środki uspokajające, aby pomóc im się zrelaksować. Podczas wprowadzania kolonoskopu do jelita grubego, powietrze jest wpychane do pacjenta przez rurkę, dlatego pacjent może odczuwać potrzebę wypróżnienia się. To uczucie jest normalne, ale jeśli się utrzymuje, należy poinformować lekarza, aby mógł podać pacjentowi więcej leków, które pomogą mu się zrelaksować.1
Po badaniu
Po badaniu pacjent zostanie ułożony na lewym boku na stole do kolonoskopii, który jest wygodnie wyściełany. Na opuszce palca pacjenta zostanie umieszczona mała sonda oksymetryczna w celu monitorowania tętna i funkcji oddechowych podczas badania, jeśli zastosowano znieczulenie. Sonda nie jest inwazyjna i nie powoduje bólu. W niektórych przypadkach może być użyta wąska rurka tlenowa w celu dostarczenia pacjentowi niewielkiej ilości tlenu.
Przygotowanie
Aby kolonoskopia była skuteczna i dokładna, okrężnica musi być wyjątkowo czysta, aby kolonoskop mógł się po niej poruszać bez blokowania przez stolec. Nie mogą być obecne żadne ciała stałe lub płyny, które mogłyby zasłonić widok kamery. To, co pacjent robi w dniach poprzedzających badanie, może mieć bezpośredni wpływ na to, jak dobrze może być zbadana okrężnica. Aby przygotować się do procedury, większość pacjentów zostanie poproszona o wykonanie następujących czynności:
- Zaprzestać stosowania tabletek żelaza lub innych leków zawierających żelazo, ponieważ żelazo może zmienić kolor wyściółki okrężnicy.
- Przyjmij środki przeczyszczające i lewatywy, które są przepisane przez lekarza. Wypróżnienia spowodowane tymi zabiegami oczyszczają jelita i ułatwiają proces obrazowania.
- Podczas picia środka przeczyszczającego należy co 10 minut odbywać 5-minutowy spacer
- Unikać spożywania pokarmów stałych i nieprzezroczystych płynów
- Pić tylko czyste płyny, takie jak czarna kawa, herbata, woda, czysty rosół i soki bez miąższu. Jedz tylko miękkie pokarmy, takie jak JELL-O®, ale nic, co jest czerwone w kolorze, ponieważ może mieć wpływ na wyściółkę okrężnicy.
W dniu egzaminu, pacjent może być poproszony, aby nie jeść w ogóle, lub ograniczone do diety tylko jasne, bezalkoholowych płynów. Pacjenci, którzy mają cukrzycę lub przyjmują leki rozrzedzające krew mogą mieć inne wytyczne, których powinni przestrzegać i powinni skonsultować się ze swoimi lekarzami w celu uzyskania konkretnych instrukcji dotyczących przygotowania przed egzaminem.
W rzadkich przypadkach środek przeczyszczający na bazie fosforanów spowodował uszkodzenie nerek u zdrowych starszych osób dorosłych, osób przyjmujących leki na nadciśnienie, miażdżycę lub choroby serca oraz osób z przewlekłą chorobą nerek. Pacjenci, którzy należą do jednej z tych kategorii mogą otrzymać specjalny rodzaj roztworu oczyszczającego.1
Pacjenci powinni nosić luźne, wygodne, swobodne ubrania, które można łatwo usunąć, ponieważ najprawdopodobniej zostanie im zapewniony fartuch. Pacjenci powinni również pozostawić swoją biżuterię i przedmioty wartościowe w domu.
Badanie
Procedura
Po przygotowaniu pacjenta lekarz nasmaruje otwór odbytniczy, włoży kolonoskop i przeprowadzi go przez długość okrężnicy. Lekarz dokładnie obejrzy ściany okrężnicy w poszukiwaniu jakichkolwiek nieprawidłowości. Podczas procedury powietrze może być pompowane przez kolonoskop do nadmuchania okrężnicy, co ułatwia lekarzowi zobaczyć wszystkie zakamarki i szczeliny. Powietrze może powodować uczucie pełności w jamie brzusznej, ale nie powinno powodować bólu. Skurcze i ucisk w jamie brzusznej są normalne podczas tej procedury. Jak kolonoskop podróżuje dalej w głąb okrężnicy, pacjent może być poproszony o zmianę pozycji, aby pomóc prowadzić rurkę przez okrężnicę.34
W niektórych przypadkach cała okrężnica nie jest w stanie być zbadane. Może to być spowodowane następującymi przyczynami:
- nieodpowiednie przygotowanie jelita
- dyskomfort pacjenta i/lub nietolerancja
- dodatkowa tkanka okrężnicy blokująca drogę
- blizny po przebytych operacjach w obrębie jamy brzusznej
- ciężka choroba uchyłkowa
Jeśli kolonoskopia nie jest skuteczna w oglądaniu całego jelita grubego, może być wymagana inna procedura. Możliwe opcje obejmują powtórną kolonoskopię, lewatywę barową z podwójnym kontrastem, kolonografię tomografii komputerowej (CTC) i kapsułkowanie jelita grubego. Decyzja ta zależy od różnych czynników, takich jak wskazanie do pierwotnej kolonoskopii, charakterystyka pacjenta i dostępne technologie.5
Odzyskiwanie
Zabieg trwa zwykle od 20-60 minut. W większości przypadków kolonoskopia jest procedurą ambulatoryjną, więc po jej zakończeniu pacjenci mogą udać się do domu. Jednakże, jeśli pacjent został poddany sedacji podczas badania, należy zorganizować transport do domu. Pacjent powinien odpoczywać i relaksować się przez resztę dnia, aż do ustąpienia skutków działania leków. Po kolonoskopii normalne jest uczucie wzdęcia lub oddawania gazów przez kilka godzin, spacer może pomóc złagodzić to nieprzyjemne uczucie. Niewielka ilość krwi może pojawić się w pierwszym wypróżnieniu po badaniu, jest to normalne. Jednakże, jeśli pacjent wielokrotnie oddaje krew, ma nawracające bóle brzucha lub gorączkę 100°F lub wyższą, powinien zwrócić się o pomoc lekarską. Ważne jest również, aby powiadomić lekarza, jeśli po kolonoskopii wystąpi silne obrzmienie (rozdęcie) brzucha.1
Wyniki kolonoskopii
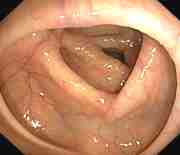
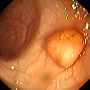
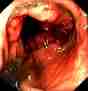
Normalna okrężnica Okrężnica z polipem Rak okrężnicy
Obrazy z Gastrolab.
Kolonoskopia umożliwia lekarzowi zbadanie wnętrza całej okrężnicy pod kątem nieprawidłowości, w tym: zapalenia jelit, owrzodzenia, krwawienia, zapalenia uchyłków, zapalenia okrężnicy, polipów okrężnicy i guzów. Negatywny – lekarz nie znajduje nic niezwykłego. Pacjent może nie mieć potrzeby wykonywania kolejnej kolonoskopii przez kilka lat. Pozytywna – lekarz znajduje coś podejrzanego o chorobę. Pacjent musi poddawać się częstszym badaniom przesiewowym. Jeśli zostanie znalezionych kilka małych polipów (1 cm lub mniej), pacjent może nie potrzebować kolonoskopii przez kolejne 5-10 lat, w zależności od innych czynników ryzyka. W przypadku stwierdzenia wielu dużych polipów lub polipów z komórkami przednowotworowymi pacjentowi może być zalecane wykonywanie kolonoskopii co 3-5 lat. Biopsja po kolonoskopii Jeśli zauważona zostanie jakaś nieprawidłowość, lekarz może zdecydować o jej usunięciu lub pobraniu próbki tkanki (biopsja) do analizy. Specjalnie wyszkolony lekarz, zwany patologiem, zbada tkankę przy pomocy mikroskopu i ustali diagnozę. Biopsja może pomóc określić charakter tkanki (łagodna lub rakowa) i pomóc lekarzowi zdecydować, czy nieprawidłowość musi zostać usunięta. Aby uzyskać biopsję, metalowe kleszcze są przepuszczane przez lunetę i używane do odcięcia fragmentu tkanki okrężnicy. Alternatywnie, lekarz może zdecydować się na pobranie szczoteczki z wyściółki okrężnicy w celu oceny obszaru podejrzanego o nieprawidłowość. W tym przypadku, mała nylonowa szczotka jest przekazywana przez środek kolonoskopu i jest pocierana o wyściółkę okrężnicy, aby pobrać małą próbkę tkanki. Niezależnie od tego, która procedura jest wykonywana, pacjent nie będzie odczuwał żadnego bólu ani sensacji. Pamiętaj: tylko dlatego, że lekarz zdecyduje się na pobranie biopsji, nie musi to oznaczać, że podejrzewa się raka. Biopsja może również pomóc w zdiagnozowaniu innych problemów, takich jak zapalenie czy wrzody. Jeśli podczas kolonoskopii zostanie usunięta tkanka, może zostać zaplanowane spotkanie kontrolne, aby umożliwić pacjentowi i lekarzowi omówienie wyników.
Możliwe wady
Kolonoskopia jest skutecznym sposobem oglądania jelita grubego, ale istnieją wady tego badania:
Nieefektywne badanie
Czasami kolonoskopia nie jest skuteczna w badaniu całego jelita grubego. Jeśli okrężnica nie jest czysta lub występuje blokada, lekarz może nie być w stanie zbadać całej okrężnicy. Może to spowodować, że nieprawidłowości zostaną przeoczone. W takich przypadkach może być również konieczne wykonanie lewatywy barowej lub wirtualnej kolonoskopii. Starsze badanie, z 1997 roku, wykazało, że kolonoskopia nie zbadała całej okrężnicy w 10-15% przypadków i przeoczyła 10-20% zmian.6
Możliwe skutki uboczne
W większości przypadków kolonoskopia nie powoduje żadnych skutków ubocznych, ale mogą one wystąpić.
- Dla niektórych pacjentów kolonoskopia jest niewygodna, bolesna i może powodować lęk. Pacjenci ci mogą otrzymać jakąś formę środka uspokajającego/znieczulającego w celu zmniejszenia tych odczuć. W każdym przypadku zastosowania środka uspokajającego/znieczulającego istnieje ryzyko wystąpienia działań niepożądanych, w tym senności, nudności i/lub bólu w miejscu wstrzyknięcia.
- Uszkodzenie jelita grubego może być skutkiem kolonoskopii lub biopsji jelita grubego. Badanie z 1997 r. wykazało, że rozdarcie wyściółki okrężnicy występuje w jednym na 500-1000 przypadków.6
- Kolonoskopie mogą być drogie (od $500-$1000), trzy razy droższe niż lewatywa barowa. Sprawdź u swojego ubezpieczyciela możliwość pokrycia kosztów tego badania.
Wirtualna kolonoskopia
Wirtualna kolonoskopia to kolejna technika przesiewowa w kierunku raka jelita grubego. W przeciwieństwie do konwencjonalnej kolonoskopii, wirtualna kolonoskopia wykorzystuje tomograf komputerowy (CT) i grafikę komputerową do tworzenia trójwymiarowych obrazów jelita grubego. Radiolog analizuje te obrazy w celu wykrycia nieprawidłowości.
Wady
Wirtualna kolonoskopia jest bardziej komfortowa dla pacjenta niż kolonoskopia konwencjonalna, ponieważ nie wymaga sedacji i nie wiąże się z wprowadzeniem kolonoskopu do odbytnicy. Wirtualna kolonoskopia zajmuje również mniej czasu (tylko 15-20 minut) i umożliwia badanie narządów otaczających okrężnicę pod kątem nieprawidłowości.
Wady
Wirtualna kolonoskopia ma pewne wady w porównaniu z kolonoskopią konwencjonalną. Lekarz nie może usunąć polipów ani pobrać próbek tkanki z podejrzanych obszarów, w przypadku wykrycia zmiany może być konieczne wykonanie konwencjonalnej kolonoskopii w celu dalszego zbadania nieprawidłowości. Ponadto wirtualna kolonoskopia nie jest w stanie dostarczyć informacji o szczegółach i kolorze błony śluzowej, co jest przydatne w charakterystyce zmian chorobowych.
Jak wszystkie metody wykrywania, wirtualna kolonoskopia nie jest w 100% skuteczna w wykrywaniu chorób.78
Przygotowanie do wirtualnej kolonoskopii
Przygotowanie
Przygotowanie jest podobne jak w przypadku tradycyjnej kolonoskopii. Przed badaniem pacjent musi usunąć z jelita grubego wszelkie stolce. Ponadto, dzień przed badaniem przyjmuje się doustny środek kontrastowy w celu zwiększenia jakości obrazu.
Wirtualna kolonoskopia Procedura
Mała końcówka lewatywy jest wprowadzana do odbytu pacjenta w celu wprowadzenia powietrza do okrężnicy; jest to jedyna inwazyjna część badania. Reszta egzaminu składa się z serii zdjęć rentgenowskich, które są wykonywane, podczas gdy pacjent jest umieszczony wygodnie na plecach i brzuchu.910
Other than the temporarily feeling of abdominal cramping or gas pains from the air inserted into colon, the exam is easy and painless. Badanie jest również szybkie, a ponieważ nie wymaga znieczulenia, pacjent może powrócić do normalnej aktywności natychmiast po wirtualnej kolonoskopii. Perforacja okrężnicy nie stanowi ryzyka, ponieważ badanie jest nieinwazyjne.910
Konwencjonalna vs wirtualna kolonoskopia
W badaniu z 2003 roku porównano wyniki wirtualnej kolonoskopii TK z konwencjonalną kolonoskopią optyczną u 1233 bezobjawowych dorosłych (średnia wieku 57,8 lat). Wyniki podsumowano poniżej:
Średnica polipa 6 mm lub więcej:
- Średnica polipa 10 mm lub więcej:
- Konwencjonalna kolonoskopia: 87,5% czułości
- Kolonoskopia wirtualna: 93,8% sensitivity
- Polyp diameter 8 mm or more:
- Kolonoskopia konwencjonalna: 91,5% czułości
- Wirtualna kolonoskopia: 93,9% czułości
- Kolonoskopia konwencjonalna: 92,3% czułość
- Kolonoskopia wirtualna: 88,7% czułość
Swoistość wirtualnej kolonoskopii wynosiła 96% dla polipów o średnicy co najmniej 10 mm, 92,2% dla polipów o średnicy co najmniej 8 mm i 79,6% dla polipów o średnicy co najmniej 6 mm. Dwa z wykrytych polipów były złośliwe, oba zostały wykryte podczas wirtualnej kolonoskopii. Jeden z nich został jednak przeoczony w kolonoskopii optycznej.11
Badacze doszli do wniosku, że wirtualna kolonoskopia TK jest użyteczną, dokładną metodą badań przesiewowych w kierunku raka jelita grubego u osób dorosłych należących do grupy średniego ryzyka. Nadal prowadzone są badania mające na celu ocenę przydatności tej techniki w badaniach przesiewowych w kierunku raka jelita grubego.1213
Więcej informacji na temat kolonoskopii i raka jelita grubego z Winship Cancer Institute of Emory University.
- 1. a. b. c. d. e. f. JD Waye. „Colonoscopy”. CA: A Cancer Journal for Clinicians. 1992;42(6):350-65.
- 2. Franco, D., Leighton, J., & Gurudu, S. (2017). Approach to Incomplete Colonoscopy (Podejście do niepełnej kolonoskopii): New Techniques and Technologies. Gastroenterologia & Hepatologia, 13(8), 476-483.
- 3. Seward, E. (2019). Najnowsze postępy w kolonoskopii. F1000Research, 8. http://doi.org/10.12688/f1000research.18503.1
- 4. Lee, S. -H., Park, Y. -K., Lee, D. -J., & Kim, K. -M. (2014). Colonoscopy procedural skills and training for new beginners. World Journal Of Gastroenterology, 20(45), 16984-95. http://doi.org/10.3748/wjg.v20.i45.16984
- 5. Franco, D., Leighton, J., & Gurudu, S. (2017). Approach to Incomplete Colonoscopy: New Techniques and Technologies. Gastroenterologia & Hepatologia, 13(8), 476-483.
- 6. a. b. Fenlon, HM and Ferrucci, JT. „Virtual Colonoscopy: What Will the Issues Be?”. American Journal of Roentegenology. 1997 Aug;169(2):453-8.
- 7. Pinkhardt PJ, Kim DH. (2008) Computerized tomography colonography: a primer for gastroenterologists. Clin Gastroenterol Hepatol. May;6(5):497-502.
- 8. Kim DH, Pickhardt PJ, Hanson ME, Hinshaw JL. (2010) CT colonography: performance and program outcome measures in an older screening population. Radiology. Feb;254(2):493-500.
- 9. a. b. „Virtual Endoscopy.” Radiology Regional Center.
- 10. a. b. „Virtual Colonoscopy.” The Center for Virtual Colonoscopy at Boston Medical Center.
- 11. Pickhardt PJ, et al. „Computed Tomographic Virtual Colonoscopy to Screen for Colorectal Neoplasia in Asymptomatic Adults.” N Engl J Med. 2003 Dec 4;349(23):2191-200. Epub 2003 Dec 1.
- 12. Lin, OS. 2010. Computed tomographic colonography: hope or hype? World J Gastroenterol. Feb 28;16(8):915-20.
- 13. LaBundy J, Prather CM. Choices in colorectal cancer screening: a review of current screening modalities and recommendations. Mo Med. 2009. Sep-Oct;106(5):351-5.
