Original Editor – Sara Halliday & Ashley Walker from Bellarmine University’s Pathophysiology of Complex Patient Problems project.
Najlepsi współpracownicy – Ashley Walker, Sara Halliday, Elaine Lonnemann, Leana Louw i Shaimaa Eldib
Definicja/Opis:
Nekrotyczne zapalenie powięzi jest potencjalnie zagrażającą życiu infekcją bakteryjną, która polega na szybko postępującej martwicy powięzi i tłuszczu podskórnego, która ostatecznie prowadzi do martwicy skóry i mięśni. Najszybciej postępującym typem martwiczego zapalenia powięzi jest zakażenie paciorkowcem grupy A, znanym również jako bakteria zjadająca ciało. Martwicze zapalenie powięzi może również obejmować zakażenia bakteryjne pojedynczą bakterią (monomikrobialne) lub kombinacją bakterii (polimikrobialne). Martwicze zapalenie powięzi może wystąpić z kilku powodów (urazowych i nieurazowych) i w różnych populacjach pacjentów. Stwierdzono, że niektóre schorzenia predysponują pacjentów do ryzyka infekcji. Większość z tych stanów powoduje immunosupresję i obejmuje cukrzycę, nowotwory złośliwe, nadużywanie leków i przewlekłą chorobę nerek.
Postęp zakażenia rozpoczyna się od wprowadzenia bakterii do miejsca zakażenia i zwykle jest wynikiem urazu skóry, jednak uraz nie jest koniecznym elementem. Gdy zakażenie zostanie zasiane lokalnie, bakterie rozprzestrzeniają się przez głębokie płaszczyzny powięzi, powodując rozległe uszkodzenie tkanek i zakażenie. Rozprzestrzenianie się bakterii może powodować niedokrwienie okolicy z powodu zakrzepicy występującej w naczyniach krwionośnych, co ostatecznie może doprowadzić do zgorzeli.
Epidemiologia i etiologia:
Epidemiologia:
Liczba zgłoszonych przypadków martwiczego zapalenia powięzi u dorosłych wynosi 0,40 przypadków na 100 000 osób/rok, podczas gdy zachorowalność u dzieci jest znacznie wyższa i wynosi 0,08 przypadków na 100 000 osób/rok. Martwicze zapalenie powięzi jest uważane za rzadkie schorzenie, jednakże śmiertelność pozostaje wysoka. Dowody szacują śmiertelność na 20-40%, która wzrasta wraz z opóźnieniem wstępnej diagnozy. Według Centrum Kontroli Chorób szacuje się, że każdego roku w Stanach Zjednoczonych występuje 9,000-11,500 przypadków martwiczego zapalenia powięzi, co powoduje 1,000-1,800 zgonów rocznie. Mimo, że martwicze zapalenie powięzi jest często śmiertelne u dorosłych, jego śmiertelność wydaje się być niższa u dzieci. Wysoce zmienny obraz kliniczny sprawia, że diagnostyka jest trudna, co często prowadzi do błędnego rozpoznania i opóźnienia w podjęciu leczenia.
Etiologia:
Nekrotyzujące zapalenie powięzi jest wywoływane przez bakterie. Najczęstszą bakterią związaną z martwiczym zapaleniem powięzi po niewielkim urazie jest Streptococcus grupy A. Kiedy martwicze zapalenie powięzi rozwija się po operacji, jest to prawdopodobnie mieszanka bakterii. Po dostaniu się do organizmu, szybko się rozmnaża i wydziela toksyny/enzymy, które uszkadzają powięź i tkanki miękkie. Bakteria osłania się przed układem odpornościowym organizmu, co przyspiesza proliferację wzdłuż płaszczyzn tkanek.
Każdy stan, który zaburza właściwości skóry, może prowadzić do infekcji. Niektóre z tych warunków obejmują urazy skóry, zakażone igły (np. u osób nadużywających narkotyków dożylnie), łuszczycę, odleżyny, ospę wietrzną i ukąszenia pluskiew. Zazwyczaj martwicze zapalenie powięzi występuje w następstwie jakiegoś urazu skóry, jednak opisywano również przyczyny nieurazowe. Czynnik sprawczy może być tak banalny jak zadrapanie lub ukąszenie owada. Opisywano również przypadki martwiczego zapalenia powięzi po zabiegach akupunktury i aspiracji stawów.
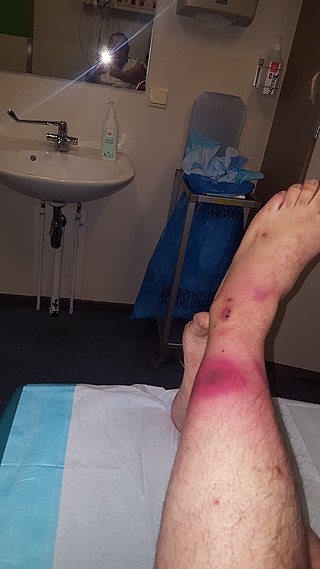
Charakterystyka/prezentacja kliniczna
Objawy i symptomy:

Pacjent może początkowo prezentować:
- narastający ból,
- tkliwość przy palpacji okolicy miejscowej i okołostawowej,
- plamicę, rumień, obrzęk.
- , krepitus, ropny drenaż i zwykle historia jakiegoś rodzaju urazu.
- Częste są również skargi na objawy grypopodobne (nudności, wymioty, gorączka, złe samopoczucie itp.).
- Pacjenci mogą zgłaszać się z objawami sepsy, które obejmują gorączkę, tachykardię, zmieniony stan psychiczny i cukrzycową kwasicę ketonową, która zwykle towarzyszy urazom skóry.
- Postępujące objawy obejmują krwawienie podskórne, zgorzel i martwicę, co może prowadzić do zespołu ogólnoustrojowej reakcji zapalnej (SIRS), wstrząsu septycznego, a nawet zgonu.
Kliniczna prezentacja martwiczego zapalenia powięzi jest różna i zazwyczaj może być mylona z innymi patologiami, takimi jak zapalenie tkanki łącznej i powierzchowne zakażenia skóry. Świadomość klinicznej prezentacji martwiczego zapalenia powięzi ma kluczowe znaczenie ze względu na szybki postęp choroby. Dowody wskazują, że trafna diagnoza jest trudna do postawienia, ponieważ tylko 15% do 34% pacjentów z martwiczym zapaleniem powięzi ma właściwe rozpoznanie przy przyjęciu. Często dochodzi do błędnej diagnozy z powodu niejasnych objawów, które mogą być obecne (tj. rumień, gorączka, ból) lub ich braku.
Typy:
Nekrotyzujące zapalenie powięzi można podzielić na 2 typy:
- Typ 1: jest definiowany jako martwicze zapalenie powięzi wywołane zarówno przez bakterie tlenowe, jak i beztlenowe,
- Tpe 2 :jest wywołany przez Streptococcus betahaemolytic grupy A i Staphylococcus aureus.
Zaangażowanie ogólnoustrojowe:
W wyniku martwiczego zapalenia powięzi dochodzi do upośledzenia wielu układów. Jeśli nie jest leczone, martwicze zapalenie powięzi może prowadzić do niewydolności wieloukładowej. Konkretne układy biorące udział w tym procesie to:
- Układ kostny: Rozpad tkanek spowodowany zakażeniem
- Układ sercowo-naczyniowy: Implikowany przez hipotensję, która występuje jako objaw martwiczego zapalenia powięzi. Ponadto, niewydolność serca może wynikać z zaawansowania choroby.
- Układ płucny: Może być zagrożony z ewentualnej niewydolności oddechowej, która może wystąpić w późniejszych etapach
- Układ pokarmowy: Wspólny objaw nudności i wymioty
- Układ moczowo-płciowy: Może prowadzić do niewydolności nerek
- Układ immunologiczny: Comon sign of fever
Risk Factors:
- Diabetes (accosiated with 70.3% pacjentów w badaniu z 2003 r.)
- Choroba przewlekła
- Immunosupresja
- Stosowanie leków dożylnych
- Choroba naczyń obwodowych
- Niewydolność nerek
- Nowotwór złośliwy
Procedury diagnostyczne:
- Tomografia komputerowa: Pogrubienie powięzi głębokiej, uwypuklenie, płyn i gaz w płaszczyznach tkanek miękkich w powięzi powierzchownej i wokół niej są wskaźnikami martwiczego zapalenia powięzi.
 |
 |
 |
- Ultrasonografia: Thickening and distortion of deep fascia, and fluid collections along deep fascia are denoted
- MRI: Pogrubienie powięzi głębokiej, kolekcje płynu wzdłuż powięzi głębokiej oraz hiperintensywny sygnał T2W w obrębie mięśni
- Temat kontrowersyjny, ponieważ niektórzy autorzy twierdzą, że wzmocnienie powięzi jest wskaźnikiem, podczas gdy inni autorzy twierdzą, że brak wzmocnienia powięzi jest wynikiem pozytywnym.
- Badania laboratoryjne: (takie same jak te stosowane w przypadku ciężkich zakażeń tkanek miękkich)
- Pełna morfologia krwi
- Elektrolity
- Wskaźnik sedymentacji erytrocytów
- Białko C-reaktywne
- Biopsja mrożonego wycinka: Ograniczone ze względu na wysokie koszty
Numeryczny arkusz wyników, zwany laboratoryjnym wskaźnikiem ryzyka martwiczego zapalenia powięzi (LRINEC), został opracowany na podstawie parametrów laboratoryjnych jako możliwe narzędzie wskazujące do wykrywania martwiczego zapalenia powięzi. Wynik ≥6 ma pozytywną wartość predykcyjną wynoszącą 92% i negatywną wartość predykcyjną wynoszącą 96%.
Punktacja LRINEC poniżej 5 wskazuje na niskie ryzyko <50%; wynik 6-7 na pośrednie ryzyko, a wynik 8 i więcej wskazuje na wysokie ryzyko ponad 75%. Punktacja jest oparta na następujących kryteriach:
| Parametr | Zakres | Score |
|---|---|---|
| Hb (g/dl) | >13,5
11,0 – 13.5 <11 |
0 |
| Białe krwinki (10^9/L) | <15
15 -. 25 >25 |
0 |
| Sód (mmlo/L) | <135 | 2 |
| Kreatynina (μmol/L) | >141 | 2 |
| Glukoza | >10 | 1 |
| C-.reaktywne białko | >150 | 4 |
W dodatku, Dodatkowo można zbadać posiewy krwi i ropę oraz wskazać eksplorację chirurgiczną w celu potwierdzenia rozpoznania martwiczego zapalenia kości ramiennej. . Jednakże, systemowi punktacji LRINEC brakowało czułości diagnostycznej. Podwyższony poziom mleczanów w surowicy został uznany zarówno za wskaźnik diagnostyczny, jak i prognostyczny
Diagnoza różnicowa :
- Cellulitis
- Powierzchowne zakażenia skóry
- Ostre zapalenie najądrza
- Zgorzel gazowa
- Przepukliny
- Zapalenie sutka
- Skręt jądra
- Zespół wstrząsu toksycznego
.
Postępowanie medyczne:

Agresywna forma leczenia martwiczego zapalenia powięzi jest konieczna ze względu na szybką progresję zakażenia po zakażeniu. Typowe postępowanie obejmuje dożylne podawanie antybiotyków o szerokim spektrum działania oraz wczesne chirurgiczne usunięcie martwiczych tkanek. Do czasu chirurgicznego usunięcia tkanek, niedotlenienie tkanek ogranicza skuteczność antybiotyków podawanych dożylnie. Wysokodawkowy schemat antybiotykoterapii jest krytyczny w leczeniu infekcji, aby ograniczyć ilość uszkodzeń tkanek, które mogą wystąpić. Zapalenie, które jest związane z infekcją powoduje intensywny ból i dyskomfort, który nie jest łagodzony przez leki przeciwbólowe. Te dwa objawy kliniczne występujące w martwiczym zapaleniu powięzi pozwalają na odróżnienie go od zapalenia tkanki łącznej. Wczesne rozpoznanie jest kluczowe dla skutecznego leczenia. Jeśli zostanie wykryte we wczesnym stadium, chirurgiczne usunięcie może być niewielkie i bardziej zlokalizowane w zakażonym naskórku, tkance podskórnej i tłuszczowej.
Po chirurgicznym usunięciu rany najważniejsza jest pielęgnacja rany. W zależności od rozległości patologii może być konieczne rozległe usunięcie zakażenia, co prowadzi do powstania dużych ran operacyjnych. Wiąże się to z ryzykiem wystąpienia kolejnych zakażeń rany, dlatego optymalna pielęgnacja rany jest niezwykle istotna. Opatrunki podciśnieniowe lub podciśnieniowa terapia ran mogą być stosowane w celu ułatwienia procesu gojenia się rany, poprzez zwiększenie perfuzji krwi i wspieranie tkanki ziarninowej, szczególnie w głębi rany. W ten sposób usuwany jest wysięk, co zmniejsza ilość mediatorów hamujących i metaloproteinaz macierzy, które zakłócają proces gojenia.
W późniejszych stadiach martwiczego zapalenia powięzi może dojść do wstrząsu ogólnoustrojowego, powodującego niewydolność wielu układów narządowych. Na tym etapie może wystąpić niewydolność oddechowa, niewydolność serca, niskie ciśnienie krwi i niewydolność nerek. Amputacja kończyny jest konieczna, gdy infekcja zaczyna rozprzestrzeniać się na inne układy narządów.
Tlenoterapia hiperbaryczna została zaproponowana jako terapia wspomagająca w leczeniu martwiczego zapalenia powięzi. Jednak wyniki badań nad skutecznością tego leczenia są sprzeczne. Głównymi zaletami tlenoterapii hiperbarycznej jako uzupełnienia standardowych procedur jest zachowanie tkanek i zmniejszenie śmiertelności. W innym badaniu przeprowadzonym przez Golger i wsp. stwierdzono, że dodanie tlenoterapii hiperbarycznej nie wykazało poprawy śmiertelności. Istnieje potrzeba przeprowadzenia badań na wyższym poziomie, aby uzyskać bardziej jednoznaczne wyniki.
Zarządzanie fizjoterapią:
Zarządzanie fizjoterapią będzie miało miejsce przede wszystkim po chirurgicznym usunięciu rany i będzie koncentrować się głównie na utrzymaniu, zapobieganiu i zarządzaniu wtórnymi powikłaniami. Fizjoterapia nie odgrywa roli w leczeniu tej patologii. Pacjenci z martwiczym zapaleniem powięzi mają zwiększone ryzyko utraty wytrzymałości i siły.
- Profilaktyka:
- Profilaktyczna fizjoterapia klatki piersiowej w celu zapobiegania niedodmie, ponieważ pacjenci ci często spędzają większość czasu w łóżku
- Utrata siły mięśniowej i zakresu ruchu: Poprzez włączenie programu ćwiczeń
- Utrata funkcji: Program mobilności
- Odleżyny: Pozycjonowanie i mobilizacja
- Utrzymanie: Klatki piersiowej, funkcji i zakresu ruchu
- Postępowanie w przypadku wtórnych powikłań:
- Zapalenie płuc/zakażenia klatki piersiowej/niewydolność oddechowa z włączeniem fizjoterapii klatki piersiowej
- Skutki bezruchu – Stopniowany program ćwiczeń wzmacniających; trening przenoszenia; reedukacja chodu; poprawa niezależności; zajęcie się ograniczeniami funkcjonalnymi
- Odleżyny: Positioning and mobilization
- Rehabilitacja po amputacji
- Shupak A, Oren S, Goldenberg I, Barzilai A, Moskuna R, Bursztein S. Necrotizing fasciitis: an indication for hyperbaric oxygenation therapy? Surgery 1995;118(5):873-8.
- 2,0 2,1 2,2 2,3 2,4 2,5 Bechar J, Sepehripour S, Hardwicke J, Filobbos G. Laboratory risk indicator for necrotising fasciitis (LRINEC) score for the assessment of early necrotising fasciitis: a systematic review of the literature. The Annals of The Royal College of Surgeons of England 2017 May 27;99(5):341-6.
- 3.0 3.1 Schroder̈ A, Gerin A, Firth GB, Hoffmann KS, Grieve A, von Sochaczewski CO. A systematic review of necrotising fasciitis in children from its first description in 1930 to 2018. BMC infectious diseases. 2019 Dec;19(1):317.
- Hsiao C-T, Weng H-H, Yuan Y-D, Chen C-T, Chen I-C. Predictors of mortality in patients with necrotizing fasciitis. American Journal of Emergency Medicine 2008; 26: 170-75.
- 5,0 5,1 5,2 5,3 5,4 5,5 5,6 Puvanendran R, Huey JC, Pasupathy S. Necrotizing fasciitis. Canadian family physician 2009;55(10):981-7.
- File JT, Tan JS, DiPersio JR. Group A streptococcal necrotizing fasciitis. Diagnozowanie i leczenie „zespołu bakterii zjadających ciało”. Cleveland Clinic journal of medicine 1998;65(5):241-9.
- 7.0 7.1 Jallali N, Withey S, Butler PE. Hyperbaric oxygen as adjuvant therapy in the management of necrotizing fasciitis. The American Journal of Surgery 2005;189(4):462-6.
- The National Necrotizing Fasciitis Foundation. Co to jest NF? Available from: http://www.nnff.com/what-is-nf.html (accessed 1 April 2012).
- 9.0 9.1 Fazeli M, Keramati M. Necrotizing fascitis: an epidemiologic study of 102 cases. Indian Journal Of Surgery 2007;69:136-139.
- Kiat HJ, Natalie YH, Fatimah L. Necrotizing fasciitis: How reliable are the cutaneous signs? Journal of emergencies, trauma, and shock. 2017 Oct;10(4):205.
- Goodman C, Snyder T. Differential Diagnosis for Physical Therapists Screening for Referral. 4th ed. St. Louis: Saunders Elsevier, 2007.
- 12.0 12.1 Wong CH, Chang HC, Pasupathy S, Khin LW, Tan JL, Low CO. Necrotizing fasciitis: clinical presentation, microbiology, and determinants of mortality. J Bone Joint Surgery Am 2003;85-A(8):1454-60.
- Hodgins N, Damkat-Thomas L, Shamsian N, Yew P, Lewis H, Khan K. Analysis of the increasing prevalence of necrotising fasciitis referrals to a regional plastic surgery unit: a retrospective case series. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2015 Mar 1;68(3):304-11.
- 14.0 14.1 Bisno AL, Cockerill FR, Bermudez CT. The Initial Outpatient-Physician Encounter in Group A Streptococcal Necrotizing Fasciitis. Clinical Infectious Diseases 2000 Aug; 31:607-8.
- El-khani U, Nehme J, Darwish A, Jamnadas-Khoda B, Scerri G, Heppell S, Bennett N. Multifocal necrotising fasciitis: an overlooked entity? Journal of Plastic, Reconstructive & Aesthetic Surgery. 2012 Apr 1;65(4):501-12.
- Corona PS, Erimeiku F, Reverté-Vinaixa MM, Soldado F, Amat C, Carrera L. Necrotising fasciitis of the extremities: implementation of new management technologies. Injury. 2016 Sep 1;47:S66-71.
- Baharestani M. Negative pressure wound therapy in the adjunctive management of necrotizing fascitis: examining clinical outcomes. Ostomy Wound Management 2008;54:44-50.
- Golger A, Ching S, Goldsmith CH, Pennie RA, Bain JR. Mortality in patients with necrotizing fasciitis. Plast Reconstr Surg 2007; 119(6): 1803-7.
- Duffin M, Farist K, Novak M. The impact of physical therapy on necrotizing fasciitis: A case report. Georgia Regent University. 2014.
- Vaughn A. Physical therapy intervention for in acute care for an adolescent with extensive muscle destruction follwoing necrotizing fasciitis: A case report . Wydział Marieb College of Health and Human Services Florida Gulf Coast University. 2017.
