Pacjentką była 59-letnia kobieta z wywiadem w kierunku cukrzycy typu 2, nadciśnienia tętniczego i podagry, która była leczona metforminą, walsartanem, enalaprylem i allopurynolem. Skonsultowała się z dermatologiem 1 miesiąc po pojawieniu się hiperpigmentowanych plam. Zmiany pojawiły się początkowo na dłoniach i podeszwach stóp, a następnie objęły rozległe obszary skóry, głównie w okolicach międzypalcowych (ryc. 1 i 2). Szczególną uwagę zwracały hiperpigmentowane plamy na wargach i podłużna melanonychia na paznokciach (ryc. 3). Rozpoznanie różnicowe obejmowało liszaj płaski barwnikowy odwrotny lub niepożądaną reakcję polekową typu likenoidowego. Dwie biopsje skóry wykazały powierzchowne gąbczaste i łuszczycowe okołonaczyniowe zapalenie skóry z eozynofilami, zgodne z niepożądaną reakcją na lek. W 6-miesięcznym badaniu kontrolnym u chorego wystąpiła żółtaczka śluzówkowo-skórna, osłabienie i duszność spoczynkowa. Zlecono szereg badań, których wyniki wykazały ciężką niedokrwistość megaloblastyczną (tab. 1). W badaniu etiologicznym stwierdzono wysokie miana przeciwciał przeciwko komórkom ciemieniowym i czynnikowi wewnętrznemu, a endoskopia górnego odcinka przewodu pokarmowego wykazała przewlekłe zanikowe zapalenie błony śluzowej żołądka. Wyniki następujących badań były prawidłowe: żelazo, foliany, kortyzol, hormon tyreotropowy, wolna tyroksyna, szybka reagina w osoczu oraz badania serologiczne w kierunku ludzkiego wirusa niedoboru odporności, wirusa zapalenia wątroby typu B i wirusa zapalenia wątroby typu C. Rozpoczęto leczenie witaminą B12 podawaną dożylnie. Postępy u pacjentów były zadowalające, z częściową regresją zmian skórnych i całkowitą remisją zaburzeń hematologicznych po 5 miesiącach obserwacji (Tabela 1).
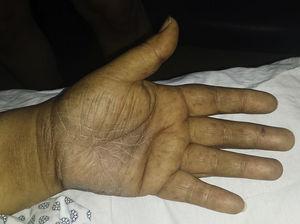
Multiple hyperpigmented macules on the palm of the left hand.
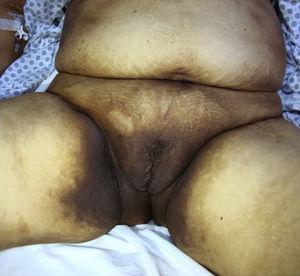
Extensive hyperpigmentation in intertriginous areas with genital, perineal and inguinal involvement.
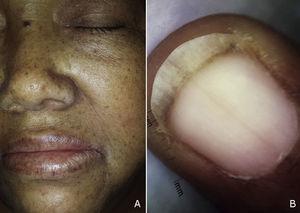
A, Hiperpigmentowane plamy na twarzy oraz górnej i dolnej wardze. B, obraz dermoskopowy melanonychii obejmującej paznokieć.
Summary of Laboratory Test Results on Diagnosis and 5 Months Posttreatment.
| Parametr | Pretreatment | Aftercare | Normal Range |
|---|---|---|---|
| Liczba erytrocytów (x106/mm3) | 1.52 | 5,5 | 4,0-5,2 |
| Hemoglobina (g/dL) | 6,0 | 13,0 | 12-16 |
| Hematokryt (%) | 17,4 | 41.5 | 36-46 |
| Mean corpuscular volume (fL) | 114.5 | 75.5 | 80-100 |
| Retikulocyty (%) | 3,06 | 1,12 | 0,5-1.5 |
| Stopień B12 w surowicy (pg/mL) | 105 | 559 | 200-900 |
| Bilans krwi | Anisocytoza, polichromazja, makrocytoza, dakrocyty, hypersegmented neutrophils | Hypochromia, polichromazja, mikrocytoza |
Witamina B12 odgrywa ważną rolę w syntezie DNA i RNA, działając jako kofaktor enzymów.1 Początek niedoboru witaminy B12 jest zwykle podostry, rozpoczyna się po wyczerpaniu rezerw organizmu. Niedobór może być spowodowany przez szereg problemów żywieniowych, w tym brak czynnika wewnętrznego, achlorhydria, choroba krętniczo-kątnicza, niedożywienie i zespoły złego wchłaniania.2 Diagnoza i leczenie mają duże znaczenie kliniczne, głównie ze względu na postępujące hematologiczne i neurologiczne involvement.
Opisano następujące objawy skórne: uogólniona hiperpigmentacja, zapalenie błony śluzowej jamy ustnej, nieprawidłowości paznokci i przedwczesne siwienie. Hiperpigmentacja jest często bardziej widoczna na kończynach, głównie na grzbietach dłoni i stóp, w miejscach zgięciowych, a czasami na paznokciach, języku i błonach śluzowych jamy ustnej.3 Ponieważ hiperpigmentacja jest objawem niespecyficznym, w takich przypadkach należy brać pod uwagę szeroki zakres rozpoznań różnicowych, między innymi: cukrzycę, chorobę Addisona, zespół Cushinga, zmiany pozapalne, amyloidozę, melanozę skóry, odkładanie się metali ciężkich, choroby tarczycy, nowotwory, reakcje polekowe, porfirię skórną tarda.4
Patofizjologia hiperpigmentacji jest nadal przedmiotem dyskusji. Pierwsza hipoteza została wysunięta przez Gilliama i Coxa,5 którzy stwierdzili, że pacjenci z niedoborem witaminy B12 mają obniżony poziom zredukowanego glutationu (GSH). Wiadomo, że GSH hamuje aktywność tyrozynazy, a w konsekwencji melanogenezę. Niski poziom GSH pozwala na zwiększenie aktywności tyrozynazy, a tym samym sprzyja nasileniu melanogenezy. Griepp6 zaproponował hipotezę dotyczącą biopteryny, substancji niezbędnej do hydroksylacji fenyloalaniny. Biorąc pod uwagę rolę fenyloalaniny w syntezie melaniny, wysoki poziom tego aminokwasu mógłby tłumaczyć hiperpigmentację. Marks3 wysunął hipotezę, że zmiana lokalizacji i dystrybucji melaniny może być zaangażowana, obserwując, że niedokrwistość megaloblastyczna jest związana z defektem w transporcie melaniny i jej wbudowywaniu do keratynocytów.
Dokładne rozpoznanie objawów skórnych i ewentualnego zaangażowania ogólnoustrojowego jest istotne w ustaleniu diagnozy. Badania krwi mogą ujawnić makrocytozę, niedojrzałe jądra i hipersegmentowane granulocyty. Może wystąpić wzrost stężenia bilirubiny i dehydrogenazy mleczanowej w surowicy, jak to miało miejsce w opisywanym przypadku. Czułość niskich stężeń witaminy B12 w surowicy (
(g/mL) waha się od 65% do 95%,1 co sprawia, że konieczne jest uzupełnienie tego wyniku innymi testami o większej czułości. Stężenia kwasu metylomalonowego powyżej 400nmol/l i homocysteiny powyżej 21μmol/l mają czułość odpowiednio 98% i 96%.1 Po potwierdzeniu rozpoznania należy zbadać przyczynę niedoboru. W ciężkich przypadkach należy pamiętać, że najczęstszą przyczyną niedoboru witaminy B12 jest autoimmunologiczne zapalenie błony śluzowej żołądka.7
U naszego pacjenta dalsze testy i badania ujawniły wysokie miana przeciwciał przeciwko komórkom parietalicznym i czynnikowi wewnętrznemu oraz przewlekłe zanikowe zapalenie błony śluzowej żołądka. Wyniki te przemawiały za rozpoznaniem autoimmunologicznego zapalenia błony śluzowej żołądka. Należy jednak zauważyć, że pacjent był leczony metforminą, lekiem, który był związany z obniżonym stężeniem witaminy B12 w surowicy. W niedawno przeprowadzonej metaanalizie stwierdzono, że leczenie metforminą jest istotnie związane ze zwiększoną częstością występowania niedoboru witaminy B12 i zmniejszonym jej stężeniem w surowicy.8 Możliwe jest zatem, że etiologia w tym przypadku mogła być dwojaka.
Histologia może ujawnić ścieńczenie naskórka, zmiany wakuolarne i wydłużenie jąder keratynocytów, zwiększenie liczby melanocytów w warstwach podstawnych oraz obecność licznych melanofagów w brodawkowatej skórze właściwej.3,9 W mikroskopii elektronowej widoczne będą wewnątrzcytoplazmatyczne desmosomy, liczne zagregowane wiązki włókien tonofilamentu w cytoplazmie keratynocytów oraz silnie skondensowane ziarnistości keratohialiny.10 W omawianym przypadku wyniki 2 przeprowadzonych badań histologicznych nie były zgodne z opisanymi powyżej ustaleniami i wskazywały raczej na niepożądane działanie leku. Możliwa uzupełniająca rola w etiologii 1 z leków tego pacjenta może tłumaczyć te wyniki, a zmiany histologiczne związane z reakcją na lek mogły zamaskować zmiany częściej występujące w przypadkach niedoboru witaminy B12.
Zalecane leczenie opiera się na podawaniu witaminy B12 doustnie, dożylnie lub domięśniowo; istnieje wiele protokołów postępowania. W randomizowanym badaniu klinicznym porównującym terapię doustną i pozajelitową, obie grupy wykazały podobne zmniejszenie średniej objętości ciała i wzrost hematokrytu po 4 miesiącach.11
Ten przypadek podkreśla związek przyczynowy pomiędzy niedoborem witaminy B12 i uogólnioną hiperpigmentacją skóry, związek, który prezentuje szeroką gamę manifestacji dermatologicznych. Podejrzenie kliniczne odgrywa podstawową rolę w procesie diagnostycznym i jest większe u pacjentów z grupy podwyższonego ryzyka, w tym wegetarian, pacjentów niedożywionych, osób starszych i pacjentów z zespołami złego wchłaniania lub poddanych gastrektomii lub operacji bariatrycznej.
.
