- Ce este displazia de dezvoltare a șoldului?
- Poate displazia de șold se poate corecta de la sine?
- Cine riscă să sufere de displazie de șold?
- Ce cauzează displazia de șold?
- Antecedente familiale
- Anomalii de modelare a uterului
- Naștere în travaliu
- Care sunt semnele și simptomele displaziei de dezvoltare a șoldului la copii?
- Cum se tratează displazia de șold?
- Displazia de șold necesită întotdeauna o intervenție chirurgicală?
- Harnașamentul Pavlik
- Reducție
- Reducere închisă și ghips spica
- Chirurgia de reducere deschisă pentru displazia de șold
- Care sunt riscurile tratamentelor pentru DDH?
- Ce fel de rezultat se poate aștepta un copil cu DDH?
- Autori
Ce este displazia de dezvoltare a șoldului?
Displazia de dezvoltare a șoldului (DDH), cunoscută și sub numele de displazie pediatrică de dezvoltare a șoldului sau displazie de șold, descrie un spectru de anomalii ale articulației șoldului care variază ca severitate de la o dislocare completă a articulației șoldului până la neregularități ușoare ale articulației șoldului localizate.

Displazia de șold se poate dezvolta la un bebeluș în jurul datei nașterii sau în timpul copilăriei timpurii. Deși este frecvent diagnosticată la bebeluși și copii mici, DDH afectează, de asemenea, adolescenții și adulții. Totuși, acest lucru poate fi atribuit, de obicei, unor cazuri mai ușoare de DDH care sunt dificil de diagnosticat și pot fi netratate în copilărie.
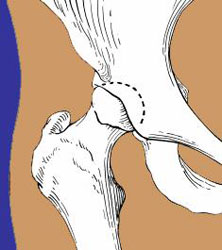
Ilustrație a femurului și a acetabulului.
întâlnire într-o articulație sănătoasă a șoldului
În articulația sănătoasă a șoldului, capătul superior al femurului (osul coapsei) se întâlnește cu acetabulul pentru a se potrivi împreună ca o bilă și un soclu, în care bila se rotește liber în soclu. Cartilajul, un țesut protector neted, căptușește oasele și reduce frecarea dintre suprafețe în timpul mișcării.
În DDH, cu toate acestea, există o relație anormală între componentele șoldului și, adesea, cavitatea șoldului este subdezvoltată și nu susține capul femural (bila).
Afecțiunile cuprinse în termenul de displazie de șold includ:
- șold dislocat: când nu există contact între cartilajul de pe bilă și cartilajul de pe orbită
- șold dislocabil: în cazul în care bila intră și iese cu ușurință din orbită
- șold subluxatabil: în cazul în care cartilajul bilei și al orbitei se ating, dar bila nu este așezată corect în orbită
- șold displazic: în cazul în care cavitatea șoldului sau acetabulul este subdezvoltat sau deficitar pentru a susține bila (mai frecvent la adolescenții mai în vârstă și la adulți decât la pacienții pediatrici)
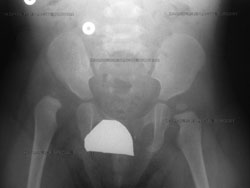
Radiografie preoperatorie antero-posterioară (față-spate) a unui șold drept dislocat la un copil mic (prezentat în stânga).
La copii, displazia de șold afectează mai frecvent șoldul stâng decât pe cel drept. Aproximativ 80% din cazuri urmează acest tipar. Cu toate acestea, afecțiunea poate fi prezentă în ambele șolduri.
Poate displazia de șold se poate corecta de la sine?
Câteva forme ușoare de displazie de dezvoltare a șoldului la copii – în special cele la sugari – se pot corecta de la sine cu timpul.
Cine riscă să sufere de displazie de șold?
Displazia de șold este mult mai frecventă la fete decât la băieți și are tendința de a se transmite în familie. Chiar și în rândul copiilor care nu au nicio legătură ereditară, există un risc mai mare la toți primii născuți.
Ce cauzează displazia de șold?
Genetica joacă un rol important, dar alte influențe în timpul sarcinii și al nașterii – cum ar fi afecțiunile congenitale cauzate de faptul că fătul se află într-un uter prea mic – și cazurile de naștere în decubit dorsal pot duce, de asemenea, la displazia de dezvoltare a șoldului.
Antecedente familiale
Riscul de luxație a șoldului la naștere este de aproximativ unul la 1.000. Dacă un părinte s-a confruntat cu displazia de șold în copilărie, riscul ca propriul copil să dezvolte acest risc crește cu 12% în comparație cu un părinte fără antecedente de această afecțiune. Un copil al cărui frate sau soră are displazie de șold va avea o șansă cu 6% mai mare de a dezvolta această afecțiune.
Anomalii de modelare a uterului
Înclinarea capului (torticolis) și întoarcerea înăuntru a părții din față a piciorului (metatarsus adductus) sunt afecțiuni congenitale care adesea sunt rezultatul constrângerii într-un uter prea mic. Aceste afecțiuni alertează cadrele medicale să fie atente la prezența displaziei de șold, care poate fi, de asemenea, cauzată de o astfel de constrângere.
Naștere în travaliu
Aceasta se întâmplă atunci când bebelușul iese din canalul de naștere cu fesele înainte, în loc să iasă cu capul înainte. Un copil născut pe dos are de 10 ori mai multe șanse de a dezvolta displazie de șold decât un copil născut cu capul înainte.
Care sunt semnele și simptomele displaziei de dezvoltare a șoldului la copii?
Când este prezentă la naștere, anomalia poate fi detectată în timpul unei examinări fizice de rutină a nou-născutului. Alte semne includ o discrepanță a lungimii picioarelor, limitarea amplitudinii de mișcare a șoldului sau o șchiopătare sau o clătinare în mers la copiii mici.
În timpul unei examinări de rutină a unui nou-născut, medicul flexează ușor șoldurile copilului în diferite direcții. Dacă șoldul este dislocat sau poate fi ușor dislocat sau subluxat (parțial dislocat), medicul poate simți un „pocnet” în timp ce șoldul se deplasează în afara alinierii. Într-un procent mai mic de cazuri, problema nu devine evidentă decât mai târziu, în copilărie sau în copilăria timpurie. Diagnosticarea ulterioară a displaziei de șold poate fi detectată în timpul examinărilor de rutină a stabilității șoldului în cabinetul pediatrului.
Semnele suplimentare care pot aduce displazia de șold de dezvoltare nediagnosticată în atenția părintelui și a medicului includ:
- o discrepanță a lungimii membrelor (un picior mai scurt decât celălalt) pe partea afectată
- un șchiopătat
- un mers dâmbitor (care indică faptul că ambele picioare sunt afectate)
- o gamă restrânsă de mișcare a articulației șoldului (care inițial poate fi detectată de către îngrijitor atunci când schimbă un scutec)
Pentru a confirma un diagnostic de displazie de dezvoltare a șoldului la copiii cu vârsta de până la patru-șase luni, un ortoped utilizează imagistica cu ultrasunete. Această tehnologie oferă un avantaj semnificativ față de o radiografie convențională, deoarece imaginile pot fi realizate în timp ce șoldul este în mișcare. „Acesta este un instrument de diagnosticare foarte precis și sigur, deoarece nu există radiații”, potrivit lui Roger F. Widmann, MD, șeful secției de chirurgie ortopedică pediatrică de la HSS. La copiii mai mari de șase luni, se folosesc raze X, care arată mai bine detaliile osoase, pentru a confirma diagnosticul.
Cum se tratează displazia de șold?
Intervenția timpurie este esențială pentru a se asigura că oasele care alcătuiesc articulația șoldului se dezvoltă corect. O creștere incorectă fie a globului, fie a alveolei poate cauza probleme de formare în cealaltă. Scopul este de a obține și de a menține congruența articulară. „Acetabulul și capul femural sunt dependente unul de celălalt pentru o creștere și dezvoltare normală”, explică Dr. Widmann. „Dacă bila nu se potrivește strâns în soclu, oferind un stimul de creștere specific, soclul poate deveni prea plat și incapabil să găzduiască o sferă. La rândul său, fără un contact adecvat cu acetabulul, capul și gâtul femural nu vor crește în mod normal.”
Displazia de șold necesită întotdeauna o intervenție chirurgicală?
Când este necesar un tratament, prima alegere pentru copiii cu vârsta sub șase luni este nechirurgicală, folosind un ham Pavlik. În minoritatea cazurilor în care acest lucru nu funcționează și la copiii care nu sunt diagnosticați decât după vârsta de șase luni, poate fi necesară intervenția chirurgicală.
Harnașamentul Pavlik
Harnașamentul Pavlik este o orteză moale care redirecționează ușor capul femurului în profunzimea alveolei sau a acetabulului, ceea ce stimulează dezvoltarea normală a articulației.
În mod obișnuit, hamul este folosit, în general, timp de trei luni. Inițial, copilul va purta hamul cu normă întreagă și, pe măsură ce poziția șoldului se îmbunătățește și se obține stabilitate, aceasta poate fi redusă la o utilizare cu jumătate de normă. Tratamentul cu hamul Pavlik are succes în aproximativ 85% dintre șoldurile dislocate la copiii cu vârsta sub șase luni.
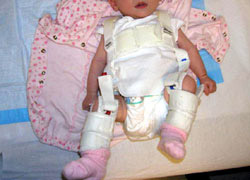
Fotografie a unui sugar într-un ham Pavlik.
Din păcate, hamul Pavlik nu este o bună opțiune de tratament pentru copiii mai mari, deoarece șoldul a devenit mai fixat în poziția dislocată și este mai dificil de realiniat.
Reducție
Pentru numărul mic de pacienți la care tratamentul cu hamul Pavlik nu are succes și pentru copiii la care diagnosticul nu este pus decât după ce au împlinit șase luni, ortopedul poate recomanda fie o operație de reducere închisă, fie o operație de reducere deschisă. Reducerea este o procedură prin care oasele sunt realiniate sau puse la loc pentru a optimiza congruența articulației șoldului. Procedurile de reducere sunt efectuate de ortopezi pediatri cu experiență specializată în tratamentul displaziei de șold. Există două tipuri de reducere:
- Reducere închisă: Deși în această procedură nu se fac incizii, ea necesită ca copilul să fie plasat sub anestezie generală. În timpul unei proceduri de reducere închisă, medicul folosește radiografia pentru a observa șoldul și apoi îl manipulează ușor pentru a-l alinia corespunzător, fără a face nicio incizie. Se aplică apoi un ghips pentru a menține șoldul în poziție timp de până la trei luni.
- Reducere deschisă: Într-o reducere deschisă, efectuată tot sub anestezie generală, este necesară o incizie chirurgicală pentru a îndepărta orice țesut care împiedică alinierea corectă a capului femural în orbită. Apoi se aplică și un ghips.
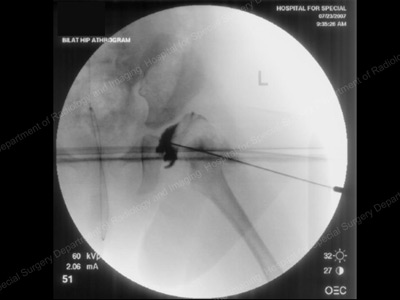
Imaginea de artrogramă a șoldului dislocat în sala de operație.
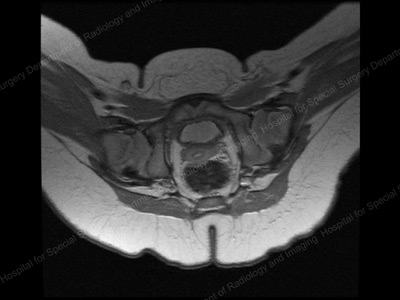
Imagine RMN a șoldului relocalizat (aliniat anatomic).
Reducere închisă și ghips spica
După reducerea închisă a șoldului, pacientul este plasat într-un ghips spica pentru 12 săptămâni pentru a menține alinierea corectă a globului și a orbitei șoldului. La HSS, folosim imagistica RMN 3D în secțiune transversală a șoldului după reducerea închisă pentru a confirma localizarea adecvată a șoldului și pentru a confirma congruența articulației șoldului. HSS preferă să folosească imagistica prin RMN, mai degrabă decât radiografii sau tomografii computerizate, deoarece nu sunt implicate radiații.
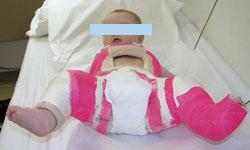
Fotografie a unui sugar în ghips spica.
Chirurgia de reducere deschisă pentru displazia de șold
Tratamentul prin reducere deschisă este în general rezervat copiilor cu vârsta mai mare de 10 luni care au un nou diagnostic de șold displazic sau în cazurile în care o reducere anterioară, închisă, a șoldului nu a avut succes.
În această procedură, chirurgul face o incizie, îndepărtează orice obstacol în calea realinierii anatomice a șoldului (cum ar fi ajustarea mușchilor încordați sau a altor țesuturi moi) și repoziționează capul femural în acetabulum. De asemenea, este posibil ca chirurgul să fie nevoit să restabilească anatomia normală prin efectuarea unei osteotomii de șold, o procedură prin care se fac tăieturi în femur și/sau în acetabul pentru a ajusta unghiurile la care se întâlnesc oasele și pentru a optimiza congruența articulației. Necesitatea unei osteotomii femurale sau acetabulare crește odată cu vârsta la care se pune diagnosticul. De obicei, este necesară pentru a corecta dezvoltarea anormală a oaselor la orice copil cu vârsta de peste trei sau patru ani.
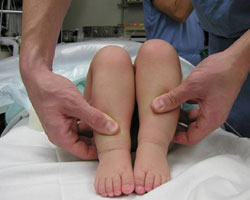
Vedere preoperatorie a unei luxații de șold drept, în care
piciorul drept pare mai scurt decât cel stâng.
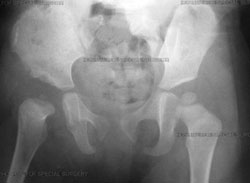
Imagine radiografică antero-posterioară (față-spate), la șase
luni după reducerea deschisă, cu șoldul drept realiniat.
Toate procedurile de reducere, inclusiv cele care implică o osteotomie, se fac în regim de internare și necesită utilizarea anesteziei generale. Copiii care sunt supuși unei reduceri deschise poartă un ghips pentru o perioadă de șase până la opt săptămâni. Odată ce ghipsul este îndepărtat, el sau ea continuă de obicei să poarte o orteză pe timp de noapte până când chirurgul ortoped stabilește că articulația șoldului se dezvoltă normal.
La unii pacienți care au o reducere deschisă sau închisă și/sau o osteotomie femurală, poate fi necesară și o osteotomie a bazinului pentru a ajusta unghiul acetabulului. La pacienții mai tineri, procedura adesea utilizată este osteotomia Pemberton sau Dega, în care acoperișul osos și cartilaginos al șoldului este reorientat în aliniere normală.
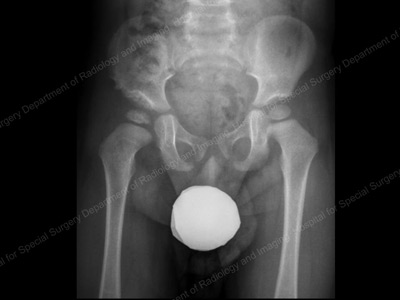
Radiografie antero-posterioară (față-spate) care arată displazia reziduală
acetabulară pe șoldul drept (prezentată în stânga).
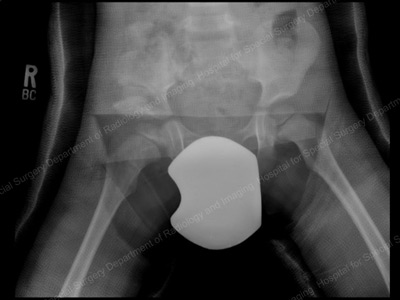
Radiografie postoperatorie imediată după osteotomia pelviană Dega.
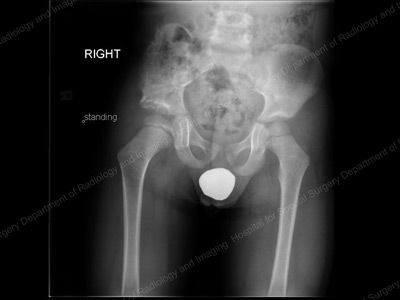
Radiografie: Pelvisul și șoldul la 18 luni după osteotomia pelviană Dega.
Care sunt riscurile tratamentelor pentru DDH?
Riscurile asociate cu intervenția chirurgicală – sângerare, infecție și cele asociate cu anestezia – sunt minime. Ortopedii pediatri au o grijă deosebită pentru a evita o afecțiune numită necroză avasculară (cunoscută și sub numele de AVN sau osteonecroză), în care oasele articulației șoldului nu primesc suficient sânge. Acest lucru poate fi cauzat dacă capul femural (bila articulației șoldului) este pus înapoi în acetabulum (cavitatea) cu o presiune inutilă, astfel că se folosește o presiune minimă. Necroza avasculară poate duce la o creștere anormală a osului.
În ceea ce privește siguranța acestor proceduri, Dr. Widmann spune: „Ceea ce le spun de obicei părinților este că riscul principal cu un diagnostic de displazie de dezvoltare a șoldului este să nu faci nimic. Netratați, acești copii se confruntă cu un risc ridicat de a dezvolta osteoartrită la vârsta adultă, cu modificările degenerative asociate care provoacă durere și rigiditate cronică și progresivă.”
Deși cifrele sunt greu de definit, unii membri ai comunității medicale cred că până la 50% dintre adulții care necesită în cele din urmă înlocuirea șoldului din cauza osteoartritei, au dezvoltat boala ca urmare a unei probleme pediatrice a șoldului. Majoritatea acestor cazuri sunt considerate a fi displazie de șold.
Ce fel de rezultat se poate aștepta un copil cu DDH?
Cu cât afecțiunea este tratată mai devreme, cu atât mai mari sunt șansele unui rezultat de succes, adică un șold care apare normal din punct de vedere anatomic atât în timpul examinării fizice, cât și la radiografie. Copiii care sunt tratați pentru displazia de șold sunt examinați la intervale regulate până la maturitatea scheletală (când creșterea este completă), pentru a se asigura că dezvoltarea normală continuă. În unele cazuri, un șold dislocat care a fost redus cu succes poate dezvolta încă displazie în anii următori, necesitând un tratament suplimentar.
Actualizat: 2/9/2021
Summary Pregătit de Nancy Novick – Examinări imagistice de diagnostic furnizate de HSS Radiologists
Autori
Associate Attending Orthopedic Surgeon, Hospital for Special Surgery
Associate Professor of Orthopedic Surgery, Weill Cornell Medical College
Imagine – Fotografia lui Emily R. Dodwell, MD, MPH, FRCSC
Asistent asistent de chirurgie ortopedică pediatrică, Hospital for Special Surgery
Profesor asistent de chirurgie ortopedică, Weill Cornell Medical College

Associate Attending Orthopedic Surgeon, Hospital for Special Surgery
Associate Professor of Orthopedic Surgery, Weill Cornell Medical College
Associate Attending Orthopedic Surgeon, Hospital for Special Surgery
Associate Professor, Clinical Orthopedic Surgery, Weill Cornell Medical College

Șef, Serviciul de conservare a șoldului, Spitalul de Chirurgie Specială
Cirurg ortoped asociat, Spitalul de Chirurgie Specială
Imagine – Fotografie – Roger F. Widmann, MD
Șef, Chirurgie ortopedică pediatrică, Spitalul de Chirurgie Specială
Cirurg ortoped asociat, Spitalul de Chirurgie Specială
.
