În cazul în care un embrion este identificat pe o scanare transabdominală și activitatea cardiacă nu este vizibilă, prognosticul este de obicei slab. Este important să realizăm că, ocazional, poate fi prezent un embrion foarte mic la care activitatea cardiacă nu poate fi confirmată.
Potrivit experienței unui grup de cercetători care au folosit o abordare transabdominală, în 21% din cazuri, un IUP normal nu avea o mișcare cardiacă embrionară vizibilă atunci când lungimea coroanei fesiere embrionare (CRL) era de 9 mm sau mai mică. Pe baza experienței lor, acești cercetători au recomandat ca, atunci când se utilizează o abordare transabdominală, 9 mm să fie considerată lungimea embrionară discriminatorie pentru detectarea mișcării cardiace. Folosit în acest mod, nivelul discriminatoriu denotă valoarea numerică atunci când o anumită constatare ar trebui să fie întotdeauna prezentă.
Datorită rezoluției sale superioare, nu este surprinzător faptul că scanările ultrasonografice vaginale pot detecta activitatea cardiacă cu o LCR embrionară mai mică.
Un raport a recomandat că, atunci când se utilizează o abordare transvaginală, 4 mm ar trebui să fie considerată lungimea embrionară discriminatorie pentru detectarea mișcării cardiace. Potrivit cercetătorilor, care au analizat utilizarea abordului transvaginal în imagistica ultrasonografică embrionară, în 18% din cazuri un IUP normal nu prezenta mișcare cardiacă embrionară vizibilă atunci când LCR embrionar era de 4 mm sau mai mic. Alți cercetători au sugerat 5 mm ca dimensiune embrionară discriminatorie pentru detectarea mișcării cardiace.
(Vezi imaginile de mai jos.)
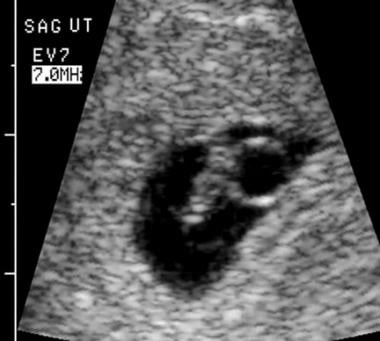 Demisia embrionară. Scanarea vaginală a determinat lungimea coroanei embrionare de 5,4 mm, ceea ce corespunde unei vârste gestaționale de 6,4 săptămâni. Activitatea cardiacă a fost prezentă la 121 de bătăi pe minut.
Demisia embrionară. Scanarea vaginală a determinat lungimea coroanei embrionare de 5,4 mm, ceea ce corespunde unei vârste gestaționale de 6,4 săptămâni. Activitatea cardiacă a fost prezentă la 121 de bătăi pe minut.  Aceasta a fost o sarcină de 8 săptămâni după date, scanarea a arătat un embrion mic cu flicker cardiac absent și o membrană amniotică neregulată.
Aceasta a fost o sarcină de 8 săptămâni după date, scanarea a arătat un embrion mic cu flicker cardiac absent și o membrană amniotică neregulată.  Aceasta a fost o sarcină de peste 18 săptămâni după date, ecografia arată un făt mult mai mic (în jur de 9 săptămâni după LCR) cu edem generalizat și activitate cardiacă absentă.
Aceasta a fost o sarcină de peste 18 săptămâni după date, ecografia arată un făt mult mai mic (în jur de 9 săptămâni după LCR) cu edem generalizat și activitate cardiacă absentă. Dacă un embrion depășește lungimea discriminatorie și activitatea cardiacă este absentă, trebuie diagnosticată o gestație neviabilă. Deoarece această observație are ramificații clinice atât de importante, această observație trebuie făcută de 2 observatori independenți și trebuie exercitată prudență interpretativă în orice caz îndoielnic. Documentația ar trebui să fie disponibilă prin imagistică în modul M și/sau prin obținerea unei casete video sau a unui clip video.
Dacă lungimea embrionului este mai mică decât valoarea discriminatorie, pacienta ar trebui să fie gestionată în expectativă, iar o examinare ultrasonografică repetată ar trebui efectuată atunci când LCR embrionară așteptată depășește valoarea discriminatorie. Alternativ sau suplimentar, nivelul gonadotropinei corionice umane serice (hCG) poate fi util pentru a determina dacă este prezentă o IUP normală.
- Vizualizarea unui embrion viu
- Bradicardie
- Hemoragie subcorionică
- Sac vitelin/amion anormal
- Constatări Doppler
- Vizualizarea unui sac gestațional „gol”
- Dimensiunea anormală a sacului
- Rapiditate anormală de creștere a sacului
- Aspect coriodecidual al sacului
- Vizualizarea unui complex cavitar central
- Grad de încredere
- False pozitive/negative
Vizualizarea unui embrion viu
Deși aparent paradoxal, este bine cunoscut faptul că detectarea activității cardiace atunci când se utilizează un transductor vaginal nu garantează un rezultat la fel de favorabil ca și detectarea activității cardiace atunci când se utilizează un transductor abdominal. Cu o abordare transvaginală, au fost raportate rate de mortalitate de 20-30% la femeile cu amenințare de avort la care activitatea cardiacă embrionară este documentată la 6 săptămâni de AG.
Câțiva factori explică aceste statistici mai puțin favorabile. În primul rând, abordarea vaginală detectează activitatea cardiacă mai devreme, când incidența pierderii sarcinii este relativ mai mare. În plus, au fost făcute o serie de alte observații importante, care, atunci când sunt observate cu un embrion viu, sunt predictive pentru un rezultat slab.
Bradicardie
La 5-6 săptămâni de AG, frecvența cardiacă embrionară medie este de 101 bătăi pe minut (bpm). Această frecvență crește la 143 bpm până la 8-9 săptămâni de AG și ulterior se stabilizează la aproximativ 140 bpm. Prin urmare, nu este neobișnuit ca o frecvență cardiacă embrionară detectată inițial să fie oarecum mai lentă decât frecvența cardiacă fetală înregistrată mai târziu în timpul sarcinii. O frecvență cardiacă neobișnuit de lentă reprezintă un motiv de îngrijorare. Într-un studiu, toți embrionii de la 5+ până la 8+ săptămâni GA la care ritmul cardiac a fost mai mic de 85 bpm au dus la un avort spontan.
(Vezi imaginea de mai jos.)
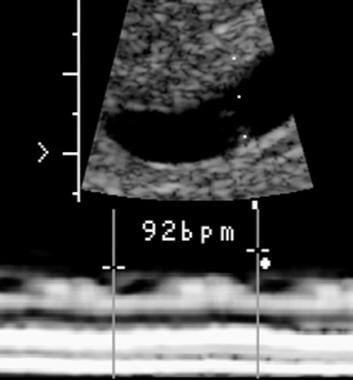 La vârsta gestațională de 5,5 săptămâni, ritmul cardiac embrionar era de 92 de bătăi pe minut. Scanarea de urmărire a relevat decesul embrionar.
La vârsta gestațională de 5,5 săptămâni, ritmul cardiac embrionar era de 92 de bătăi pe minut. Scanarea de urmărire a relevat decesul embrionar. Hemoragie subcorionică
Peste 18% dintre femeile cu sângerare vaginală în prima jumătate a sarcinii au ca etiologie a sângerării lor dovada ultrasonografică a unei hemoragii subcorionice (afișată în imaginea de mai jos). Semnificația clinică a acestui tip de hemoragie este controversată, unii cercetători raportând o incidență crescută a avortului spontan, iar alții concluzionând că această afecțiune nu afectează negativ rezultatul sarcinii. Mai multe autorități au sugerat că dimensiunea cheagului de sânge poate fi utilizată pentru a prezice rezultatul; acest lucru nu a fost acceptat în mod universal.
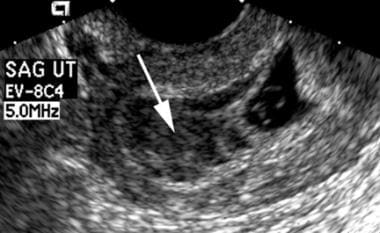 O hemoragie subchiorionică mare este prezentă superior sacului gestațional (săgeată albă). Scanarea de urmărire a relevat decesul embrionar.
O hemoragie subchiorionică mare este prezentă superior sacului gestațional (săgeată albă). Scanarea de urmărire a relevat decesul embrionar. Sac vitelin/amion anormal
Sacul vitelin se formează în mod normal până în 28 de zile de menstruație și este prima structură vizibilă în sacul gestațional. În mod normal, ar trebui să fie văzut la o scanare transabdominală atunci când diametrul mediu al sacului (MSD) este de 20 mm sau mai mare. Acest lucru corespunde unei AG de 7 săptămâni. Transductorii transvaginali pot detecta în mod uniform sacul vitelin atunci când MSD este de 8 mm sau mai mare. Acest lucru corespunde unei GA de 5,5 săptămâni. Imposibilitatea de a vizualiza sacul vitelin atunci când GA a atins aceste valori discriminatorii indică faptul că sarcina nu evoluează normal. Un sac vitelinic cu aspect normal la GA de 5,5 săptămâni este prezentat în imaginea de mai jos.
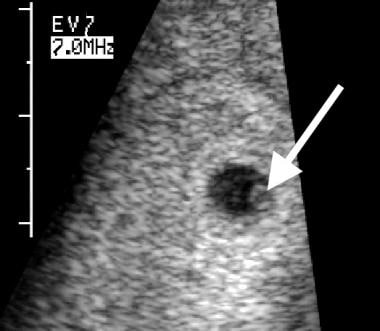 Demisie embrionară. Pe această scanare transvaginală, efectuată la vârsta gestațională de 5,5 săptămâni, se observă un sac vitelinic cu aspect normal (săgeată). Diametrul este de 3 mm.
Demisie embrionară. Pe această scanare transvaginală, efectuată la vârsta gestațională de 5,5 săptămâni, se observă un sac vitelinic cu aspect normal (săgeată). Diametrul este de 3 mm. Un sac vitelinic cu aspect anormal poate, de asemenea, să prezică demisia embrionară ulterioară. Caracteristicile anormale includ dimensiunea mare (diametru mai mare de 6 mm, așa cum se vede în imaginea de mai jos), calcifierea sau materialul ecogen în interiorul sacului vitelin și un aspect dublu al sacului vitelin.
 Sacii vitelini foarte mari, precum și foarte mici, ecogene, sugerează un rezultat nefavorabil, acest pacient a avut demisie embrionară fără pulsații cardiace observate pe scala de gri sau Doppler. Sacul vitelin este dens, colapsat și foarte ecogen.
Sacii vitelini foarte mari, precum și foarte mici, ecogene, sugerează un rezultat nefavorabil, acest pacient a avut demisie embrionară fără pulsații cardiace observate pe scala de gri sau Doppler. Sacul vitelin este dens, colapsat și foarte ecogen. 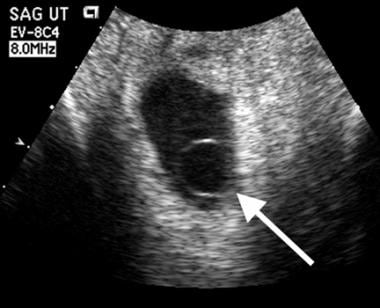 Demisie embrionară. Un sac vitelin anormal de mare este prezent (săgeată) în acest sac gestațional. Diametrul măsurat 10 mm. Imagistica de urmărire a confirmat o sarcină eșuată.
Demisie embrionară. Un sac vitelin anormal de mare este prezent (săgeată) în acest sac gestațional. Diametrul măsurat 10 mm. Imagistica de urmărire a confirmat o sarcină eșuată. Amniosul se dezvoltă ceva mai devreme decât sacul vitelin, dar, deoarece această membrană este atât de subțire, este mai dificil de vizualizat decât sacul vitelin. În mod normal, amniosul este vizibil la scanările transabdominale târziu în perioada embrionară. Dacă amniosul este ușor de văzut, este probabil prea gros și cel mai probabil este anormal.
Alte caracteristici compatibile cu eșecul sarcinii includ un amnios vizibil fără un sac vitelinic vizibil simultan, embrion sau activitate cardiacă. Un sac amniotic mărit este un alt semn ecografic care prezice o sarcină eșuată sau moartea embrionară.
Constatări Doppler
Până în prezent, există rapoarte contradictorii în ceea ce privește utilitatea Doppler-ului din primul trimestru pentru prezicerea rezultatului sarcinii. Unele rapoarte sugerează că, dacă indicele de rezistență este măsurat la nivel subcorionic și depășește 0,55, există o probabilitate mare de avort spontan. Alții susțin, totuși, că analiza Doppler a acestor vase nu este predictivă pentru rezultat.
Vizualizarea unui sac gestațional „gol”
Un sac gestațional „gol ” este produsul unei IUP timpurii normale sau al unei IUP anormale; o altă alternativă este că structura este de fapt un sac pseudogestațional la o pacientă cu o sarcină ectopică. Pe baza unei analize ultrasonografice atente a sacului, poate fi posibil să se distingă care dintre aceste alternative este corectă. Cu toate acestea, nu de puține ori, este dificil sau imposibil să se facă această determinare, caz în care trebuie luată în considerare o examinare ultrasonografică de urmărire, dacă este fezabil din punct de vedere clinic.
Un sac normal apare mai întâi ca o mică colecție de lichid înconjurată de ecouri de mare amplitudine încorporate în endometrul decidualizat. Acest aspect a fost denumit „semnul sacului intradecidual” (IDSS) (văzut în imaginea de mai jos).
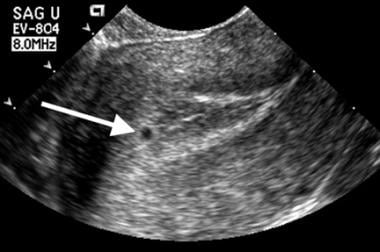 Demisia embrionară. Acest sac foarte mic (săgeată) este poziționat în endometrul anterior. Observați ecoul linear al cavității centrale poziționat chiar în profunzime față de sac. Această relație caracterizează un semn de sac intradecidual cu aparență normală.
Demisia embrionară. Acest sac foarte mic (săgeată) este poziționat în endometrul anterior. Observați ecoul linear al cavității centrale poziționat chiar în profunzime față de sac. Această relație caracterizează un semn de sac intradecidual cu aparență normală. Dimensiunea anormală a sacului
De la 5,5 la 9 săptămâni AG, dimensiunea medie a sacului gestațional (MSS) este în mod normal cu cel puțin 5 mm mai mare decât LCR. Atunci când această diferență este mai mică de 5 mm, rata avorturilor spontane ulterioare depășește 90%. Etiologia oligohidramniosului din primul trimestru (observat în imaginea de mai jos) este neclară, dar această observație sugerează că, în cazul unei creșteri suboptime a sacului gestațional în primul trimestru, există o probabilitate ridicată de pierdere a sarcinii.
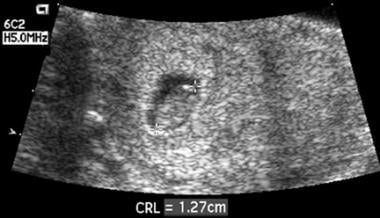 Acest embrion avea vârsta gestațională de 8 săptămâni. Lipsa de lichid din jurul embrionului a dus la un sac disproporționat de mic. O scanare de urmărire 1 săptămână mai târziu a relevat decesul.
Acest embrion avea vârsta gestațională de 8 săptămâni. Lipsa de lichid din jurul embrionului a dus la un sac disproporționat de mic. O scanare de urmărire 1 săptămână mai târziu a relevat decesul. Un sac gestațional intrauterin normal timpuriu poate fi adesea identificat transabdominal până la 31 de zile de AG și poate fi identificat în mod constant până la 35 de zile de AG. Pentru a diagnostica cu încredere un IUP, cei mai mulți ecografi se bazează pe descoperirea sacului decidual dublu (DDS), care nu este prezentă în mod universal până când MSD este de 10 mm (40 de zile de AG).
Criteri specifice de mărime pot fi folosite pentru a distinge sacii gestaționali intrauterini normali de cei anormali. Utilizând o abordare transabdominală, criteriile de mărime care sugerează fără echivoc un sac anormal includ eșecul de a detecta un DDS atunci când MSD este de 10 mm sau mai mult, eșecul de a detecta un sac vitelinic atunci când MSD este de 20 mm sau mai mult, sau eșecul de a detecta un embrion atunci când MSD este de 25 mm sau mai mult.
Utilizând ultrasonografia vaginală, un sac gestațional intrauterin normal poate fi detectat în mod fiabil la 4-5 săptămâni de AG, moment în care MSD se apropie de 5 mm. Utilizând transductoare vaginale, criteriile care sugerează un sac anormal includ eșecul de a detecta un sac vitelinic atunci când MSD este de 8 mm sau mai mare și eșecul de a detecta activitatea cardiacă atunci când MSD depășește 16 mm.
Rapiditate anormală de creștere a sacului
Termenul „ovulul blestemat” (sau sarcină anembrionară) este utilizat pentru a descrie un IUP anormal cu stoparea dezvoltării care apare înainte de formarea embrionului sau într-un stadiu în care nu este detectabil cu ajutorul echipamentelor disponibile în prezent. În cazul unei gestații normale, creșterea medie a sacului este de 1,13 mm/zi; în comparație, creșterea medie a sacului într-o gestație intrauterină anormală este de 0,70 mm/zi. Pe baza acestor observații, creșterea anormală a sacului poate fi diagnosticată cu încredere dacă sacul gestațional nu reușește să crească cu cel puțin 0,6 mm/zi.
(Vezi imaginea de mai jos.)
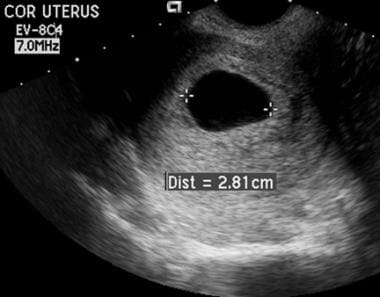 Demisie embrionară. Utilizând o abordare vaginală, diametrul mediu al acestui sac a depășit 20 mm. Nu era vizibil nici sacul vitelin, nici embrionul. Aceste constatări sunt în concordanță cu un „ovul învechit”.
Demisie embrionară. Utilizând o abordare vaginală, diametrul mediu al acestui sac a depășit 20 mm. Nu era vizibil nici sacul vitelin, nici embrionul. Aceste constatări sunt în concordanță cu un „ovul învechit”. Aspect coriodecidual al sacului
Aspectul coriodecidual al sacului se referă la aspectul ultrasonografic al ecourilor care înconjoară un sac gestațional intrauterin timpuriu. Un aspect anormal include o formă deformată a sacului; o reacție coriodeciduală subțire (< 2 mm), slab ecogenă sau neregulată; și absența semnului sacului decidual dublu atunci când MSD depășește 10 mm. (Caracteristicile aspectului sacului coriodecidual se văd în imaginea de mai jos.)
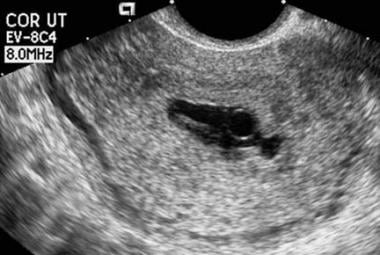 Demisie embrionară. Observați forma neregulată a acestui sac. În plus, reacția coriodeciduală este oarecum subțire. Această sarcină a eșuat.
Demisie embrionară. Observați forma neregulată a acestui sac. În plus, reacția coriodeciduală este oarecum subțire. Această sarcină a eșuat. Vizualizarea unui complex cavitar central
Dacă uterul pare normal la ecografie sau dacă ecourile centrale sunt proeminente, rezultatul va fi cel mai adesea nefavorabil. Acest lucru se datorează faptului că majoritatea pacientelor cu pierdere de sarcină recunoscută au aproximativ 11 săptămâni de sarcină (GA) când examenul ecografic relevă în mod normal produse intrauterine de concepție.
Când complexul cavității centrale este anormal de îngroșat (și adesea neregulat ecogen), diagnosticul diferențial include sânge intrauterin; produse reținute în urma unui avort spontan incomplet; modificări deciduale secundare unei sarcini intrauterine timpurii, dar încă nevăzute; sau o reacție deciduală a unei sarcini ectopice. Dacă uterul are acest aspect și pacienta nu-și dorește sarcina, trebuie efectuată o evacuare uterină pentru a detecta prezența sau absența vilozităților corionice. Dacă vilozitățile coriale sunt absente, pacienta rămâne la risc pentru o sarcină ectopică.
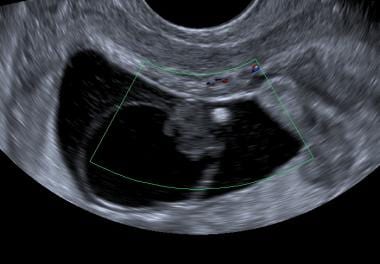
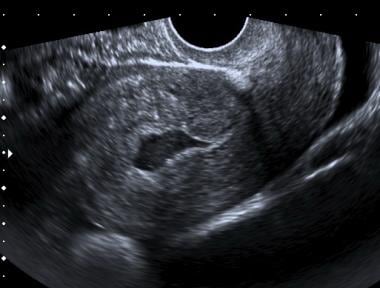 Lichid complex în canalul uterin la o pacientă cu o sarcină ectopică. Observați localizarea centrală a fluidului și marginea inferioară ascuțită și ascuțită care diferențiază acest lucru de un sac gestațional timpuriu
Lichid complex în canalul uterin la o pacientă cu o sarcină ectopică. Observați localizarea centrală a fluidului și marginea inferioară ascuțită și ascuțită care diferențiază acest lucru de un sac gestațional timpuriu Dacă pacienta dorește să își continue sarcina, starea clinică ar trebui să determine dacă trebuie efectuate teste seriale (de sarcină și/sau ultrasonografice) sau dacă este necesară o laparoscopie sau o laparotomie.
(Vezi imaginile de mai jos.)
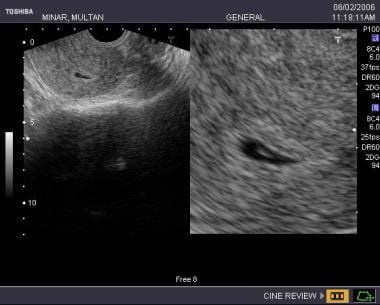 Sarcina foarte timpurie, chiar și una în curs de desfășurare poate fi uneori dificil de diagnosticat cu încredere, această pacientă nu avusese recent menstruația, caracteristicile ecografice ale unei zone chistice în formă de lacrimă cu o ecogenitate centrală au fost derutante pentru un sac pseudogestațional, dar pacienta a insistat să continue sarcina (imaginea următoare).
Sarcina foarte timpurie, chiar și una în curs de desfășurare poate fi uneori dificil de diagnosticat cu încredere, această pacientă nu avusese recent menstruația, caracteristicile ecografice ale unei zone chistice în formă de lacrimă cu o ecogenitate centrală au fost derutante pentru un sac pseudogestațional, dar pacienta a insistat să continue sarcina (imaginea următoare). 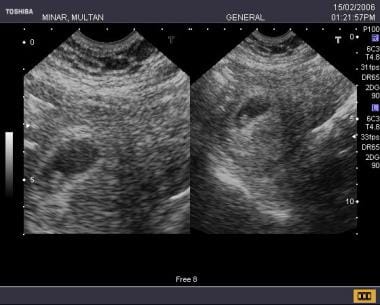 Aceeași pacientă, atunci când este urmărită după 9 zile, prezintă un sac definit, o reacție deciduală bună și un pol embrionar de dimensiuni corespunzătoare
Aceeași pacientă, atunci când este urmărită după 9 zile, prezintă un sac definit, o reacție deciduală bună și un pol embrionar de dimensiuni corespunzătoare Grad de încredere
Când este efectuată de un examinator experimentat cu echipament de ultimă generație, ecografia vaginală poate detecta o sarcină intrauterină precoce cu un grad ridicat de încredere. Acest lucru este valabil în special odată ce este identificat un sac vitelin. Folosind criteriile prezentate mai sus pentru a prezice un rezultat slab, este de obicei posibil să se determine ce sarcini vor eșua.
Cu toate acestea, este important de reținut că aceste criterii discriminatorii sunt linii directoare. Dacă anumite constatări nu sunt observate la momentul potrivit, dacă constatările ultrasonografice sunt echivoce, dacă examinarea este dificilă din punct de vedere tehnic sau dacă ecograful este lipsit de experiență, se impune prudență. Embrionului trebuie să i se acorde întotdeauna beneficiul îndoielii și trebuie efectuată o examinare ultrasonografică de urmărire pentru a se evita orice risc de întrerupere a unei sarcini intrauterine normale.
Potrivit unui studiu realizat de Dooley et al, prezența unui sac amniotic fără un embrion viu la vizita inițială a avut o specificitate de 100% (95% CI, 98,53-100,00%) și o valoare predictivă pozitivă de 100% (95% CI, 97,2-100,0%) pentru diagnosticul de eșec timpuriu al sarcinii. Un sac amniotic în absența unui embrion viu a fost găsit la 174/1135 (15,3%) de femei cu o sarcină cu viabilitate incertă la ecografia inițială.
False pozitive/negative
Până la vizualizarea sacului vitelin, adesea nu este posibil să se știe cu certitudine dacă prezența unei structuri intrauterine mici, asemănătoare unui sac, este rezultatul unei sarcini intrauterine timpurii (normale sau anormale) sau dacă structura este un pseudosac asociat cu o sarcină ectopică. Acest lucru se datorează faptului că este posibil să nu fie posibilă identificarea clară a IDSS. În aceste circumstanțe, trebuie efectuată o examinare de urmărire, dacă este fezabil din punct de vedere clinic.
Ocazional, o hemoragie subchiorionică poate semăna cu un al doilea sac intrauterin. Cu toate acestea, deoarece majoritatea acestor femei au sângerări, diagnosticul corect poate fi făcut de obicei cu o scanare atentă. Ori de câte ori există incertitudine, efectuați o examinare de urmărire la un interval scurt, la 5-7 zile.
Mai târziu, în primul trimestru, mai multe structuri anatomice suferă modificări de dezvoltare care pot fi interpretate greșit ca fiind anormale. O potențială capcană este interpretarea greșită a rombencefalului în dezvoltare ca fiind o structură chistică intracraniană anormală, cum ar fi hidrocefalia sau un chist Dandy-Walker. Rețineți că, deoarece aceste anomalii necesită imagistică în al doilea trimestru, aceste afecțiuni nu ar trebui să fie diagnosticate în primul trimestru.
O altă sursă potențială de confuzie este interpretarea eronată a herniei fiziologice a intestinului în interiorul cordonului ombilical ca fiind un defect al peretelui abdominal, cum ar fi un omfalocel. La pacienții normali, diametrul bazei cordonului (care conține intestinul herniat) ar trebui să fie mai mic de 7 mm; în plus, nu ar trebui să se observe o hernie apreciabilă odată ce LCR este mai mare de 45 mm. În cazurile dubioase, efectuați un control ecografic atent de urmărire.
