Editor original – Sara Halliday & Ashley Walker din cadrul proiectului „Pathophysiology of Complex Patient Problems” al Universității Bellarmine.
Contribuitori principali – Ashley Walker, Sara Halliday, Elaine Lonnemann, Leana Louw și Shaimaa Eldib
Definiție/Descriere:
Fasciita necrozantă este o infecție bacteriană care poate pune viața în pericol și care constă în necroza cu progresie rapidă a fasciei și a grăsimii subcutanate care, în cele din urmă, duce la necroza pielii și a mușchilor suprapuși. Cel mai rapid tip de fasceită necrozantă cu progresie rapidă este infecția cu streptococ de grup A, cunoscută și sub numele de bacterie mâncătoare de carne. Fasciitele necrozante pot implica, de asemenea, infecții microbiene cu o bacterie singulară (monomicrobiană) sau o combinație de bacterii (polimicrobiană). Fasciita necrozantă poate apărea din mai multe motive (traumatice și netraumatice) și la o varietate de populații de pacienți. S-a constatat că unele afecțiuni îi predispun pe pacienți la riscul de infecție. Cele mai multe dintre aceste afecțiuni cauzează imunosupresie și includ diabetul, malignitatea, abuzul de droguri și boala renală cronică.
Progresia infecției începe cu introducerea bacteriilor la fața locului și, de obicei, ca urmare a unei traume la nivelul pielii, însă trauma nu este o componentă necesară. Odată ce infecția este însămânțată la nivel local, bacteria se răspândește prin planurile fasciale profunde, cauzând leziuni tisulare extinse și infecție. Răspândirea bacteriilor poate provoca ischemie în zonă din cauza trombozei care apare în vasele de sânge și care poate duce în cele din urmă la gangrenă.
Epidemiologie și etiologie:
Epidemiologie:
Numărul de cazuri raportate pentru fasceita necrozantă la adulți este de 0,40 cazuri la 100.000 de persoane/an, în timp ce incidența la copii este în mod raportabil mai mare, de 0,08 cazuri la 100.000 de persoane/an. Fasciita necrozantă este considerată o afecțiune rară, cu toate acestea, rata mortalității rămâne ridicată. Dovezile au estimat că rata mortalității este de 20-40%, crescând odată cu întârzierea diagnosticului inițial. Potrivit Centrului pentru Controlul Bolilor, se estimează că în Statele Unite ale Americii apar în fiecare an 9.000-11.500 de cazuri de fasceită necrozantă, cu un rezultat de 1.000-1.800 de decese anual… Deși fasciita necrozantă este adesea fatală la adulți, rata de fatalitate a acesteia pare să fie mai mică la copii. O prezentare clinică foarte variabilă face ca diagnosticul să fie dificil, ceea ce duce adesea la un diagnostic greșit și la întârzierea tratamentului.
Etiologie:
Fascidita necrotizantă este cauzată de bacterii. Cea mai frecventă bacterie asociată cu fasceita necrozantă după traumatisme minore este Streptococul de grup A. Atunci când fasciita necrozantă se dezvoltă după o intervenție chirurgicală, este probabil un amestec de bacterii. După ce intră în organism, aceasta se reproduce rapid și emite toxine/enzime care deteriorează fascia și țesuturile moi. Bacteria se va proteja de sistemul imunitar al organismului, ceea ce accelerează proliferarea de-a lungul planurilor tisulare.
Care afecțiune care perturbă caracteristicile pielii poate duce la infecții. Unele dintre aceste afecțiuni includ traumatisme cutanate, acul infectat (de exemplu, cei care abuzează de droguri intravenoase), psoriazisul, rănile de pat, varicela și mușcăturile de insecte. În mod obișnuit, fasceita necrozantă apare în urma unui anumit tip de traumă a pielii, însă au fost raportate și cauze netraumatice. Factorul cauzal poate fi la fel de banal ca o zgârietură sau o mușcătură de insecte. Au fost raportate, de asemenea, cazuri de fasceită necrozantă apărute în urma unui tratament de acupunctură și a unor aspirații articulare.
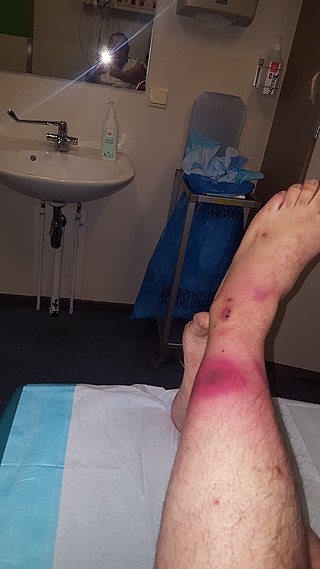
Caracteristici/prezentare clinică
Semne și simptome:

Pacientul se poate prezenta inițial cu:
- durere crescândă,
- sensibilitate la palpare la nivelul zonei locale și a plăgii periferice,
- purpură, eritem, tumefacție.
- , crepitații, drenaj purulent și, de obicei, o istorie a unui anumit tip de traumatism.
- Plângerile de simptome asemănătoare gripei (greață, vărsături, febră, stare de rău etc.) sunt, de asemenea, frecvente.
- Pacienții se pot prezenta cu simptome de septicemie care includ febră, tahicardie, stare mentală alterată și cetoacidoză diabetică care însoțește de obicei traumatisme la nivelul pielii.
- Simptomele progresive includ sângerare subcutanată, gangrenă și necroză, care pot duce la sindromul de răspuns inflamator sistemic (SIRS), șoc septic și chiar deces.
Prezentarea clinică a fasciitei necrozante variază și poate fi confundată în mod obișnuit cu alte patologii, cum ar fi celulita și infecțiile cutanate superficiale. Conștientizarea prezentării fasciitei necrozante din punct de vedere clinic este critică din cauza progresiei rapide a bolii. Dovezile au arătat că un diagnostic precis este dificil, doar 15% până la 34% dintre pacienții cu fasceită necrozantă având un diagnostic de internare adecvat. Diagnosticul eronat apare adesea din cauza simptomelor vagi care pot fi prezente (de exemplu, eritem, febră, durere), sau din cauza lipsei acestora.
Tipuri:
Fasciita necrotizantă poate fi clasificată în 2 tipuri:
- Tipul 1: este definit ca fasceită necrozantă cauzată atât de bacterii aerobe cât și anaerobe,
- Tpe 2 :este cauzată de Streptococul betahemolitic din grupul A și Staphylococcus aureus.
Implicarea sistemică:
Există mai multe sisteme care sunt compromise ca urmare a fasciitei necrozante. Dacă nu este tratată, fasciita necrozantă poate duce la insuficiența multi-sistemică a organelor. Sistemele specifice implicate includ:
- Sistemul tegumentar: Descompunerea țesuturilor generată de infecție
- Sistemul cardiovascular: Implicat de hipotensiunea care apare ca semn al fasciitei necrozante. În plus, insuficiența cardiacă poate rezulta din avansarea afecțiunii.
- Sistemul pulmonar: Poate fi compromis de o eventuală insuficiență respiratorie care poate apărea în stadiile ulterioare
- Sistemul gastrointestinal: Semne frecvente de greață și vărsături
- Sistemul genito-urinar: Poate duce la insuficiență renală
- Sistemul imunologic: Semn comun de febră
Factori de risc:
- Diabet (acostat cu 70.3% din pacienți într-un studiu din 2003)
- Boală cronică
- Imunosupresie
- Consum de droguri intravenoase
- Boală vasculară periferică
- Insuficiență renală
- Afecțiune malignă subiacentă
Proceduri de diagnostic:
- Scanări CT: Îngroșarea fascială profundă, intensificarea, fluidul și gazul în planurile țesuturilor moi în și în jurul fasciei superficiale sunt indicatori ai faciitei necrozante.
 |
 |
 |
- Ecografie: Se denotă îngroșarea și denaturarea fasciei profunde și colecțiile de lichid de-a lungul fasciei profunde
- IRM: Îngroșarea fasciei profunde, colecții de lichid din fascia profundă și semnal T2W hiperintens în interiorul mușchilor
- Subiect controversat, deoarece unii autori afirmă că intensificarea fasciei este un indicator, în timp ce alți autori afirmă că lipsa intensificării fasciei este o constatare pozitivă.
- Teste de laborator: (aceleași cu cele utilizate pentru infecțiile grave ale țesuturilor moi)
- Hemoleucograma completă
- Electroliți
- Viteza de sedimentare a eritrocitelor
- Proteina C reactivă
- Biopsie prin secțiune congelată: Limitată din cauza costurilor ridicate implicate
O fișă de scoruri numerice, numită indicator de risc de laborator pentru fasceita necrozantă (LRINEC), a fost concepută din parametrii de laborator ca un posibil instrument de indicare pentru detectarea fasciitei necrozante. Un scor ≥6 are o valoare predictivă pozitivă de 92% și o valoare predictivă negativă de 96%.
Un scor LRINEC mai mic de 5 indică un risc scăzut de <50%; un scor de 6-7 de un risc intermediar și un scor de 8 și mai mult indică un risc ridicat de peste 75%. Punctajul se bazează pe următoarele criterii:
| Parametru | Regim | Score |
|---|---|---|
| Hb (g/dl) | >13,5
11,0 – 13.5 <11 |
0 |
| Celule albe (10^9/L) | <15
15 – 15 – 25 >25 |
0 |
| Sod (mmlo/L) | <135 | 2 |
| Creatinină (μmol/L) | >141 | 2 |
| Glucoză | >10 | 1 |
| C-.reactive protein | >150 | 4 |
În plus, ar putea fi examinate culturile de sânge și puroi și ar putea fi indicată explorarea chirurgicală pentru a confirma diagnosticul de faciită necrozantă. . Cu toate acestea,sistemul de punctaj LRINEC a fost lipsit de sensibilitate diagnostică. Lactatul seric ridicat a fost susținut atât ca indicator de diagnostic cât și de prognostic
Diagnostic diferențial :
- Celulită
- Infecții cutanate superficiale
- Epididimită acută
- Gangrenă gazoasă
- Hernii
- Orhită
- Torsiune testiculară
- Sindromul șocului toxic
.
Tratament medical:

Este necesară o formă agresivă de tratament pentru fasceita necrozantă datorită progresiei rapide a infecției odată contractată. Managementul tipic include antibiotice intravenoase cu spectru larg și debridare chirurgicală precoce pentru a îndepărta țesutul necrotic. Până când nu are loc debridarea chirurgicală, hipoxia tisulară limitează eficacitatea antibioticelor intravenoase. Un regim de antibiotice în doze mari este esențial în tratamentul infecției pentru a limita cantitatea de leziuni tisulare care pot apărea. Inflamația care este asociată cu infecția provoacă durere intensă și disconfort care nu este ameliorat de medicamentele analgezice. Aceste două constatări clinice prezente în fasciita necrozantă ajută la diferențierea acesteia de celulită. Recunoașterea timpurie este vitală pentru un tratament de succes. Dacă este detectată în stadiile incipiente, debridarea chirurgicală poate fi minoră și mai localizată la nivelul epidermei infectate, al țesutului subcutanat și adipos.
Îngrijirea plăgii este de cea mai mare importanță după debridarea chirurgicală. În funcție de amploarea patologiei, ar putea fi necesară o debridare extensivă, rezultând răni operatorii mari. Aceasta deține un risc ulterior de infecții ulterioare ale plăgii, iar îngrijirea optimă a plăgii este de cea mai mare importanță. Pansamentele cu vacuum sau terapia cu presiune negativă a plăgilor ar putea fi utilizate pentru a facilita procesul de vindecare a plăgii, prin îmbunătățirea perfuziei sanguine și promovarea țesutului de granulație, în special în profunzimea plăgii. Acest lucru elimină exsudatul, ceea ce diminuează mediatorii inhibitori și metaloproteinazele matriciale care interferează cu procesul de vindecare.
În stadiile ulterioare ale fasciitei necrozante, poate apărea un șoc sistemic care duce la insuficiența multor sisteme de organe. În acest stadiu pot apărea insuficiență respiratorie, insuficiență cardiacă, tensiune arterială scăzută și insuficiență renală. Amputarea membrelor este necesară odată ce infecția începe să se răspândească la alte sisteme de organe.
Terapia cu oxigen hiperbaric a fost propusă ca terapie adjuvantă pentru tratamentul fasciitei necrozante. Cu toate acestea, dovezile au găsit rezultate contradictorii cu privire la eficacitatea acestui tratament. Principalele avantaje ale terapiei cu oxigen hiperbaric în plus față de regimurile standard sunt conservarea țesuturilor și scăderea mortalității. Într-un alt studiu realizat de Golger et al, s-a constatat că adăugarea terapiei cu oxigen hiperbairc nu a arătat nicio îmbunătățire a ratei mortalității. Este necesar să se efectueze cercetări la niveluri mai înalte pentru rezultate mai concludente.
Managementul fizioterapiei:
Managementul fizioterapiei va avea loc în primul rând după debridarea chirurgicală și se va concentra în principal pe menținerea, prevenirea și gestionarea complicațiilor secundare. Fizioterapia nu joacă un rol în managementul curativ al acestei patologii. Pacienții cu fasceită necrozantă au un risc crescut de pierdere a rezistenței și a forței.
- Prevenție:
- Fizioterapie toracică profilactică pentru a preveni atelectazia, deoarece acești pacienți își petrec adesea cea mai mare parte a timpului la pat
- Pierderea forței musculare și a amplitudinii de mișcare: Prin încorporarea unui program de exerciții fizice
- Pierderea funcției: Program de mobilitate
- Plăgi de presiune: Poziționare și mobilizare
- Întreținere: A toracelui, a funcției și a amplitudinii mișcărilor
- Managementul complicațiilor secundare:
- Pneumonie/infecții toracice/insuficiență respiratorie cu încorporarea fizioterapiei toracice
- Efectele imobilității – Program de exerciții de întărire gradată; antrenament pentru transferuri; reeducarea mersului; îmbunătățirea independenței; abordarea limitărilor funcționale
- Plăgi de presiune: Poziționare și mobilizare
- Reabilitarea amputațiilor
- Shupak A, Oren S, Goldenberg I, Barzilai A, Moskuna R, Bursztein S. Necrotizing fasciitis: an indication for hyperbaric oxygenation therapy? Chirurgie 1995;118(5):873-8.
- 2.0 2.1 2.2 2.2 2.3 2.4 2.5 Bechar J, Sepehripour S, Hardwicke J, Filobbos G. Scorul indicatorului de risc de laborator pentru fasceita necrozantă (LRINEC) pentru evaluarea fasciitei necrozante precoce: o analiză sistematică a literaturii. The Annals of The Royal College of Surgeons of England 2017 May 27;99(5):341-6.
- 3.0 3.1 Schroder̈ A, Gerin A, Firth GB, Hoffmann KS, Grieve A, von Sochaczewski CO. O revizuire sistematică a fasciitei necrozante la copii de la prima sa descriere în 1930 până în 2018. BMC boli infecțioase. 2019 Dec;19(1):317.
- Hsiao C-T, Weng H-H, Yuan Y-D, Chen C-T, Chen I-C. Predictori de mortalitate la pacienții cu fasciită necrozantă. American Journal of Emergency Medicine 2008; 26: 170-75.
- 5.0 5.1 5.2 5.2 5.3 5.4 5.5 5.6 Puvanendran R, Huey JC, Pasupathy S. Necrotizing fasciitis. Canadian family physician 2009;55(10):981-7.
- File JT, Tan JS, DiPersio JR. Fasceita necrotizantă streptococică de grup A. Diagnosticarea și tratarea „sindromului bacteriei mâncătoare de carne”. Cleveland Clinic journal of medicine 1998;65(5):241-9.
- 7.0 7.1 Jallali N, Withey S, Butler PE. Oxigenul hiperbaric ca terapie adjuvantă în managementul fasciitei necrotizante. The American Journal of Surgery 2005;189(4):462-6.
- The National Necrotizing Fasciitis Foundation. Ce este NF? Disponibil la: http://www.nnff.com/what-is-nf.html (accesat la 1 aprilie 2012).
- 9.0 9.1 Fazeli M, Keramati M. Necrotizing fascitis: an epidemiologic study of 102 cases. Indian Journal Of Surgery 2007;69:136-139.
- Kiat HJ, Natalie YH, Fatimah L. Necrotizing fasciitis: Cât de fiabile sunt semnele cutanate? Jurnalul de urgențe, traume și șocuri. 2017 Oct;10(4):205.
- Goodman C, Snyder T. Differential Diagnosis for Physical Therapists Screening for Referral. Ed. a 4-a. St. Louis: Saunders Elsevier, 2007.
- 12.0 12.1 Wong CH, Chang HC, Pasupathy S, Khin LWW, Tan JL, Low CO. Fasceita necrozantă: prezentare clinică, microbiologie și factori determinanți ai mortalității. J Bone Joint Surgery Am 2003;85-A(8):1454-60.
- Hodgins N, Damkat-Thomas L, Shamsian N, Yew P, Lewis H, Khan K. Analysis of the increasing prevalence of necrotising fasciitis referrals to a regional plastic surgery unit: a retrospective case series. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2015 Mar 1;68(3):304-11.
- 14.0 14.1 Bisno AL, Cockerill FR, Bermudez CT. The Initial Outpatient-Physician Encounter in Group A Streptococcal Necrotizing Fasciitis. Clinical Infectious Diseases 2000 Aug; 31:607-8.
- El-khani U, Nehme J, Darwish A, Jamnadas-Khoda B, Scerri G, Heppell S, Bennett N. Multifocal necrotising fasciitis: an overlooked entity? Journal of Plastic, Reconstructive & Aesthetic Surgery. 2012 Apr 1;65(4):501-12.
- Corona PS, Erimeiku F, Reverté-Vinaixa MM, Soldado F, Amat C, Carrera L. Necrotising fasciitis of the extremities: implementation of new management technologies. Leziuni. 2016 Sep 1;47:S66-71.
- Baharestani M. Terapia cu presiune negativă a plăgilor în managementul adjuvant al fascitei necrozante: examinarea rezultatelor clinice. Ostomy Wound Management 2008;54:44-50.
- Golger A, Ching S, Goldsmith CH, Pennie RA, Bain JR. Mortalitatea la pacienții cu fasciită necrozantă. Plast Reconstr Surg 2007; 119(6): 1803-7.
- Duffin M, Farist K, Novak M. The impact of physical therapy on necrotizing fasciitis: A case report. Universitatea Regent din Georgia. 2014.
- Vaughn A. Physical therapy intervention for in acute care for an adolescent with extensive muscle destruction follwoing necrotizing fasciitis: Un raport de caz . Facultatea Marieb College of Health and Human Services Florida Gulf Coast University. 2017.
