Original Editor – Sara Halliday & Ashley Walker från Bellarmine University’s Pathophysiology of Complex Patient Problems-projekt.
Top Contributors – Ashley Walker, Sara Halliday, Elaine Lonnemann, Leana Louw och Shaimaa Eldib
Definition/Beskrivning:
Nekrotiserande fasciit är en potentiellt livshotande bakteriell infektion som består av en snabbt progredierande nekros av fascia och subkutant fett som så småningom resulterar i nekros av överliggande hud och muskler. Den snabbast fortskridande typen av nekrotiserande fasciit är streptokockinfektion av grupp A, även känd som köttätande bakterier. Nekrotiserande fasciiter kan också innebära mikrobiella infektioner med en enskild bakterie (monomikrobiell) eller en kombination av bakterier (polymikrobiell). Nekrotiserande fasciit kan uppstå av flera orsaker (traumatiska och icke-traumatiska) och hos en mängd olika patientpopulationer. Vissa tillstånd har visat sig predisponera patienter för risken för infektion. De flesta av dessa tillstånd orsakar immunosuppression och inkluderar diabetes, malignitet, drogmissbruk och kronisk njursjukdom.
Infektionens utveckling börjar med att bakterier introduceras på platsen och är vanligtvis ett resultat av trauma mot huden, men trauma är dock inte en nödvändig komponent. När infektionen väl har fröats lokalt sprider sig bakterierna genom djupa fasciala plan och orsakar utbredd vävnadsskada och infektion. Spridningen av bakterier kan orsaka ischemi i området på grund av trombos i blodkärlen, vilket så småningom kan leda till kallbrand.
Epidemiologi och etiologi:
Epidemiologi:
Antalet rapporterade fall av nekrotiserande fasciit hos vuxna är 0,40 fall per 100 000 personer/år medan incidensen hos barn är rapporterat högre med 0,08 fall per 100 000 personer/år. Nekrotiserande fasciit anses vara ett sällsynt tillstånd, men dödligheten är fortfarande hög. Enligt vetenskapliga rön är dödligheten 20-40 %, och den ökar med fördröjningen av den första diagnosen. Enligt Center for Disease Control beräknas 9 000-11 500 fall av nekrotiserande fasciit inträffa varje år i USA, med 1 000-1 800 dödsfall per år som följd. Även om nekrotiserande fasciit ofta är dödlig hos vuxna verkar dödligheten vara lägre hos barn. Den mycket varierande kliniska presentationen gör det svårt att ställa diagnosen, vilket ofta leder till felaktig diagnos och fördröjd behandling.
Etiologi:
Nekrotiserande fasciit orsakas av bakterier. Den vanligaste bakterien som förknippas med nekrotiserande fasciit efter mindre trauma är grupp A streptokocker. När nekrotiserande fasciit utvecklas efter kirurgi är det sannolikt en blandning av bakterier. När den kommer in i kroppen förökar den sig snabbt och avger toxiner/enzymer som skadar fascia och mjukvävnad. Bakterierna skyddar sig mot kroppens immunförsvar vilket påskyndar spridningen längs vävnadsplan.
Alla tillstånd som stör hudens egenskaper kan leda till infektion. Några av dessa tillstånd är hudtrauma, infekterade nålar (t.ex. intravenösa drogmissbrukare), psoriasis, liggsår, vattkoppor och insektsbett. Vanligtvis uppstår nekrotiserande fasciit efter någon typ av trauma mot huden, men icke-traumatiska orsaker har också rapporterats. Den orsakande faktorn kan vara så trivial som en skråma eller ett insektsbett. Det har också rapporterats fall av nekrotiserande fasciit som uppstått efter akupunkturbehandling och ledasugningar.
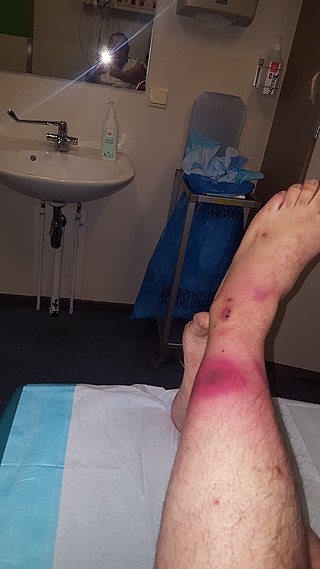
Kännetecken/Klinisk presentation
Signaler och symtom:

Patienten kan initialt presentera sig med:
- ökande smärta,
- ömhet vid palpation av det lokala området och periwound,
- purpura, erytem, svullnad.
- , crepitus, purulent dränering och vanligen en historia av någon typ av trauma.
- Klagomål på influensaliknande symtom (illamående, kräkningar, feber, illamående etc.) är också vanliga.
- Patienterna kan uppvisa symtom på sepsis som inkluderar feber, takykardi, förändrat mentalt tillstånd och diabetisk ketoacidos som vanligen följer med trauma mot huden.
- Progressiva symtom är bl.a. subkutan blödning, gangrän och nekros, vilket kan leda till systemiskt inflammatoriskt responssyndrom (SIRS), septisk chock och till och med död.
Den kliniska presentationen av nekrotiserande fasciit varierar och kan vanligtvis förväxlas med andra patologier, såsom cellulit och ytliga hudinfektioner. Medvetenhet om den kliniska presentationen av nekrotiserande fasciit är kritisk på grund av sjukdomens snabba utveckling. Det har visat sig att det är svårt att ställa en korrekt diagnos, och endast 15-34 % av patienterna med nekrotiserande fasciit har en korrekt diagnos vid intagningen. Feldiagnostisering sker ofta på grund av de vaga symtom som kan förekomma (t.ex. erytem, feber, smärta) eller avsaknaden av sådana symtom.
Typer:
Nekrotiserande fasciit kan delas in i två typer:
- Typ 1: definieras som nekrotiserande fasciit orsakad av både aeroba och anaeroba bakterier,
- Tpe 2 :orsakas av betahemolytiska streptokocker av grupp A och Staphylococcus aureus.
Systemisk involvering:
Det finns flera system som äventyras till följd av nekrotiserande fasciit. Om den inte behandlas kan nekrotiserande fasciit leda till organsvikt i flera system. Specifika system som berörs är:
- Integumentära systemet: Vävnadsförfall till följd av infektionen
- Kardiovaskulärt system: Det är involverat av den hypotension som uppstår som ett tecken på nekrotiserande fasciit. Dessutom kan hjärtsvikt uppstå till följd av att tillståndet fortskrider.
- Lungsystemet: Kan äventyras från eventuell andningssvikt som kan uppstå i senare stadier
- Gastrointestinal system: Vanliga tecken på illamående och kräkningar
- Genitourinary system: Kan leda till njursvikt
- Immunologiskt system: Vanligt tecken på feber
Riskfaktorer:
- Diabetes (associerad med 70.3 % av patienterna i en studie från 2003)
- Kronisk sjukdom
- Immunosuppresion
- Intravenös läkemedelsanvändning
- Perifer kärlsjukdom
- Njurinsufficiens
- Underliggande malignitet
Diagnostiska förfaranden:
- Datortomografi: Djup fasciell förtjockning, förstärkning, vätska och gas i de mjuka vävnadsplanerna i och runt ytlig fascia är indikatorer på nekrotiserande faciit.
 |
 |
 |
- Ultraljud: Förtjockning och förvrängning av djupa fascia, och vätskeansamlingar längs djupa fascia är markerade
- MRT: Deep fascial thickening, deep fascial fluid collections, and hyperintense T2W signal within muscles
- Kontroversiellt ämne då vissa författare hävdar att fascial enhancement är en indikator, medan andra författare hävdar att avsaknad av fascial enhancement är ett positivt fynd.
- Laboratorietester: (Samma som vid allvarliga mjukdelsinfektioner)
- Fullständig blodstatus
- Elektrolyter
- Erytrocytsedimentationshastighet
- C-reaktivt protein
- Frystsnittsbiopsi: Begränsad på grund av höga kostnader
En numerisk poängtavla, kallad Laboratory Risk Indicator for Necrotizing Fasciitis (LRINEC), utformades utifrån laboratorieparametrar som ett möjligt indikationsverktyg för att upptäcka nekrotiserande fasciit. Poäng ≥6 har ett positivt prediktivt värde på 92 % och ett negativt prediktivt värde på 96 %.
Poäng för LRINEC på mindre än 5 indikerar en låg risk på <50 %; ett poäng på 6-7 av en intermediär risk och ett poäng på 8 och mer indikerar en hög risk på mer än 75 %. Poängen baseras på följande kriterier:
| Parameter | Förhållande | Poäng |
|---|---|---|
| Hb (g/dl) | >13,5
11,0 – 13.5 <11 |
0 |
| Vita blodkroppar (10^9/L) | <15
15 – 25 >25 |
0 |
| Natrium (mmlo/L) | <135 | 2 |
| Kreatinin (μmol/L) | >141 | 2 |
| Glukos | >10 | 1 |
| C-reaktivt protein | >150 | 4 |
Och dessutom, kan blod- och pusodlingar undersökas och kirurgisk undersökning kan vara indicerad för att bekräfta diagnosen nekrotiserande faciit. . LRINEC-poängsystemet saknade dock diagnostisk känslighet. Förhöjt serumlaktat fick stöd som både diagnostisk och prognostisk indikator
Differentiell diagnos :
- Cellulit
- Ytliga hudinfektioner
- Akut epididymit
- Gasgangrän
- Bråck
- Orkit
- Testikelvridning
- Toxiskt chocksyndrom
Medicinsk behandling:

En aggressiv form av behandling av nekrotiserande fasciit är nödvändig på grund av infektionens snabba utveckling när den väl har smittats. Den typiska behandlingen omfattar intravenösa bredspektrumantibiotika och tidig kirurgisk debridering för att avlägsna den nekrotiska vävnaden. Innan kirurgisk debridering har skett begränsar vävnadshypoxi effekten av intravenösa antibiotika. En högdos antibiotikakur är avgörande för behandlingen av infektionen för att begränsa den vävnadsskada som kan uppstå. Den inflammation som är förknippad med infektionen orsakar intensiv smärta och obehag som inte lindras av smärtstillande läkemedel. Dessa två kliniska fynd vid nekrotiserande fasciit bidrar till att skilja den från cellulit. Tidig upptäckt är avgörande för en framgångsrik behandling. Om den upptäcks i ett tidigt skede kan kirurgisk debridering vara mindre och mer lokaliserad till den infekterade epidermis, subkutan vävnad och fettvävnad.
Sårvård är av yttersta vikt efter kirurgisk debridering. Beroende på patologins omfattning kan omfattande debridering behövas, vilket resulterar i stora operationssår. Detta innebär en efterföljande risk för ytterligare sårinfektioner, och optimal sårvård är av yttersta vikt. Vakuumförband eller sårbehandling med negativt tryck kan användas för att underlätta sårläkningsprocessen genom att förbättra blodperfusionen och främja granulationsvävnad, särskilt på djupet av såret. På så sätt avlägsnas exsudat, vilket minskar de hämmande mediatorer och matrixmetalloproteinaser som stör läkningsprocessen.
I de senare stadierna av nekrotiserande fasciit kan systemisk chock inträffa, vilket resulterar i svikt i många organsystem. Andningssvikt, hjärtsvikt, lågt blodtryck och njursvikt kan förekomma i detta skede. Amputation av lemmar är nödvändig när infektionen börjar sprida sig till andra organsystem.
Hyperbar syrebehandling har föreslagits som en tilläggsbehandling vid behandling av nekrotiserande fasciit. Det har dock framkommit motstridiga resultat när det gäller effekten av denna behandling. De främsta fördelarna med hyperbar syrebehandling utöver standardbehandlingar är vävnadsbevarande och minskad mortalitet. I en annan studie av Golger et al. konstaterades det att tillägget av hyperbark syrebehandling inte visade någon förbättring av mortaliteten. Det finns ett behov av att genomföra forskning på högre nivå för att få mer entydiga resultat.
Fysioterapihantering:
Fysioterapihantering kommer i första hand att ske efter kirurgisk debridering och fokuserar främst på underhåll, förebyggande och hantering av sekundära komplikationer. Fysioterapi spelar ingen roll i den kurativa behandlingen av denna patologi. Patienter med nekrotiserande fasciit har en ökad risk för förlust av uthållighet och styrka.
- Prevention:
- Profylaktisk bröstfysioterapi för att förhindra atelektas, eftersom dessa patienter ofta tillbringar större delen av sin tid i sängen
- Förlust av muskelstyrka och rörelseomfång: Genom att införliva träningsprogram
- Förlust av funktion: Förlust av rörelseförmåga: Program för rörlighet
- Trycksår: Positionering och mobilisering
- Underhåll: Hantering av sekundära komplikationer:
- Lunginflammation/bröstinfektioner/respiratorisk svikt med integrering av sjukgymnastik för bröstkorgen
- Effekter av immobilitet – Graderat styrkeövningsprogram, förflyttningsträning, gångrehabilitering; förbättrar självständighet; tar itu med funktionella begränsningar
- Trycksår: Positionering och mobilisering
- Amputationsrehabilitering
- Shupak A, Oren S, Goldenberg I, Barzilai A, Moskuna R, Bursztein S. Nekrotiserande fasciit: en indikation för hyperbar syrebehandling? Surgery 1995;118(5):873-8.
- 2,0 2,1 2,2 2,3 2,4 2,5 Bechar J, Sepehripour S, Hardwicke J, Filobbos G. Laboratory risk indicator for necrotising fasciitis (LRINEC) score for the assessment of early necrotising fasciitis: a systematic review of the literature. The Annals of The Royal College of Surgeons of England 2017 May 27;99(5):341-6.
- 3.0 3.1 Schroder̈ A, Gerin A, Firth GB, Hoffmann KS, Grieve A, von Sochaczewski CO. En systematisk genomgång av nekrotiserande fasciit hos barn från den första beskrivningen 1930 till 2018. BMC infektionssjukdomar. 2019 Dec;19(1):317.
- Hsiao C-T, Weng H-H, Yuan Y-D, Chen C-T, Chen I-C. Prediktorer för dödlighet hos patienter med nekrotiserande fasciit. American Journal of Emergency Medicine 2008; 26: 170-75.
- 5,0 5,1 5,1 5,2 5,3 5,4 5,5 5,6 Puvanendran R, Huey JC, Pasupathy S. Nekrotiserande fasciit. Canadian family physician 2009;55(10):981-7.
- File JT, Tan JS, DiPersio JR. Nekrotiserande fasciit orsakad av streptokocker av grupp A. Diagnostisering och behandling av det ”köttätande bakteriesyndromet”. Cleveland Clinic Journal of Medicine 1998;65(5):241-9.
- 7,0 7,1 Jallali N, Withey S, Butler PE. Hyperbart syre som adjuvant terapi vid behandling av nekrotiserande fasciit. The American Journal of Surgery 2005;189(4):462-6.
- The National Necrotizing Fasciitis Foundation. Vad är NF? Tillgänglig från: http://www.nnff.com/what-is-nf.html (besökt den 1 april 2012).
- 9,0 9,1 Fazeli M, Keramati M. Necrotizing fascitis: en epidemiologisk studie av 102 fall. Indian Journal Of Surgery 2007;69:136-139.
- Kiat HJ, Natalie YH, Fatimah L. Nekrotiserande fasciit: Hur tillförlitliga är de kutana tecknen? Journal of emergencies, trauma and shock. 2017 Oct;10(4):205.
- Goodman C, Snyder T. Differential Diagnosis for Physical Therapists Screening for Referral. 4th ed. St Louis: Saunders Elsevier, 2007.
- 12.0 12.1 Wong CH, Chang HC, Pasupathy S, Khin LW, Tan JL, Low CO. Nekrotiserande fasciit: klinisk presentation, mikrobiologi och faktorer som påverkar dödligheten. J Bone Joint Surgery Am 2003;85-A(8):1454-60.
- Hodgins N, Damkat-Thomas L, Shamsian N, Yew P, Lewis H, Khan K. Analysis of the increasing prevalence of necrotising fasciitis referrals to a regional plastic surgery unit: a retrospective case series. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2015 Mar 1;68(3):304-11.
- 14.0 14.1 Bisno AL, Cockerill FR, Bermudez CT. Det första mötet mellan öppenvården och läkaren vid nekrotiserande fasciit orsakad av streptokocker från grupp A. Clinical Infectious Diseases 2000 Aug; 31:607-8.
- El-khani U, Nehme J, Darwish A, Jamnadas-Khoda B, Scerri G, Heppell S, Bennett N. Multifokal nekrotiserande fasciit: en förbisedd enhet? Journal of Plastic, Reconstructive & Aesthetic Surgery. 2012 Apr 1;65(4):501-12.
- Corona PS, Erimeiku F, Reverté-Vinaixa MM, Soldado F, Amat C, Carrera L. Necrotising fasciitis of the extremities: implementation of new management technologies. Skada. 2016 Sep 1;47:S66-71.
- Baharestani M. Negativ tryckbehandling av sår vid kompletterande behandling av nekrotiserande fascitis: undersökning av kliniska resultat. Ostomy Wound Management 2008;54:44-50.
- Golger A, Ching S, Goldsmith CH, Pennie RA, Bain JR. Dödlighet hos patienter med nekrotiserande fasciit. Plast Reconstr Surg 2007; 119(6): 1803-7.
- Duffin M, Farist K, Novak M. Effekten av fysioterapi på nekrotiserande fasciit: En fallrapport. Georgia Regent University. 2014.
- Vaughn A. Fysioterapeutisk intervention vid akutvård för en tonåring med omfattande muskelförstörelse efter nekrotiserande fasciit: En fallrapport . Fakulteten vid Marieb College of Health and Human Services Florida Gulf Coast University. 2017.
