Editor Original – Sara Halliday & Ashley Walker do projeto Patofisiologia de Problemas Complexos de Pacientes da Universidade de Bellarmine.
Top Contributors – Ashley Walker, Sara Halliday, Elaine Lonnemann, Leana Louw e Shaimaa Eldib
Definição/Descrição:
Necrotizante da fascite é uma infecção bacteriana potencialmente fatal que consiste na necrose da fáscia e da gordura subcutânea que eventualmente resulta em necrose da pele e do músculo suprajacente. O tipo de fascite necrosante de progressão mais rápida é a infecção estreptocócica do Grupo A, também conhecida como bactéria carnívora. A fascite necrosante também pode envolver infecções microbianas com uma bactéria singular (monomicrobiana) ou uma combinação de bactérias (polimicrobianas). A fascite necrosante pode ocorrer por várias razões (traumáticas e não-traumáticas) e em uma variedade de populações de pacientes. Verificou-se que algumas condições predispõem os doentes ao risco de infecção. A maioria dessas condições causa imunossupressão e inclui diabetes, malignidade, abuso de drogas e doença renal crônica.
A progressão da infecção começa com a introdução de bactérias no local e tipicamente um resultado de trauma na pele, no entanto, o trauma não é um componente necessário. Uma vez que a infecção é semeada localmente, a bactéria se espalha através de planos fasciais profundos causando danos e infecções nos tecidos. A propagação da bactéria pode causar isquemia na área devido à trombose que ocorre nos vasos sanguíneos, que pode eventualmente resultar em gangrena.
Epidemiologia e Etiologia:
Epidemiologia:
O número de casos notificados de fascite necrosante em adultos é de 0,40 casos por 100.000 pessoas/ano, enquanto que a incidência em crianças é reportada como maior, com 0,08 casos por 100.000 pessoas/ano. A fascite necrotizante é considerada uma condição rara, no entanto, a taxa de mortalidade permanece elevada. As evidências estimam que a taxa de mortalidade seja de 20-40%, aumentando com o atraso no diagnóstico inicial. De acordo com o Centro de Controle de Doenças, estima-se que ocorram de 9.000 a 11.500 casos de fascite necrosante a cada ano nos Estados Unidos, resultando em 1.000 a 1.800 mortes anuais… Embora a fascite necrotizante seja frequentemente fatal em adultos, a sua taxa de mortalidade de casos parece ser menor em crianças. Uma apresentação clínica altamente variável torna o diagnóstico desafiador, o que muitas vezes resulta em diagnósticos errados e atrasos na terapia.
Etiologia:
A fascite necrotizante é causada por bactérias. A bactéria mais comum associada à fascite necrosante após um trauma menor é o Streptococcus do Grupo A. Quando a fascite necrosante se desenvolve após a cirurgia, é provável que se trate de uma mistura de bactérias. Ao entrar no corpo, reproduz-se rapidamente e emite toxinas/enzimas que danificam a fascite e os tecidos moles. A bactéria se protegerá do sistema imunológico do corpo, o que acelera a proliferação ao longo dos planos teciduais.
Uma condição que perturbe as características da pele pode resultar em infecção. Algumas destas condições incluem traumatismo cutâneo, agulha infectada (ou seja, abusadores de drogas intravenosas), psoríase, feridas de cama, varicela e picadas de insectos. Tipicamente a fascite necrosante ocorre após algum tipo de trauma na pele, no entanto, também têm sido relatadas causas não traumáticas. O factor causal pode ser tão trivial como um arranhão ou uma picada de insecto. Também têm sido relatados casos de fascite necrosante que ocorrem após tratamento de acupuntura e aspirações articulares.
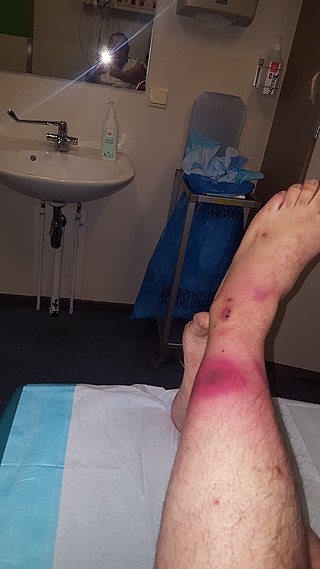
Característica/Apresentação clínica
Sinais e Sintomas:

O paciente pode apresentar inicialmente:
- dor crescente,
- sensibilidade à palpação para a área local e peri ferida,
- púrpura, eritema, inchaço.
- , crepitação, drenagem purulenta e geralmente um histórico de algum tipo de trauma.
- Queixas de sintomas semelhantes aos da gripe (náuseas, vómitos, febre, mal-estar, etc.) também são comuns.
- Os pacientes podem apresentar sintomas de septicemia que incluem febre, taquicardia, alteração do estado mental e cetoacidose diabética que tipicamente acompanha o trauma na pele.
- Os sintomas progressivos incluem sangramento subcutâneo, gangrena e necrose, que podem levar a síndrome de resposta inflamatória sistêmica (SIRS), choque séptico e até morte.
A apresentação clínica da fascite necrosante varia e pode tipicamente ser confundida com outras patologias, tais como celulite e infecções superficiais da pele. A consciência da apresentação da fascite necrosante clinicamente é crítica devido à rápida progressão da doença. As evidências têm mostrado que o diagnóstico preciso é difícil com apenas 15% a 34% dos pacientes com fascite necrosante tendo o diagnóstico de admissão adequado. O diagnóstico incorrecto ocorre frequentemente devido aos sintomas vagos que podem estar presentes (i.e. eritema, febre, dor), ou à sua ausência.
Tipos:
A fascite necrotizante pode ser classificada em 2 tipos:
- Tipo 1: é definida como fascite necrosante causada por bactérias aeróbicas e anaeróbicas,
- Tpe 2: é causada por Streptococcus beta-hemolítico do grupo A e Staphylococcus aureus.
Envolvimento sistémico:
Existem múltiplos sistemas que estão comprometidos como resultado da fascite necrotizante. Se não for tratada, a fascite necrosante pode levar à falência de múltiplos sistemas de órgãos. Os sistemas específicos envolvidos incluem:
- Sistema Integumentar: Decadência tecidual desovada pela infecção
- Sistema Cardiovascular: Implicado pela hipotensão que ocorre como um sinal de fascite necrosante. Além disso, a insuficiência cardíaca pode resultar do avanço da condição.
- Sistema pulmonar: Pode ser comprometida por eventual insuficiência respiratória que pode ocorrer em fases posteriores
- Sistema gastrintestinal: Sinal comum de náuseas e vómitos
- Sistema geniturinário: Pode levar à insuficiência renal
- Sistema imunológico: Sinal comum de febre
Factores de risco:
- Diabetes (acostumado com 70.3% dos pacientes em um estudo de 2003)
- Doença crônica
- Imunossupressão
- Uso de drogas intravenosas
- Doença vascular periférica
- Falência renal
- Malignidade subjacente
Procedimentos de diagnóstico:
- Tomografias: Espessamento profundo fascial, realce, fluido e gás nos planos dos tecidos moles dentro e ao redor da fáscia superficial são indicadores de fácies necrosantes.
 |
 |
 > |
- Ultra-som: Espessamento e distorção da fáscia profunda, e recolha de fluidos ao longo da fáscia profunda são indicados
- MRI: Espessamento profundo da fáscia, coleções profundas de fluido fascial e sinal hiperintenso de T2W dentro dos músculos
- Tópico controverso, pois alguns autores afirmam que o realce fascial é um indicador, enquanto outros autores afirmam que a falta de realce fascial é um achado positivo.
- Testes laboratoriais: (os mesmos usados para infecções graves de partes moles)
- Hemograma completo
- Electrólitos
- Taxa de sedimentação de eritrócitos
- Proteína C-reativa
- Biópsia de secção congelada: Limitada devido aos altos custos envolvidos
Uma folha de pontuação numérica, chamada de indicador de risco laboratorial para fascite necrosante (LRINEC), foi concebida a partir de parâmetros laboratoriais como uma possível ferramenta indicadora para a detecção de fascite necrosante. A pontuação de ≥6 tem um valor preditivo positivo de 92% e um valor preditivo negativo de 96%.
A pontuação do LRINEC de menos de 5 indica um risco baixo de <50%; uma pontuação de 6-7 de um risco intermédio e uma pontuação de 8 e mais indica um risco elevado de mais de 75%. A pontuação é baseada nos seguintes critérios:
| Parameter | Intervalo | Score |
|---|---|---|
| Hb (g/dl) | >13.5
11.0 – 13.5 <11 |
0 |
| Células brancas (10^9/L) | <15
15 – 25 >25 |
0 |
| Sódio (mmlo/L) | <135>135 | 2 |
| Creatinine (μmol/L) | >141 | 2 |
| Glucose | >10 | 1 |
| C-proteína reactiva | >150 | 4 |
Além disso, O sangue e as culturas de pus podem ser examinados e a exploração cirúrgica pode ser indicada para confirmar o diagnóstico de facilite necrosante. . No entanto, o sistema de pontuação LRINEC carecia de sensibilidade diagnóstica. O lactato sérico elevado foi suportado como indicador diagnóstico e prognóstico
Diagnóstico diferencial :
- Celulite
- Infecções cutâneas superficiais
- Epididimite aguda
- Gangrena gasosa
- Hérnias
- Orquite
- Torção testicular
- Síndrome do choque tóxico
Maneio médico:

É necessária uma forma agressiva de tratamento da fascite necrosante devido à rápida progressão da infecção uma vez contraída. O tratamento típico inclui antibióticos intravenosos de largo espectro e desbridamento cirúrgico precoce para remover o tecido necrótico. Até que o desbridamento cirúrgico tenha ocorrido, a hipoxia tecidual limita a eficácia dos antibióticos intravenosos. Um regime de alta dose de antibióticos é crítico no tratamento da infecção, a fim de limitar a quantidade de dano tecidual que pode ocorrer. A inflamação que está associada à infecção causa dor intensa e desconforto que não é aliviado por medicamentos analgésicos. Estes dois achados clínicos presentes na fascite necrotizante ajudam a diferenciá-la da celulite. O reconhecimento precoce é vital para o sucesso do tratamento. Se detectado durante os estágios iniciais, o desbridamento cirúrgico pode ser menor e mais localizado para a epiderme infectada, subcutânea e tecido adiposo.
O tratamento de feridas é de extrema importância após o desbridamento cirúrgico. Dependendo da extensão da patologia, pode ser necessário um desbridamento extensivo, resultando em grandes feridas operatórias. Isto comporta um risco subsequente de novas infecções de feridas, sendo de extrema importância os cuidados ideais com as feridas. Podem ser utilizados pensos a vácuo ou terapia de pressão negativa para facilitar o processo de cicatrização da ferida, melhorando a perfusão sanguínea e promovendo a granulação do tecido, especialmente na profundidade da ferida. Isto remove o exsudado, que diminui os mediadores inibidores e as metaloproteinases matriciais que interferem com o processo de cicatrização.
Nas fases posteriores da fascite necrosante, o choque sistémico pode ocorrer resultando na falha de muitos sistemas de órgãos. Insuficiência respiratória, insuficiência cardíaca, pressão arterial baixa e insuficiência renal podem ocorrer nesta fase. A amputação do membro é necessária quando a infecção começa a se espalhar para outros sistemas de órgãos.
A oxigenoterapia hiperbárica tem sido proposta como terapia adjunta para o tratamento da fascite necrosante. No entanto, as evidências têm encontrado resultados conflitantes sobre a eficácia deste tratamento. As principais vantagens da oxigenoterapia hiperbárica, para além dos regimes padrão, são a preservação dos tecidos e a diminuição da mortalidade. Em outro estudo de Golger et al, verificou-se que a adição de oxigenoterapia hiperbárica não mostrou melhora na taxa de mortalidade. Existe a necessidade de que sejam realizados níveis mais elevados de pesquisa para obter resultados mais conclusivos.
Administração da fisioterapia:
Administração da fisioterapia ocorrerá principalmente após o desbridamento cirúrgico, com foco principal na manutenção, prevenção e manejo de complicações secundárias. A fisioterapia não desempenha um papel na gestão curativa desta patologia. Os pacientes com fascite necrosante têm um risco aumentado para a perda de resistência e força.
- Prevenção:
- Fisioterapia torácica profilática para prevenir atelectasias, uma vez que estes pacientes passam muitas vezes a maior parte do seu tempo na cama
- Perda de força muscular e amplitude de movimento: Ao incorporar programa de exercícios
- Perda de função: Programa de mobilidade
- Feridas de pressão: Posicionamento e mobilização
- Manutenção: Do peito, função e amplitude de movimento
- Gestão de complicações secundárias:
- Pneumonia/infecções do peito/falha respiratória com incorporação de fisioterapia torácica
- Efeitos da imobilidade – Programa de exercícios de reforço gradual; treino de transferência; reeducação da marcha; melhorar a independência; lidar com limitações funcionais
- Feridas de pressão: Posicionamento e mobilização
- Reabilitação da amputação
- Shupak A, Oren S, Goldenberg I, Barzilai A, Moskuna R, Bursztein S. Necrotizing fasciitis: uma indicação para terapia de oxigenação hiperbárica? Cirurgia 1995;118(5):873-8.
- 2,0 2,1 2,2 2,3 2,4 2,5 Bechar J, Sepehripour S, Hardwicke J, Filobbos G. Indicador de risco laboratorial para fascite necrosante (LRINEC) para a avaliação da fascite necrosante precoce: uma revisão sistemática da literatura. The Annals of The Royal College of Surgeons of England 2017 May 27;99(5):341-6.
- 3.0 3.1 Schroder̈ A, Gerin A, Firth GB, Hoffmann KS, Grieve A, von Sochaczewski CO. Uma revisão sistemática da fascite necrotizante em crianças desde a sua primeira descrição em 1930 até 2018. Doenças infecciosas BMC. 2019 Dez;19(1):317.
- Hsiao C-T, Weng H-H, Yuan Y-D, Chen C-T, Chen I-C. Preditores de mortalidade em pacientes com fascite necrotizante. American Journal of Emergency Medicine 2008; 26: 170-75.
- 5.0 5.1 5.2 5.3 5.4 5.5 5.6 Puvanendran R, Huey JC, Pasupathy S. Necrotizing fasciitis. Médico de família canadense 2009;55(10):981-7.
- Arquivo JT, Tan JS, DiPersio JR. Fascite necrotizante estreptocócica do grupo A. Diagnosticar e tratar a” síndrome das bactérias comedoras de carne”. Cleveland Clinic journal of medicine 1998;65(5):241-9.
- 7.0 7.1 Jallali N, Withey S, Butler PE. Oxigénio hiperbárico como terapia adjuvante no tratamento da fascite necrosante. The American Journal of Surgery 2005;189(4):462-6.
- The National Necrotizing Fasciitis Foundation. O que é NF? Disponível a partir de: http://www.nnff.com/what-is-nf.html (acedido a 1 de Abril de 2012).
- 9.0 9.1 Fazeli M, Keramati M. Necrotizing Fascitis: um estudo epidemiológico de 102 casos. Indian Journal Of Surgery 2007;69:136-139.
- Kiat HJ, Natalie YH, Fatimah L. Necrotizing fasciitis: Quão fiáveis são os sinais cutâneos? Diário de emergências, traumas e choques. 2017 Out;10(4):205.
- Goodman C, Snyder T. Diagnóstico Diferencial para Fisioterapeutas Triagem para Encaminhamento. 4ª ed. St. Louis: Saunders Elsevier, 2007.
- 12.0 12.1 Wong CH, Chang HC, Pasupathy S, Khin LW, Tan JL, Low CO. Fascite necrotizante: apresentação clínica, microbiologia e determinantes de mortalidade. J Bone Joint Surgery Am 2003;85-A(8):1454-60.
- Hodgins N, Damkat-Thomas L, Shamsian N, Yew P, Lewis H, Khan K. Análise da prevalência crescente de fascite necrosante encaminhada para uma unidade de cirurgia plástica regional: uma série de casos retrospectivos. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2015 Mar 1;68(3):304-11.
- 14,0 14,1 Bisno AL, Cockerill FR, Bermudez CT. O Encontro Inicial de Médicos Ambulatórios no Grupo A Fascite Necrotizante Estreptocócica. Doenças Infecciosas Clínicas 2000 Ago; 31:607-8.
- El-khani U, Nehme J, Darwish A, Jamnadas-Khoda B, Scerri G, Heppell S, Bennett N. Fascite necrotizante multifocal: uma entidade negligenciada… Journal of Plastic, Reconstructive & Aesthetic Surgery. 2012 Abr 1;65(4):501-12.
- Corona PS, Erimeiku F, Reverté-Vinaixa MM, Soldado F, Amat C, Carrera L. Necrotising fasciitis of the extremities: implementação de novas tecnologias de gestão. Lesões. 2016 Set 1;47:S66-71.
- Baharestani M. Terapia da ferida por pressão negativa no tratamento adjuvante da fascite necrosante: análise dos resultados clínicos. Ostomy Wound Management 2008;54:44-50.
- Golger A, Ching S, Goldsmith CH, Pennie RA, Bain JR. Mortalidade em pacientes com fascite necrotizante. Plast Reconstr Surg 2007; 119(6): 1803-7.
- Duffin M, Farist K, Novak M. O impacto da fisioterapia na fascite necrotizante: Um relato de caso. Georgia Regent University. 2014.
- Vaughn A. Intervenção fisioterapêutica para em cuidados agudos para um adolescente com destruição muscular extensa: Um relato de caso . A Faculdade de Marieb College of Health and Human Services Florida Gulf Coast University. 2017.
