Se um embrião for identificado em um exame transabdominal e a atividade cardíaca não for visível, o prognóstico geralmente é ruim. É importante perceber que ocasionalmente pode estar presente um embrião muito pequeno no qual a atividade cardíaca não pode ser confirmada.
De acordo com a experiência de um grupo de investigadores que usaram uma abordagem transabdominal, 21% das vezes um IUP normal não tinha movimento cardíaco embrionário visível quando o comprimento da alcatra embrionária (CRL) era de 9 mm ou menos. Com base em sua experiência, esses investigadores recomendaram que, ao utilizar uma abordagem transabdominal, 9 mm deveriam ser considerados o comprimento embrionário discriminatório para detecção de movimento cardíaco. Usado desta forma, o nível discriminatório denota o valor numérico quando um determinado achado deve estar sempre presente.
Dada a sua resolução superior, não é surpreendente que a ultrassonografia vaginal possa detectar atividade cardíaca com um LCR embrionário menor.
Um relatório recomenda que, quando uma abordagem transvaginal é usada, 4 mm deve ser considerado o comprimento embrionário discriminatório para detecção de movimento cardíaco. De acordo com os investigadores, que revisaram o uso da abordagem transvaginal na ultra-sonografia embrionária, 18% das vezes uma IUP normal não apresentava movimento cardíaco embrionário visível quando o LCR embrionário era de 4 mm ou menos. Outros investigadores sugeriram 5 mm como o tamanho embrionário discriminatório para a detecção da movimentação cardíaca.
(Veja as imagens abaixo.)
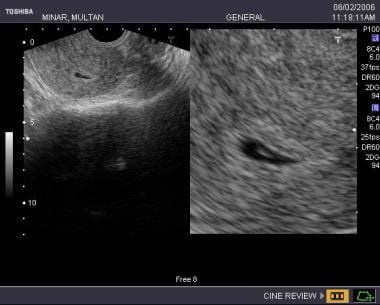
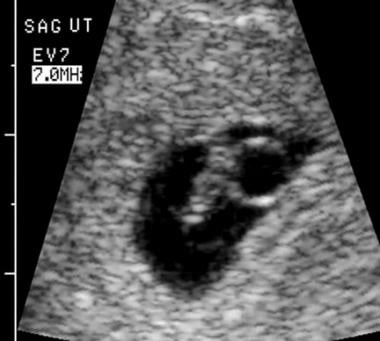 Morte embrionária. O varrimento vaginal determinou o comprimento da alcatra embrionária como 5,4 mm, correspondendo à idade gestacional de 6,4 semanas. A atividade cardíaca estava presente a 121 batimentos por minuto.
Morte embrionária. O varrimento vaginal determinou o comprimento da alcatra embrionária como 5,4 mm, correspondendo à idade gestacional de 6,4 semanas. A atividade cardíaca estava presente a 121 batimentos por minuto. 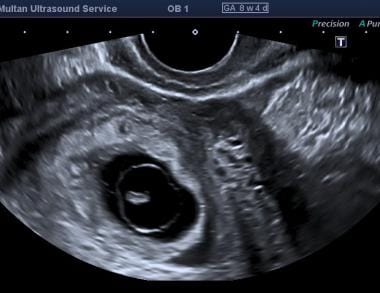 Esta foi uma gravidez de 8 semanas por datas, o scan mostrou um pequeno embrião com ausência de cintilação cardíaca e uma membrana amniótica irregular.
Esta foi uma gravidez de 8 semanas por datas, o scan mostrou um pequeno embrião com ausência de cintilação cardíaca e uma membrana amniótica irregular. 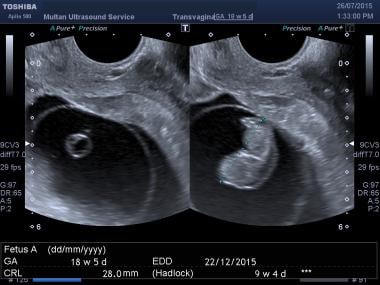 Esta foi uma gravidez de mais de 18 semanas por datas, a ultra-sonografia mostra um feto muito menor (cerca de 9 semanas por CRL) com edema generalizado e ausência de atividade cardíaca.
Esta foi uma gravidez de mais de 18 semanas por datas, a ultra-sonografia mostra um feto muito menor (cerca de 9 semanas por CRL) com edema generalizado e ausência de atividade cardíaca. Se um embrião excede o comprimento discriminatório e a atividade cardíaca está ausente, uma gestação não viável deve ser diagnosticada. Como esta observação tem ramificações clínicas tão importantes, esta observação deve ser feita por 2 observadores independentes, e deve-se ter cautela interpretativa em qualquer caso questionável. A documentação deve estar disponível por meio de imagens de modo M e/ou pela obtenção de uma fita de vídeo ou clip de vídeo.
Se o comprimento do embrião for menor que o valor discriminatório, a paciente deve ser tratada com expectativa, e um exame ultrassonográfico repetido deve ser realizado quando o LCR embrionário esperado exceder o valor discriminatório. Alternativamente, ou adicionalmente, o nível sérico de gonadotropina coriônica humana (hCG) pode ser útil para determinar se uma IUP normal está presente.
- Visualizar um embrião vivo
- Bradicardia
- Hemorragia subcoriónica
- Saco vitelino normal/amnião
- Doppler achados
- Visualizar um saco gestacional “vazio”
- Abnormal sac sac
- A taxa de crescimento do saco anormal
- Aspecto coriodecidual do saco
- Visualizar um complexo cavitário central
- Grau de confiança
- Falso positivo/negativo
Visualizar um embrião vivo
Embora pareça um paradoxo, é bem conhecido que a detecção da atividade cardíaca quando se usa um transdutor vaginal não garante um resultado tão favorável quanto a detecção da atividade cardíaca quando se usa um transdutor abdominal. Com uma abordagem transvaginal, taxas de mortalidade de 20-30% têm sido relatadas em mulheres com ameaça de aborto, nas quais a atividade cardíaca embrionária é documentada na AG de 6 semanas.
Os fatores transversais são responsáveis por estas estatísticas menos favoráveis. Primeiro, a abordagem vaginal detecta a atividade cardíaca mais cedo quando a incidência de perda de gravidez é relativamente maior. Além disso, foram feitas várias outras observações importantes, que, quando observadas com um embrião vivo, são preditivas de um mau resultado.
Bradicardia
Na AG de 5-6 semanas, a freqüência cardíaca embrionária média é de 101 batimentos por minuto (bpm). Esta frequência aumenta para 143 bpm por 8-9 semanas de AG e, subsequentemente, para 140 bpm. Portanto, não é raro que a frequência cardíaca embrionária inicialmente detectada seja um pouco mais lenta do que a frequência cardíaca fetal registada mais tarde durante a gravidez. Uma frequência cardíaca anormalmente lenta é motivo de preocupação. Em um estudo, todos os embriões de 5+ a 8+ semanas de gestação em que a freqüência cardíaca era inferior a 85 bpm resultaram em aborto espontâneo.
(Veja a imagem abaixo.)
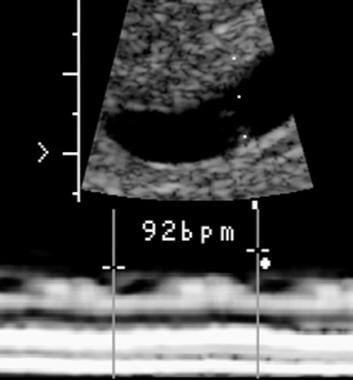 Na idade gestacional de 5,5 semanas, a frequência cardíaca embrionária era de 92 batimentos por minuto. O exame de acompanhamento revelou o óbito embrionário.
Na idade gestacional de 5,5 semanas, a frequência cardíaca embrionária era de 92 batimentos por minuto. O exame de acompanhamento revelou o óbito embrionário. Hemorragia subcoriónica
Uma vez que 18% das mulheres com hemorragia vaginal durante a primeira metade da gravidez têm evidência ultra-sonográfica de uma hemorragia subcoriónica (mostrada na imagem abaixo) como a etiologia para o seu sangramento. O significado clínico deste tipo de hemorragia é controverso, com alguns investigadores a relatar um aumento da incidência de aborto espontâneo, e outros a concluir que esta condição não afecta negativamente o resultado da gravidez. Várias autoridades têm sugerido que o tamanho do coágulo sanguíneo pode ser usado para prever o resultado; isto não tem sido universalmente aceito.
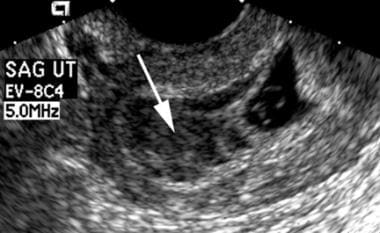 Uma grande hemorragia subcoriónica está presente superior ao saco gestacional (seta branca). O exame de acompanhamento revelou o óbito embrionário.
Uma grande hemorragia subcoriónica está presente superior ao saco gestacional (seta branca). O exame de acompanhamento revelou o óbito embrionário. Saco vitelino normal/amnião
O saco vitelino forma-se normalmente por 28 dias menstruais e é a primeira estrutura visível no saco gestacional. Normalmente, deve ser visto em um exame transabdominal quando o diâmetro médio do saco (MSD) é 20 mm ou maior. Isto corresponde a uma AG de 7 semanas. Os transdutores transvaginais podem detectar uniformemente o saco vitelino quando o MSD é de 8 mm ou maior. Isto corresponde a um AG de 5,5 semanas. A não visualização de um saco vitelino quando o AG atingiu estes valores discriminatórios indica que a gravidez não está a progredir normalmente. Um saco vitelino de aspecto normal na AG de 5,5 semanas é mostrado na imagem abaixo.
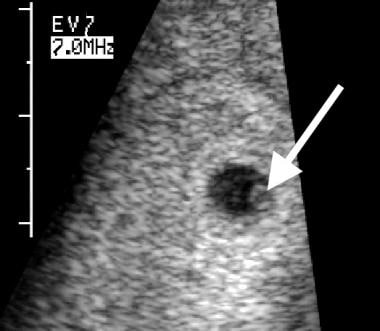 Morte embrionária. Um saco vitelino de aparência normal (seta) é visto neste exame transvaginal, realizado com 5,5 semanas de idade gestacional. O diâmetro é de 3 mm.
Morte embrionária. Um saco vitelino de aparência normal (seta) é visto neste exame transvaginal, realizado com 5,5 semanas de idade gestacional. O diâmetro é de 3 mm. Um saco vitelino com aspecto anormal também pode prever a morte embrionária subsequente. As características anormais incluem tamanho grande (diâmetro maior que 6 mm, como visto na imagem abaixo), calcificação ou material ecogênico dentro do saco vitelino, e uma aparência dupla para o saco vitelino.
 Saco vitelino muito grande, assim como saco vitelino ecogênico muito pequeno sugerem um desfecho adverso, esta paciente teve morte embrionária sem pulsação cardíaca vista em escala de cinza ou Doppler. O saco vitelino é denso, colapsado e muito ecogênico.
Saco vitelino muito grande, assim como saco vitelino ecogênico muito pequeno sugerem um desfecho adverso, esta paciente teve morte embrionária sem pulsação cardíaca vista em escala de cinza ou Doppler. O saco vitelino é denso, colapsado e muito ecogênico. 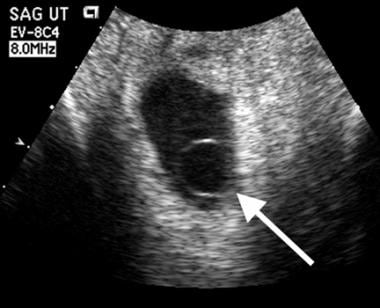 Falecimento embrionário. Um saco vitelino anormalmente grande está presente (seta) dentro deste saco gestacional. Diâmetro medido em 10 mm. As imagens de acompanhamento confirmaram uma gravidez falhada.
Falecimento embrionário. Um saco vitelino anormalmente grande está presente (seta) dentro deste saco gestacional. Diâmetro medido em 10 mm. As imagens de acompanhamento confirmaram uma gravidez falhada. O âmnio desenvolve-se um pouco mais cedo que o saco vitelino, mas como esta membrana é tão fina, é mais difícil de visualizar do que o saco vitelino. Normalmente, o âmnio é visível nas varreduras transabdominais no final do período embrionário. Se o âmnio é facilmente visível, provavelmente é muito espesso e muito provavelmente é anormal.
Outras características consistentes com falha na gravidez incluem um âmnio visível sem um saco vitelino, embrião ou atividade cardíaca simultaneamente visível. Um saco amniótico aumentado é outro sinal sonográfico que prediz uma gravidez falhada ou morte embrionária.
Doppler achados
Até o momento, existem relatos conflitantes com relação à utilidade do Doppler do primeiro trimestre para prever o resultado da gravidez. Alguns relatos sugerem que se o índice resistivo for medido no nível subcoriônico e exceder 0,55, existe uma alta probabilidade de abortamento espontâneo. Outros afirmam, entretanto, que a análise Doppler destes vasos não é preditiva do desfecho.
Visualizar um saco gestacional “vazio”
Um saco gestacional “vazio” é o produto de uma IUP normal precoce ou uma IUP anormal; outra alternativa é que a estrutura é na verdade um saco pseudogestacional em uma paciente com uma gravidez ectópica. Com base numa cuidadosa análise ultra-sonográfica do saco, pode ser possível distinguir qual destas alternativas é a correcta. Não raro, porém, é difícil ou impossível fazer essa determinação, caso em que um exame ultrassonográfico de acompanhamento deve ser considerado se clinicamente viável.
Um saco normal aparece primeiro como uma pequena coleção de líquidos circundada por ecos de alta amplitude embutidos no endométrio declinado. Esta aparência tem sido chamada de “sinal do saco intradecidual” (IDSS) (visto na imagem abaixo).
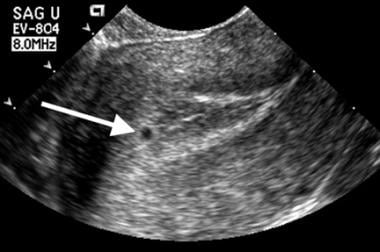 Morte embrionária. Este saco muito pequeno (seta) é posicionado dentro do endométrio anterior. Note o eco da cavidade central linear posicionado apenas no fundo do saco. Esta relação caracteriza um sinal intradecidual de aparecimento normal do saco.
Morte embrionária. Este saco muito pequeno (seta) é posicionado dentro do endométrio anterior. Note o eco da cavidade central linear posicionado apenas no fundo do saco. Esta relação caracteriza um sinal intradecidual de aparecimento normal do saco. Abnormal sac sac
De 5,5 a 9 semanas de AG, o tamanho médio do saco gestacional (MSS) é normalmente pelo menos 5 mm maior do que o LCR. Quando esta diferença é inferior a 5 mm, a taxa de aborto espontâneo subsequente excede 90%. A etiologia dos oligoidrâmnios do primeiro trimestre (vista na imagem abaixo) não é clara, mas esta observação sugere que com um crescimento subótimo do saco gestacional no primeiro trimestre, existe uma alta probabilidade de perda de gravidez.
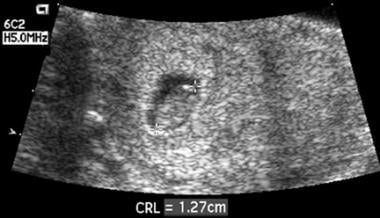 Este embrião tinha 8 semanas de idade gestacional. A falta de líquido ao redor do embrião resultou num saco desproporcionalmente pequeno. Um exame de acompanhamento 1 semana depois revelou o desaparecimento.
Este embrião tinha 8 semanas de idade gestacional. A falta de líquido ao redor do embrião resultou num saco desproporcionalmente pequeno. Um exame de acompanhamento 1 semana depois revelou o desaparecimento. Um saco gestacional intra-uterino normal precoce frequentemente pode ser identificado transabdominalmente por 31 dias de AG e pode ser identificado consistentemente por 35 dias de AG. Para diagnosticar com confiança uma IUP, a maioria dos ultra-sonografistas confia no achado do saco decíduo duplo (DDS), que não está universalmente presente até que a MSD esteja 10 mm (40 dias de AG).
Critérios de tamanho específicos podem ser usados para distinguir os sacos gestacionais normais dos anormais intra-uterinos. Usando uma abordagem transabdominal, os critérios de tamanho que inequivocamente sugerem um saco anormal incluem não detectar uma DDS quando a MSD é de 10 mm ou mais, não detectar um saco vitelino quando a MSD é de 20 mm ou mais, ou não detectar um embrião quando a MSD é de 25 mm ou mais.
Usando ultrassonografia vaginal, um saco gestacional intra-uterino normal pode ser detectado de forma confiável na AG de 4-5 semanas, momento em que a MSD se aproxima de 5 mm. Usando transdutores vaginais, os critérios que sugerem um saco anormal incluem falha em detectar um saco vitelino quando a CDM é de 8 mm ou maior e falha em detectar atividade cardíaca quando a CDM excede 16 mm.
A taxa de crescimento do saco anormal
O termo “óvulo prejudicado” (ou gravidez anembrionária) é usado para descrever uma IUP anormal com parada do desenvolvimento ocorrendo antes da formação do embrião ou em uma fase em que não é detectável usando equipamentos atualmente disponíveis. Na gestação normal, o crescimento médio do saco é de 1,13 mm/dia; em comparação, o crescimento médio do saco numa gestação intra-uterina anormal é de 0,70 mm/dia. Com base nestas observações, o crescimento anormal do saco pode ser diagnosticado com confiança se o saco gestacional não crescer pelo menos 0,6 mm/dia.
(Veja a imagem abaixo.)
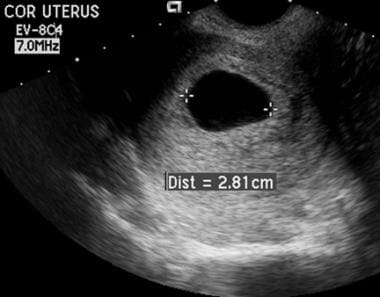 Minúsculo embrionário. Usando uma abordagem vaginal, o diâmetro médio deste saco excedeu 20 mm. Nem um saco vitelino nem um embrião eram visíveis. Estes achados são consistentes com um “óvulo prejudicado”.
Minúsculo embrionário. Usando uma abordagem vaginal, o diâmetro médio deste saco excedeu 20 mm. Nem um saco vitelino nem um embrião eram visíveis. Estes achados são consistentes com um “óvulo prejudicado”. Aspecto coriodecidual do saco
Aspecto coriodecidual do saco refere-se ao aspecto ultra-sonográfico dos ecos que envolvem um saco gestacional intra-uterino precoce. Uma aparência anormal inclui uma forma distorcida do saco; uma fina (< 2 mm), fracamente ecogênica, ou reação coriodecidual irregular; e ausência do duplo sinal decíduo do saco quando a MSD excede 10 mm. (As características do aspecto do saco coriodecidual são vistas na imagem abaixo.)
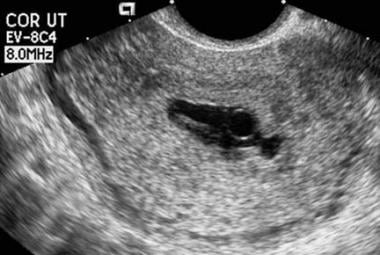 Morte embrionária. Repare na forma irregular deste saco. Além disso, a reação coriodecidual é um pouco fina. Esta gravidez falhou.
Morte embrionária. Repare na forma irregular deste saco. Além disso, a reação coriodecidual é um pouco fina. Esta gravidez falhou. Visualizar um complexo cavitário central
Se o útero parecer normal na ultra-sonografia ou se os ecos centrais forem proeminentes, o resultado será na maioria das vezes desfavorável. Isto ocorre porque a maioria das pacientes com perda de gravidez reconhecida está grávida de aproximadamente 11 semanas (AG) quando o exame ultra-sonográfico normalmente revela produtos intra-uterinos de concepção.
Quando o complexo da cavidade central está anormalmente espessado (e frequentemente irregularmente ecogênico), o diagnóstico diferencial inclui sangue intra-uterino; produtos retidos após um aborto espontâneo incompleto; alterações decisivas secundárias a uma gravidez intra-uterina precoce, mas ainda não visível; ou uma reação decisiva de uma gravidez ectópica. Se o útero tem esta aparência e a paciente não deseja a gravidez, o esvaziamento intra-uterino deve ser realizado para detectar a presença ou ausência de vilosidades coriónicas. Se as vilosidades coriónicas estiverem ausentes, a paciente permanece em risco de uma gravidez ectópica.
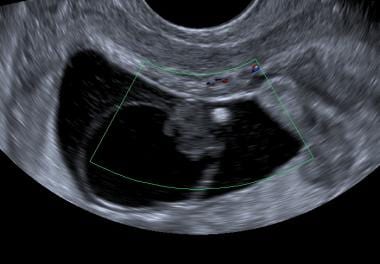
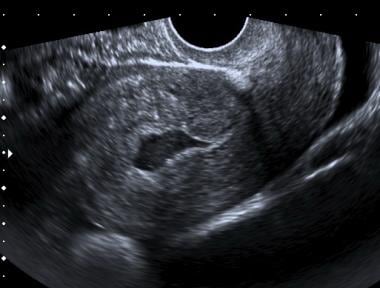 Líquido complexo no canal uterino em uma paciente com gravidez ectópica. Observe a localização central do fluido e a borda inferior pontiaguda que o diferencia de um saco gestacional precoce
Líquido complexo no canal uterino em uma paciente com gravidez ectópica. Observe a localização central do fluido e a borda inferior pontiaguda que o diferencia de um saco gestacional precoce Se a paciente deseja continuar a gravidez, o estado clínico deve determinar se devem ser realizados testes em série (gravidez e/ou ultra-sonografia) ou se é necessária laparoscopia ou laparotomia.
(Veja as imagens abaixo.)
 Gravidez muito precoce, mesmo uma gravidez em curso pode às vezes ser difícil de diagnosticar com confiança, esta paciente tinha perdido recentemente os seus períodos, as características ultra-sonográficas de uma área cística em forma de lágrima com uma ecogenicidade central era confusa para um saco pseudogestacional, mas a paciente insistiu em continuar com a gravidez (imagem seguinte).
Gravidez muito precoce, mesmo uma gravidez em curso pode às vezes ser difícil de diagnosticar com confiança, esta paciente tinha perdido recentemente os seus períodos, as características ultra-sonográficas de uma área cística em forma de lágrima com uma ecogenicidade central era confusa para um saco pseudogestacional, mas a paciente insistiu em continuar com a gravidez (imagem seguinte). 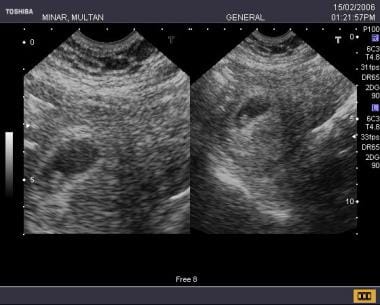 A mesma paciente quando acompanhada após 9 dias mostra um saco definitivo, boa reação decisiva e um pólo embrionário de tamanho apropriado
A mesma paciente quando acompanhada após 9 dias mostra um saco definitivo, boa reação decisiva e um pólo embrionário de tamanho apropriado Grau de confiança
Quando realizada por um examinador experiente com equipamentos de última geração, a ultrassonografia vaginal pode detectar uma gravidez intra-uterina precoce com um alto grau de confiança. Isto é particularmente verdadeiro uma vez que um saco vitelino é identificado. Usando os critérios descritos acima para prever um mau resultado, geralmente é possível determinar quais gestações falharão.
No entanto, é importante observar que esses critérios discriminatórios são diretrizes. Se determinados achados não forem observados no momento apropriado, se os achados ultrassonográficos forem equívocos, se o exame for tecnicamente difícil ou se o ultrassonografista for inexperiente, deve-se ter cautela. O embrião deve sempre receber o benefício da dúvida e um exame ultra-sonográfico de acompanhamento deve ser realizado para evitar qualquer risco de interromper uma gravidez intra-uterina normal.
De acordo com um estudo de Dooley et al, a presença de um saco amniótico sem um embrião vivo na visita inicial teve uma especificidade de 100% (IC 95%, 98,53-100,00%) e valor preditivo positivo de 100% (IC 95%, 97,2-100,0%) para o diagnóstico de falha de gravidez precoce. Um saco amniótico na ausência de um embrião vivo foi encontrado em 174/1135 (15,3%) mulheres com uma gravidez de viabilidade incerta no exame ultra-sonográfico inicial.
Falso positivo/negativo
Prior para a visualização do saco vitelino, muitas vezes não é possível ter certeza se a presença de uma estrutura intra-uterina pequena, semelhante a um saco é o resultado de uma gravidez intra-uterina precoce (normal ou anormal) ou se a estrutura é um pseudo-saco associado a uma gravidez ectópica. Isto porque pode não ser possível identificar claramente o EIE. Nessas circunstâncias, um exame de seguimento deve ser realizado se clinicamente viável.
Ocasionalmente, uma hemorragia subcoriónica pode assemelhar-se a um segundo saco intra-uterino. Entretanto, como a maioria dessas mulheres está sangrando, o diagnóstico correto geralmente pode ser feito com um exame minucioso. Sempre que houver incerteza, realizar um exame de seguimento com intervalo curto entre 5-7 dias.
Após o primeiro trimestre, várias estruturas anatômicas sofrem alterações de desenvolvimento que podem ser mal interpretadas como anormais. Uma potencial armadilha é interpretar mal o losango em desenvolvimento como uma estrutura cística intracraniana anormal, como hidrocefalia ou um cisto de Dandy-Walker. Note que como estas anomalias requerem imagens do segundo trimestre, estas condições não devem ser diagnosticadas durante o primeiro trimestre.
Outra fonte potencial de confusão é a interpretação errada da hérnia fisiológica do intestino dentro do cordão umbilical como um defeito da parede abdominal, tal como uma onfalocele. Em pacientes normais, o diâmetro da base do cordão (contendo hérnia intestinal) deve ser inferior a 7 mm; além disso, nenhuma hérnia apreciável deve ser vista uma vez que o LCR seja maior que 45 mm. Em casos duvidosos, realizar cuidadoso acompanhamento ultrassonográfico.
